La détection accrue du cancer du poumon non à petites cellules (CPNPC) périphérique à petites cellules a renouvelé l’intérêt pour la résection sous-lobaire au lieu de la lobectomie.
Nous avons mené un essai multicentrique de non-infériorité de phase 3 dans lequel des patients atteints d’un CPNPC cliniquement classé T1aN0 (taille de la tumeur ≤ 2 cm) ont été assignés au hasard pour subir une résection sous-lobaire ou une résection lobaire après confirmation peropératoire d’une maladie sans ganglion.
Le critère d’évaluation principal était la survie sans maladie, définie comme le temps écoulé entre la randomisation et la récidive de la maladie ou le décès, quelle qu’en soit la cause.
Les critères d’évaluation secondaires étaient la survie globale, la récidive locorégionale et systémique et les fonctions pulmonaires.
De juin 2007 à mars 2017, un total de 697 patients ont été affectés à une résection sous-lobaire (340 patients) ou à une résection lobaire (357 patients).
Après un suivi médian de 7 ans, la résection sous-lobaire n’était pas inférieure à la résection lobaire pour la survie sans maladie (risque relatif de récidive de la maladie ou de décès, 1,01 ; intervalle de confiance [IC] à 90 % %, 0,83 à 1,24). De plus, la survie globale après résection sous-lobaire était similaire à celle après résection lobaire (risque relatif de décès, 0,95 ; IC à 95 %, 0,72 à 1,26).
La survie sans maladie à 5 ans était de 63,6 % (IC 95 % : 57,9 à 68,8) après résection sous-lobaire et de 64,1 % (IC 95 % : 58,5 à 69). ,0) après résection lobaire. La survie globale à 5 ans était de 80,3 % (IC 95 % : 75,5 à 84,3) après résection sous-lobaire et de 78,9 % (IC 95 % : 74,1 à 82,3) après résection sous-lobaire. 9) après résection lobaire.
Aucune différence substantielle n’a été observée entre les deux groupes quant à l’incidence des récidives locorégionales ou à distance. À 6 mois postopératoires, une différence entre les groupes de 2 points de pourcentage a été mesurée dans le pourcentage moyen du volume expiratoire forcé prévu en 1 seconde, en faveur du groupe de résection sous-lobaire.
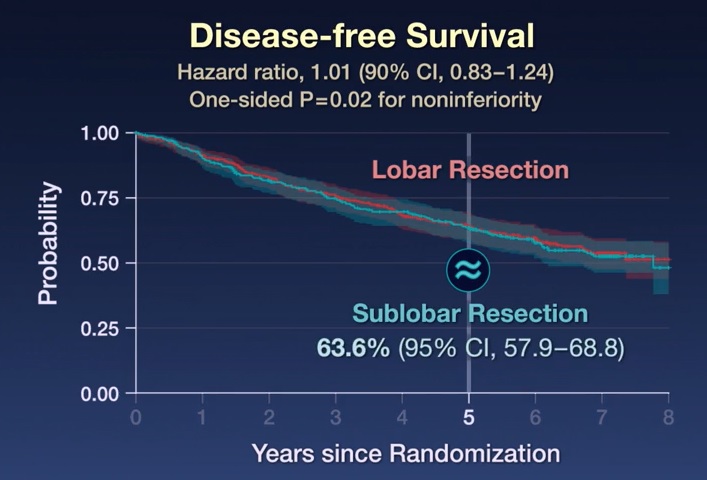
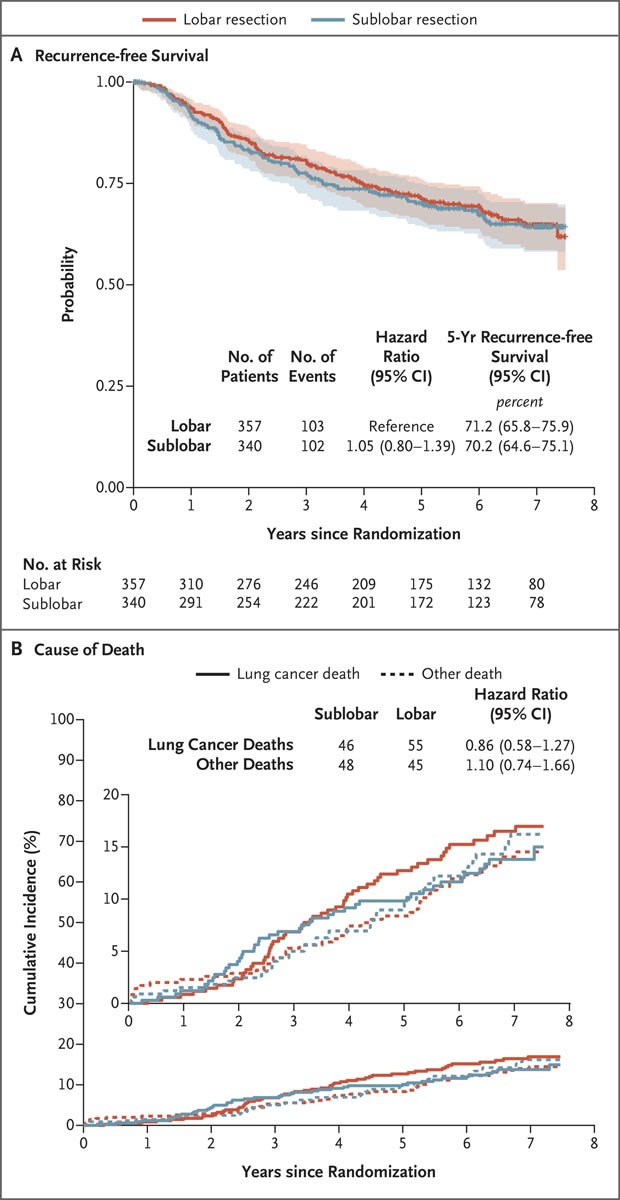
Figure : Survie sans récidive et cause du décès
Le panel A montre la survie sans récidive dans la population en intention de traiter. La survie sans récidive a été définie comme le délai entre la randomisation et la survenue d’une récidive locorégionale ou à distance ; tous les autres événements, y compris les décès quelle qu’en soit la cause, ont été censurés au moment où ces événements se sont produits. Les zones ombrées indiquent des intervalles de confiance à 95 %. Le panneau B montre les fonctions d’incidence cumulée des décès liés au cancer du poumon par rapport aux décès non liés au cancer du poumon ; Quatre patients dont la cause du décès est inconnue (trois dans le groupe résection lobaire et un dans le groupe résection sous-lobaire) ont été exclus de l’analyse. Dans les deux panels, les largeurs des intervalles de confiance n’ont pas été ajustées en fonction de la multiplicité et ne peuvent pas être utilisées à la place des tests d’hypothèses.
Chez les patients atteints d’un cancer périphérique du poumon non à petites cellules (CPNPC) avec une taille de tumeur de 2 cm ou moins et une maladie pathologiquement confirmée sans ganglions hilaires et médiastinaux, la résection sous-lobaire n’était pas inférieure à la lobectomie en ce qui concerne la survie sans maladie. .
La survie globale était similaire avec les deux procédures.
Dans ce grand essai randomisé, nous avons constaté que chez les patients atteints d’un CPNPC au stade clinique périphérique T1aN0 (≤ 2 cm), la résection sous-lobaire n’était pas inférieure à la lobectomie en ce qui concerne la survie sans maladie (critère principal). Nous avons également constaté que la survie globale (critère secondaire) était similaire avec les deux procédures. Les résultats des analyses exploratoires post-hoc examinant l’association entre les variables cliniques et démographiques pertinentes et la survie sans maladie et globale étaient cohérents avec les résultats globaux de l’essai.
Cependant, étant donné la petite taille de l’échantillon et le peu d’événements dans chaque sous-groupe, ces résultats doivent être interprétés avec prudence. De plus, aucune différence substantielle n’a été observée entre les deux groupes en termes d’incidence ou de schéma de récidive de la maladie. Les récidives locorégionales étaient numériquement légèrement plus élevées après résection sous-lobaire qu’après lobectomie (13,4 % contre 10,0 %), mais la différence n’était pas cliniquement significative. Bien que nous n’ayons pas eu besoin d’étendre le curage ganglionnaire au-delà de l’échantillonnage des principales stations hilaires et de deux ganglions médiastinaux, une récidive régionale est survenue chez 1,8 % des patients après résection sous-lobaire et chez 2,6 % des patients après lobectomie.
Il est important que ces résultats soient interprétés strictement dans les limites des critères d’éligibilité requis par l’essai.
(Financé par le National Cancer Institute et d’autres ; numéro CALGB 140503 ClinicalTrials.gov, NCT00499330. s’ouvre dans un nouvel onglet.)
















