Einführung
Die diabetische Retinopathie (DR) ist nach wie vor die häufigste Erblindungsursache bei Erwachsenen im erwerbsfähigen Alter und die fünfthäufigste Ursache vermeidbarer Blindheit. Die Prävention von DR beruht auf einer wirksamen Kontrolle der Hyperglykämie mit dem Ziel, so schnell wie möglich nach der Diagnose einen nahezu normalen Blutzuckerspiegel zu erreichen und den HbA1c-Zielbereich im Laufe der Zeit weiterhin zu erreichen.
Daten aus klinischen Studien deuten darauf hin, dass der Rückgang der β-Zellen schneller erfolgt und dass das Versagen, glykämische Ziele mit oralen Wirkstoffen zu erreichen, bei Patienten, bei denen ein Typ-2-Diabetes in jungen Jahren diagnostiziert wurde, häufiger vorkommt und früher auftritt als bei Patienten, bei denen der Typ-2-Diabetes erst später auftritt Leben. Die Herausforderung, Jugendliche mit Typ-2-Diabetes effektiv zu behandeln, wird durch die sozialen und wirtschaftlichen Belastungen dieser Jugendlichen, die größtenteils unterversorgten ethnischen Minderheiten angehören, noch verschärft.
Daher besteht bei Jugendlichen mit Typ-2-Diabetes aufgrund physiologischer und sozioökonomischer Barrieren ein sehr hohes Risiko für eine rasche Verschlechterung der Blutzuckerkontrolle und möglicherweise ein schnelleres Fortschreiten diabetesbedingter Komplikationen, einschließlich DR.
In der TODAY-Studie (Treatment Options for Type 2 Diabetes in Adolescents and Youth) und der darauffolgenden Beobachtungsstudie TODAY2 wurden die Teilnehmer mit Längsschnittbewertungen der Diabeteskontrolle und der DR-Progression von 2004 bis 2020 überwacht.
In den Jahren 2010–2011 und etwa sieben Jahre später in den Jahren 2017–2018 wurden zwei Runden standardisierter stereoskopischer Tests der digitalen Hintergrundfotografie mit sieben Feldern durchgeführt. Obwohl die mittlere Diabetesdauer zum Zeitpunkt der ersten Fundusaufnahme nur kurz war (durchschnittlich 4,9 Jahre, Bereich 2 bis 8), hatten die TODAY-Studienteilnehmer eine DR-Prävalenz von 13,9 %. Die Forscher der TODAY/TODAY2-Studie veröffentlichten kürzlich die longitudinale Prävalenz von Komplikationen über einen mittleren Nachbeobachtungszeitraum von 10 Jahren und berichteten, dass die Prävalenz aller Komplikationen gestiegen sei und die Prävalenz von DR auf 49 % gestiegen sei.
Angesichts des deutlichen Anstiegs der DR-Prävalenz und des Vorhandenseins sehbedrohender Läsionen ist das Verständnis der modifizierbaren Risikofaktoren, die das Fortschreiten der DR beim Übergang vom Jugend- zum jungen Erwachsenenalter mit Typ-2-Diabetes vorantreiben, von entscheidender Bedeutung, um das Sehvermögen langfristig zu erhalten , was für die zukünftige körperliche Leistungsfähigkeit, finanzielle Beschäftigungsmöglichkeiten und die allgemeine Lebensqualität von wesentlicher Bedeutung ist. Wir berichten jetzt über Risikofaktoren, die mit dem Fortschreiten der DR bei Typ-2-Diabetes im Jugendalter verbunden sind.
Ziel
Die Studie „Treatment Options for Type 2 Diabetes in Adolescents and Youth“ (TODAY) ergab eine 13,9 %ige Prävalenz der diabetischen Retinopathie (DR) bei Jugendlichen mit einer mittleren ±SD-Dauer des Typ-2-Diabetes von 4,9 ± 1,5 Jahren. Nach 7 Jahren zusätzlicher Nachbeobachtung berichten wir über Risikofaktoren für das Fortschreiten der DR in der TODAY-Kohorte.
Methodik
Netzhautfotos (n = 517) wurden in den Jahren 2010–2011 und erneut in den Jahren 2017–2018 (n = 420) mit standardmäßiger stereoskopischer digitaler Fundusfotografie mit sieben Feldern erstellt. Die Fotos wurden zentral anhand der ETDRS-Skala (Early Treatment Diabetic Retinopathy Study) bewertet.
Insgesamt 367 Patienten mit bewertbaren Fundusfotos in mindestens einem Auge bei beiden Auswertungen wurden in die Analysen der DR-Progression einbezogen, die als Anstieg um drei oder mehr Stufen auf der ETDRS-Skala definiert ist.
Ergebnisse
Bei einem mittleren ± SD-Alter von 25,4 ± 2,5 Jahren und einer Diabetesdauer von 12,0 ± 1,5 Jahren lag die Prävalenz jeglicher DR bei den Teilnehmern bei 49 %.
Die Prävalenz nach Stadium der DR war wie folgt: 39 % für sehr leichte oder milde nichtproliferative DR (NPRD), 6 % für mittelschwere bis schwere NPRD und 3,8 % für proliferative DR. Im Vergleich zu denen, die keine Fortschritte machten, hatten Teilnehmer, die drei oder mehr Schritte machten, einen deutlich niedrigeren BMI, einen höheren HbA1c, einen höheren Blutdruck, erhöhte Triglyceride, einen verringerten C-Peptidwert und eine höhere Prävalenz anderer Komorbiditäten.
Eine multivariate Analyse zeigte, dass HbA1c der dominierende Faktor war, der das Fortschreiten der DR beeinflusste.
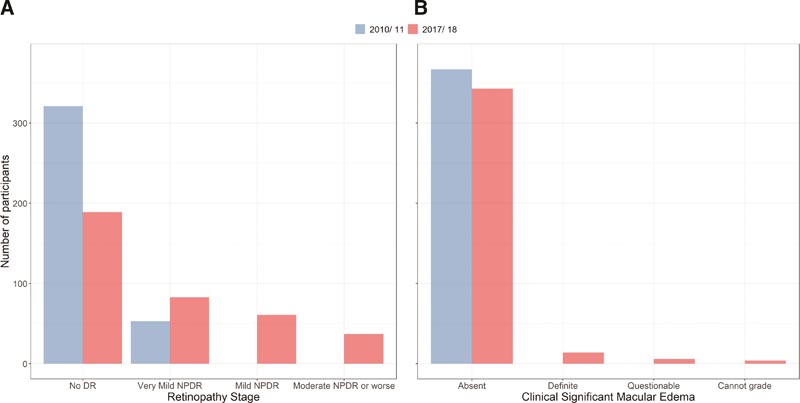
Kohortenergebnisse (N = 367) mit standardmäßigen Sieben-Felder-Fundusuntersuchungen während TODAY (2010–2011) und TODAY2 (2017–2018) für DR (A) und CSME (B).
Schlussfolgerungen Eine schlechte Blutzuckerkontrolle bei Typ-2-Diabetes im Jugendalter birgt ein hohes Risiko für das Fortschreiten der DR, einschließlich fortgeschrittener sehkraftbedrohender Erkrankungen im jungen Erwachsenenalter. |
Diskussion
Nach ca. 10 Jahren Nachbeobachtung und einer durchschnittlichen Diabetesdauer von 12 Jahren entwickelte fast die Hälfte der TODAY-Studienteilnehmer eine DR. In den 7 Jahren zwischen den Netzhautuntersuchungen entwickelten sich bei den Teilnehmern von einer sehr leichten NPDR bei der Ausgangsuntersuchung Fortschritte zu fortgeschritteneren Stadien der DR, darunter 5 % der Teilnehmer, die eine schwere NPDR oder PDR entwickelten, obwohl sie im Durchschnitt erst 25 Jahre alt waren. CSME, das bei der Basisuntersuchung nicht festgestellt wurde, war 7 Jahre später bei 3,8 % der Teilnehmer bei der Fundusfotografie vorhanden.
Prävalenzraten von DR bei jüngeren Patienten mit Typ-2-Diabetes wurden aus anderen Querschnittsstudien in verschiedenen Populationen berichtet und lagen zwischen 4 und 37 % (16–19). Bemerkenswert ist, dass diese Studien weite Altersbereiche für die Diabetesdiagnose umfassten, sich über längere Diabetesdauern erstreckten und unterschiedliche Methoden zur Erkennung von DR umfassten. Unsere Ergebnisse bestätigen eindeutig das Vorhandensein und Fortschreiten einer fortgeschrittenen Netzhautpathologie über nur 7 bis 8 Jahre bei Typ-2-Diabetes im Jugendalter.
Klinisch besorgniserregend ist, dass die DR-Prävalenz in unserer Kohorte fast doppelt so hoch ist wie die 28,5 %-Prävalenz, die für Erwachsene mit Typ-2-Diabetes älter als 40 Jahre mit einer durchschnittlichen Diabetesdauer von 15 Jahren gemeldet wurde, wie zuvor im National Health and Nutrition Examination Survey berichtet ( NHANES).
Möglicherweise spiegelt die erhöhte Prävalenz und das beschleunigte Fortschreiten der DR bei Typ-2-Diabetes oder T2D im Jugendalter im Vergleich zu Typ-2-Diabetes im Erwachsenenalter die Herausforderung wider, bei Jugendlichen eine Euglykämie zu erreichen und aufrechtzuerhalten. Die in der TODAY-Studie beobachteten hohen Raten eines frühen Behandlungsversagens (d. h. definiert als HbA1c ≥ 8 % für 6 Monate oder anhaltende metabolische Dekompensation, die Insulin erfordert) deuteten darauf hin, dass Jugendliche weniger auf die verwendeten oralen Therapien ansprachen und mehr Verluste erlitten. Schnelle endogene Insulinproduktion durch β-Zellen im Vergleich zu Erwachsenen.
Selbst bei einer durchschnittlichen Diabetesdauer von nur etwa einem Jahrzehnt hatten diejenigen, bei denen die DR-Klassifizierung um drei oder mehr Stufen zunahm, viele der bekannten Risikofaktoren für DR aus Studien mit Erwachsenen mit Diabetes: Höherer HbA1c, Blut Druck und Triglyceride sowie das Vorliegen einer diabetischen Nierenerkrankung.
Es überrascht nicht, dass multivariate Analysen wie bei Erwachsenen mit kurzzeitigem Typ-2-Diabetes die Blutzuckerkontrolle als den vorherrschenden Risikofaktor für die Entwicklung und das Fortschreiten von DR identifizierten. Im Gegensatz zu Studien zum Typ-2-Diabetes im Erwachsenenalter war die Wahrscheinlichkeit einer DR-Progression bei Männern in unserer Kohorte jedoch nicht höher als bei Frauen.
Mit zunehmendem Alter dieser Kohorte könnte die Hypothese aufgestellt werden, dass Bluthochdruck und Hyperlipidämie eine größere Rolle spielen werden, was Besorgnis über den vorgeschlagenen Zusammenhang früher retinaler Gefäßveränderungen mit einem späteren Risiko für Herz-Kreislauf-Erkrankungen hervorruft. Zukünftige Studien könnten eine detailliertere Darstellung der Netzhautgefäße umfassen, um die Netzhaut-Herz-Verbindung bei Patienten mit Typ-2-Diabetes im Jugendalter zu untersuchen.
Dies ist der erste umfassende Bericht über Risikofaktoren für das Fortschreiten der DR bei Typ-2-Diabetes im Jugendalter. Zu den Stärken der Studie gehören das Längsschnittstudiendesign und die systematische Analyse von Fundusfotos, die von maskierten Bewertern unter Verwendung der ETDRS-Skala in der TODAY/TODAY2-Studie aufgenommen wurden. Obwohl nicht alle TODAY-Teilnehmer beide Netzhautuntersuchungen abgeschlossen haben, handelt es sich bei den untersuchten Teilnehmern um eine repräsentative Kohorte, bei der es zu TODAY-Basislinie keine signifikanten Unterschiede in den klinischen Merkmalen zwischen denen mit wiederholten Fundusuntersuchungen und der gesamten TODAY-Kohorte gab.
Obwohl die Ausgangsuntersuchung der Netzhaut schon früh im Verlauf eines Typ-2-Diabetes im Jugendalter durchgeführt wurde, handelt es sich nicht um eine echte Ausgangsuntersuchung der Netzhaut zum Zeitpunkt der Diabetesdiagnose. Da jedoch zum Zeitpunkt der Erstbewertung nur eine Minderheit der Teilnehmer (13,9 %) eine Retinopathie entwickelt hatte, die nicht schwerer als eine sehr leichte NPDR war, ist dies eine überzeugende Grundlage für die Entwicklungsanalyse. und Krankheitsverlauf.
Angesichts des beschleunigten Rückgangs der β-Zellfunktion, der bei Patienten mit Typ-2-Diabetes im Jugendalter dokumentiert wurde, und der vorherrschenden Rolle der Glykämie beim Fortschreiten der DR ist die Erkennung und Identifizierung gefährdeter Jugendlicher mit Adipositas, die zu historisch unterversorgten Bevölkerungsgruppen für Typ-2-Diabetes gehören, erforderlich 2-Diabetes sollte in der klinischen Versorgung routinemäßig auftreten und die Forschung sollte weiterhin nach zusätzlichen Behandlungsmöglichkeiten suchen.
Für Jugendliche mit Typ-2-Diabetes ist eine aggressive Blutzuckerkontrolle ab dem Zeitpunkt der Diagnose erforderlich, begleitet von einem empfohlenen jährlichen Screening auf die Entwicklung und Progression von DR, mit zusätzlicher intensiverer Überwachung, je nach Diabetesstatus. Krankheit, ist für den Erhalt des Sehvermögens im Erwachsenenalter unerlässlich.
















