Zusammenfassung Myalgische Enzephalomyelitis/Chronisches Müdigkeitssyndrom (ME/CFS) ist eine mittlerweile gut dokumentierte Krankheit, die häufig auf eine Virusinfektion, aber auch auf andere äußere Stressfaktoren zurückzuführen ist, wie z. B. die Exposition gegenüber Agrarchemikalien, andere Arten von Infektionen, Operationen oder andere schwere Erkrankungen oder Stressereignisse. Untersuchungen haben gezeigt, dass diese Ereignisse eine systemische molekulare Entzündungsreaktion sowie eine chronische Aktivierung und Dysregulation des Immunsystems hervorrufen . Schwieriger ist es, die Hierarchie der physiologischen Reaktionen zu ermitteln, die zu der großen Anzahl von Symptomen führen, die bei ME/CFS-Patienten auftreten, und warum sie nicht verschwinden und typischerweise ein Leben lang anhalten. Der Schweregrad der Symptome schwankt während der Rezidiverholungsphase häufig, wobei die Symptome einer Neuroinflammation im Gehirn, Verlust der homöostatischen Kontrolle, „Gehirnnebel“ , der die kognitiven Fähigkeiten beeinträchtigt, Mangel an erholsamem Schlaf und mangelnde Reaktionsfähigkeit auftreten. bereits bei geringer Belastung mangelhaft. Wie sich diese ME/CFS-Gehirneffekte aus dem auslösenden externen Effektor entwickeln, sei es ein Virus oder eine andere Ursache, ist nicht genau geklärt, und darauf zielt unser Artikel ab. Wir gehen davon aus , dass nach dem anfänglichen Stressereignis die nachfolgende systemische Pathologie über neurovaskuläre Bahnen oder durch eine gestörte Blut-Hirn-Schranke (BBB) in das Gehirn verlagert wird, was zu einer chronischen Neuroinflammation und einer anhaltenden Erkrankung mit Erholungszyklen nach chronischen Rückfällen führt. Die Signalübertragung über anerkannte Wege vom Gehirn zur Körperphysiologie ist wahrscheinlich Teil des Prozesses, durch den der Krankheitszyklus im peripheren System aufrechterhalten wird und warum es nicht zu einer Heilung kommt. Im Gegensatz dazu handelt es sich bei Long-COVID (Post-COVID-19-Erkrankung) um eine sehr junge ME/CFS-ähnliche Erkrankung, die durch das einzige pandemische Virus SARS-CoV-2 verursacht wird. Wir glauben, dass die anhaltenden ME/CFS-ähnlichen Auswirkungen von Long-COVID durch sehr ähnliche Mechanismen entstehen, die eine Neuroinflammation einschließen, jedoch wahrscheinlich mit einer einzigartigen Signalübertragung als Folge der Pathologie der ursprünglichen SARS-CoV-2-Infektion. Die Tatsache, dass es trotz der unterschiedlichen Natur der anfänglichen Stressfaktoren bei beiden bestehenden Krankheiten sehr ähnliche Symptome gibt, stützt die Vorstellung einer ähnlichen dysfunktionalen ZNS-Erkrankung. |
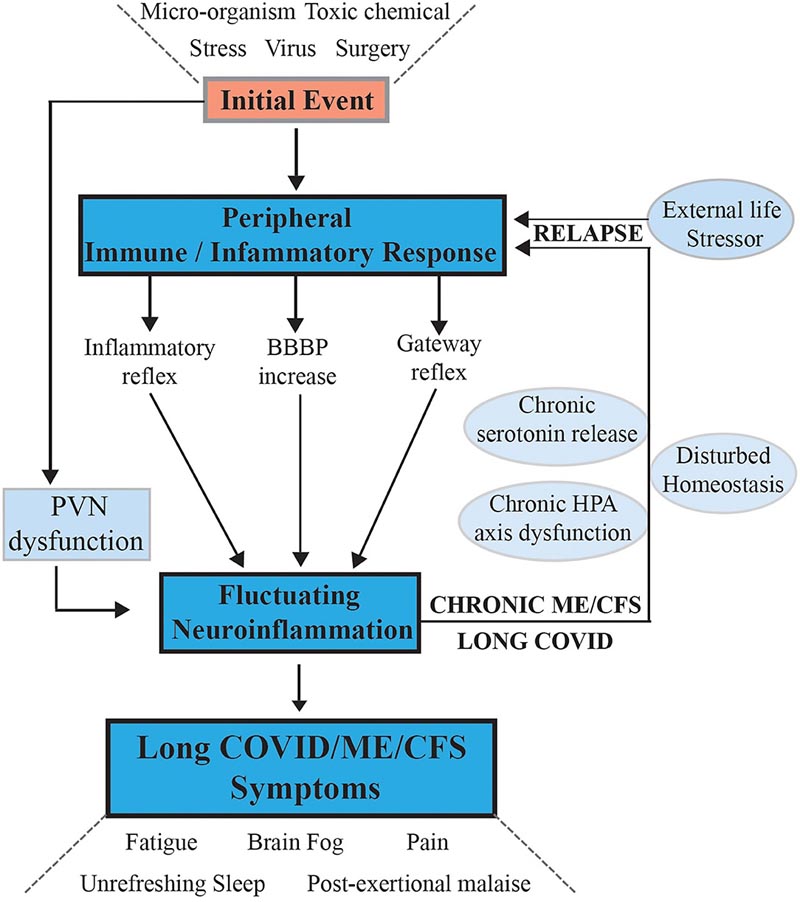
Abbildung 1. Hypothese und Modell für den Ausbruch von ME/CFS und sein Fortschreiten zu einer anhaltenden chronischen Krankheit mit Phasen von Rückfällen/teilweiser Genesung: Signalwege zwischen dem ZNS und der Peripherie, die die Krankheit aufrechterhalten. Nach einem ersten externen Stressereignis werden systemische Immun-/Entzündungsreaktionen aktiviert, die über Entzündungs- und Gateway-Reflexe und möglicherweise eine Erhöhung der BHS-Permeabilität an das ZNS übermittelt werden. Neuroinflammation wird durch Beeinträchtigung des Stresszentrums im PVN des Hypothalamus aktiviert und führt zu einer Vielzahl neurologischer Symptome, die durch Störung der Homöostase und der stressaktivierten HPA-Achse, die bei chronischer Aktivierung dysfunktional wird, auf die Peripherie zurückwirken . Die systemische Physiologie und die molekulare Homöostase werden dann chronisch durch wichtige zelluläre Funktionen wie die Energieproduktion der Mitochondrien, die Stoffwechselaktivität und die Fortsetzung von Immun-/Entzündungsreaktionen beeinflusst. Äußere Lebensstressoren, die eine gestörte PVN befeuern, halten ME/CFS nicht nur aufrecht, sondern lösen auch Rückfälle aus.
Kommentare
Forscher haben herausgefunden, wie postvirale Müdigkeitssyndrome , einschließlich Long-COVID, zu lebensverändernden Krankheiten werden und warum Patienten häufig Rückfälle erleiden.
Es ist bekannt, dass myalgische Enzephalomyelitis/chronisches Müdigkeitssyndrom (ME/CFS) eine häufige Folge einer Virusinfektion ist und hirnspezifische Symptome wie Neuroinflammation, Verlust der Homöostase, geistige Verwirrung, Mangel an erholsamem Schlaf und eine schlechte Reaktion selbst auf leichte Stresssituationen verursacht .
Long-COVID hat ähnliche Auswirkungen auf Menschen und wird vermutlich auch durch eine Neuroinflammation verursacht.
Der emeritierte Hauptautor Professor Warren Tate von der Abteilung für Biochemie der University of Otago sagt, es sei nicht gut verstanden, wie diese schwächenden Auswirkungen auf das Gehirn entstehen.
In einer in Frontiers in Neurology veröffentlichten Studie entwickelten er und Kollegen von Otago, der Victoria University of Wellington und der University of Technology Sydney ein einheitliches Modell, um zu erklären, wie die hirnfokussierten Symptome dieser Krankheiten über einen langen Zeitraum aufrechterhalten werden. Gehirn-Körper-Verbindung .
Sie schlagen vor, dass nach einer anfänglichen Virusinfektion oder einem Stressereignis die nachfolgende systemische Pathologie über neurovaskuläre Bahnen oder durch eine gestörte Blut-Hirn-Schranke in das Gehirn verlagert wird. Dies führt zu einer chronischen Neuroinflammation , die zu einer anhaltenden Erkrankung mit Erholungszyklen nach chronischen Rückfällen führt.
Das Modell geht davon aus, dass eine Heilung nicht eintritt, weil ständig ein Signal vom Gehirn zum Körper zirkuliert, was zu einem Rückfall des Patienten führt.
Die Erstellung dieses Modells ist nicht nur wichtig für die „anstehenden enormen Forschungsanstrengungen“, sondern auch, um ME/CFS- und Long-COVID-Patienten Anerkennung zu verschaffen.
„Diese Krankheiten sind sehr eng miteinander verbunden, und es ist klar, dass die biologische Grundlage von Long COVID eindeutig mit der ursprünglichen COVID-Infektion zusammenhängt, sodass es keine Debatte oder Zweifel mehr darüber geben sollte, dass postvirale Müdigkeitssyndrome wie ME auftreten.“ /CFS sind biologisch begründet und beinhalten stark veränderte Physiologie“, sagt Professor Emeritus Tate. Diese Arbeit wird es Medizinern ermöglichen, das beste evidenzbasierte Wissen über diese Krankheiten und beste Managementpraktiken zu entwickeln.
„Patienten brauchen eine angemessene Bestätigung ihrer biologisch bedingten Krankheit und Hilfe, um die belastenden Symptome dieser lebensverändernden Syndrome zu lindern, die für Patienten allein schwer zu bewältigen sind.“
„Diese Arbeit hat gezeigt, dass es eine anfällige Untergruppe von Menschen gibt, die solche Syndrome entwickeln, wenn sie schwerem Stress ausgesetzt sind, wie etwa einer COVID-19-Infektion oder dem Epstein-Barr-Drüsenfieber-Virus, oder bei einigen Menschen mit Impfungen, die als schwerer Stress interpretiert werden.“
„Was eine vorübergehende Entzündungs-/Immunreaktion im Körper sein sollte, um Infektionen zu beseitigen, Immunität zu entwickeln und physiologischen Stress zu kontrollieren, wird chronisch und daher bleibt die Krankheit bestehen.“