Fall 1 Ein 68-jähriger Mann mit einer Vorgeschichte von insulinabhängigem Diabetes mellitus, benigner Prostatahypertrophie (BPH) und Hypertonie (HTN) stellte sich mit Müdigkeit, zwei Tage dauerndem subjektivem Fieber und Dysurie in der Notaufnahme vor. Er lindert Myalgie und Lendenbeschwerden. Er bestreitet jegliche kürzlich erfolgten Operationen, Eingriffe oder den Einsatz von Antibiotika. Vor seiner Ankunft hatte er eine Episode von nicht blutigem und nicht galligem Erbrechen. Der Patient berichtet, dass seine Blutzuckerwerte heute zu Hause bei 273 und 315 lagen. Er klagt derzeit über Blasendruck und hat seit 6 Stunden nicht uriniert. Er hat Tachykardie und Fieber. Was ist bei der Differenzialdiagnose zu beachten? Welche Tests sollte ich verlangen? Welche bildgebenden Untersuchungen könnten hilfreich sein? Fall Nr. 2 Ein 82-jähriger Mann mit einer Vorgeschichte von BPH, HTN, Diabetes, koronarer Herzkrankheit (KHK) und Schwindel stellt sich mit Schwäche in der Notaufnahme vor. Seine Frau berichtet, dass sein Urologe vor ein paar Tagen einen Eingriff durchgeführt habe, weiß aber nicht, wie er heißt. Heute hat er sich übergeben und scheint dehydriert zu sein. Der Patient liegt seit gestern im Bett, ist aber normalerweise mit einem Rollator recht aktiv. Sie haben für morgen eine große Reise geplant und fragen sich, ob sie diese absagen sollen. Zu den Vitalzeichen gehören Herzfrequenz 90, Blutdruck 105/76, RR 13, Temperatur 38,4 °C, SatO2 98 % bei RA. |
Worauf sollten Sie bei der Prüfung achten? Welche Medikamente soll ich verschreiben? Muss der Patient ins Krankenhaus eingeliefert werden?
Was ist Prostatitis?
Prostatitis kann in mehrere Unterkategorien unterteilt werden:
| Kategorie | Beschreibung |
| Akute bakterielle Prostatitis | • Schwere Prostatasymptome • Akute Harnwegsinfektion • Systemische Infektion |
| Chronische bakterielle Prostatitis | • +/- Symptome einer Prostatitis • Wiederkehrende Harnwegsinfektionen aufgrund desselben Organismus ohne spezifische Dauer, aber die Patienten haben typischerweise Symptome für 3 Monate oder länger. |
| Chronische Prostatitis/chronisches Beckenschmerzsyndrom | • Negativ für Harnwegsinfektionen, aber mit Blasenentleerungssymptomen. • Zu den Symptomen gehören sexuelle Dysfunktion, Beckenschmerzen und Blasenentleerungsschwierigkeiten seit mehr als drei Monaten. • Unterteilt in entzündliche und nicht entzündliche Unterkategorien |
| Asymptomatische entzündliche Prostatitis | • Prostataentzündung ohne urogenitale Symptome |
In diesem Artikel konzentrieren wir uns auf die akute bakterielle Prostatitis.
Prostatitis-Syndrome kommen relativ häufig vor, insbesondere bei nicht älteren Menschen. Die geschätzte Prävalenz aller Prostatitis-Syndrome beträgt 8,2 %. Bei Patienten unter 50 Jahren ist es die häufigste urologische Erkrankung und bei älteren Patienten die dritthäufigste Diagnose.
Bei Männern mit mindestens einer früheren Prostatitis-Episode lag die kumulative Wahrscheinlichkeit, eine weitere Prostatitis-Episode zu erleiden, bei Patienten im Alter von 80 Jahren bei 50 % und stieg mit zunehmendem Alter. Die genaue Inzidenz und Prävalenz akuter bakterieller Prostatitis ist in der Notaufnahme nicht bekannt, es wird jedoch geschätzt, dass akute bakterielle Prostatitis für 4–10 % aller in der Bevölkerung beobachteten Prostatitisfälle verantwortlich ist.
Eine der gefürchteten Komplikationen einer akuten bakteriellen Prostatitis ist ein Prostataabszess, eine lokalisierte Ansammlung eitriger Flüssigkeit in der Prostata. Die höchste Inzidenz von Prostataabszessen tritt bei Männern im Alter zwischen 50 und 60 Jahren auf.
Die Inzidenz von Prostataabszessen bei Männern mit asymptomatischem HIV und AIDS beträgt 3 % bzw. 14 %. Männer, die sich einem urologischen Eingriff wie einer Prostatabiopsie unterziehen, sind eine weitere bemerkenswerte Gruppe, wobei etwa 10 % dieser Patienten Prostataabszesse entwickeln.
Wie entsteht Prostatitis?
Obwohl die Prostata über natürliche Mechanismen zur Vorbeugung von Infektionen verfügt, darunter immunologische (antibakterielle Sekrete) oder mechanische (Ejakulation und Evakuierung zur Reinigung der Prostataharnröhre), kann eine unzureichende Drainage oder ein Harnrückfluss aus der Harnröhre oder Blase in die Prostata zu Steinen, Fibrose oder Entzündungen führen .
Die Aussaat kann auch durch Impfung nach Eingriffen an der Harnröhre und der Prostata erfolgen.
Eine akute bakterielle Prostatitis wird wahrscheinlich durch eine Harnwegsinfektion verursacht, die zu den intraprostatischen Gängen aufsteigt.
Die an einer Prostatitis beteiligten Organismen können im Vergleich zu einer einfachen Zystitis oder anderen Urogenitalinfektionen auch höhere Werte bestimmter Virulenzfaktoren aufweisen.
Was sind die Risikofaktoren für die Entwicklung einer Prostatitis?
| Kategorie | Beispiel |
| Gleichzeitige Urogenitalinfektionen | Zystitis, Urethritis, Nebenhodenentzündung |
| Mechanische Obstruktion. Neurophysiologische Anomalien |
Harnröhrenstriktur Phimose |
| Instrumentierung | Chronischer Einsatz von Foley-Kathetern, intermittierende Blasenkatheterisierung, Kondomkatheter, Prostatabiopsie, Zystoskopie |
| Immunsuppression | HIV |
| Andere | Empfänglicher Analverkehr |
Weitere Risikofaktoren wurden in der Literatur erwähnt: Trauma, Entzug und Dehydrierung, es fehlen jedoch qualitativ hochwertige Beweise, die dies belegen.
Welche Organismen verursachen Prostatitis?
Ähnlich wie bei Urogenitalinfektionen sind gramnegative Bakterien die häufigste Ursache. E. Coli stellt die überwiegende Mehrheit dar (bis zu 88 % der Fälle einer akuten bakteriellen Prostatitis). Andere Enterobacteriaceae-Arten wie Klebsiella und Proteus machen etwa 10–30 % der bekannten Fälle aus. Seltener sind Pseudomonas und andere Enterokokken beteiligt.
Auch andere Organismen, insbesondere grampositive Kokken wie Staphylococcus aureus , sollten in Betracht gezogen werden, da Experten davon ausgehen, dass die Prävalenz zunimmt. Bakteriämie durch Staphylococcus aureus-Infektionen kann die Prostata akut infizieren. Dies sollte auch die Untersuchung einer okkulten Infektion an einer anderen Stelle rechtfertigen, beispielsweise bei Endokarditis, Weichteilgewebe oder einem Gefäßkatheter.
> Besondere Bevölkerungsgruppen
Bei Menschen, die sich kürzlich einer Prostataoperation unterzogen haben, besteht möglicherweise ein höheres Risiko, sich mit Fluorchinolon-resistenten Bakterien und Pseudomonas zu infizieren , was wahrscheinlich auf den Einsatz prophylaktischer Antibiotika zurückzuführen ist. Chlamydia trachomatis und Neisseria gonorrhoeae können auch bei sexuell aktiven Patienten beobachtet werden, unabhängig vom Alter des Patienten.
Zusätzlich zu den üblichen bakteriellen Erregern können HIV-Patienten auch Salmonella typhi oder Neisseria gonorrhoeae haben. Reisende nach Asien und Australien können an Burkholderia pseudomallei erkrankt sein , was ebenfalls mit der Entstehung von Prostataabszessen in Verbindung gebracht wird. Bei Personen mit geschwächtem Immunsystem, beispielsweise Patienten mit Diabetes oder HIV, ist die Wahrscheinlichkeit, dass sie Prostataabszesse entwickeln, höher.
Klinisches Erscheinungsbild einer akuten bakteriellen Prostatitis
Typischerweise treten bei Patienten mit akuter bakterieller Prostatitis zusätzlich zu Harnbeschwerden wie Dranginkontinenz oder Zögerlichkeit auch Fieber und konstitutionelle Symptome auf. Sie können auch über trüben Urin und Schmerzen im Urogenitalbereich berichten.
Bei anderen Patienten können lediglich grippeähnliche Symptome (Übelkeit, Schwäche, Schüttelfrost) auftreten. Eine gute Anamnese ist daher unerlässlich, um sicherzustellen, dass Sie diese Diagnose nicht übersehen.
> Körperliche Untersuchung
Bei der körperlichen Untersuchung männlicher Patienten mit Urogenitalbeschwerden sollte der Arzt darauf achten, den Damm und die Genitalien visuell zu untersuchen, Raumforderungen oder andere Anomalien zu ertasten und eine digitale rektale Untersuchung durchzuführen.
Die Prostata ist bei der digitalen rektalen Untersuchung normalerweise druckempfindlich, ödematös und weich, mit einer Sensitivität von 63,3 % und einer Spezifität von 77,7 %. Andere Quellen berichten, dass mehr als 95 % der Patienten bei der Untersuchung eine Druckempfindlichkeit der Prostata verspüren.
Schwankungen können auf einen Abszess hindeuten , wobei die Inzidenz bei 16–88 % liegt. In manchen Fällen reicht dies aus, um die Diagnose zu stellen. Eine Prostatamassage wird nicht empfohlen, das Abtasten einer weichen Prostata selbst ist jedoch im Allgemeinen sicher.
Eine Palpation des Abdomens zur Untersuchung einer Blasendehnung oder Flankenempfindlichkeit kann auch bei der Prüfung anderer Diagnosen hilfreich sein. Es kann auch zu Krämpfen des Rektumsphinkters kommen.
> Labor- und Bildgebungsstudien
Obwohl dies definitiv nicht zur Bestätigung der Diagnose erforderlich ist, können Patienten eine Leukozytose und erhöhte Entzündungsmarker wie ESR oder CRP aufweisen. Derzeit gibt es keine quantitativen Studien, die seine Rolle bei der Diagnose einer akuten bakteriellen Prostatitis bewerten. Serum-PSA steht in der Notaufnahme im Allgemeinen nicht zur Verfügung und ist in der akuten Phase der Erkrankung nur von begrenztem Nutzen.
Bei Bakterien und Pyurie kann eine Urinanalyse wichtig sein. Die Ergebnisse der Mittelstrahlkultur zusammen mit der Gram-Färbung sind auch bei der Bestimmung der verantwortlichen Mikrobe nützlich. (Canadian Urological Association: Empfehlung der Stufe IIA).
Urintests vor und nach einer Prostatamassage werden zur Diagnose einer chronischen Prostatitis eingesetzt, bei akuter bakterieller Prostatitis ist eine Prostatamassage jedoch aufgrund der Möglichkeit einer Bakteriämie kontraindiziert.
In einer Studie wurde festgestellt, dass die Nitritempfindlichkeit bei Patienten mit akuter bakterieller Prostatitis 55–58 % und die Leukozytenesterase 81–83 % betrug. Bei sexuell aktiven Patienten sollte ein Test auf Gonorrhoe und Chlamydien in Betracht gezogen werden. Sofern Patienten nicht an einer Herzklappenerkrankung, Verdacht auf Endokarditis oder Sepsis leiden, sind routinemäßige Blutkulturen nicht erforderlich.
Fazit: Prostatitis ist eine klinische Diagnose! Urinanalyse und Urinkultur können negativ sein. Berücksichtigen Sie daher unbedingt das umfassendere klinische Bild.
Bildgebende Untersuchungen sind in der Regel nicht erforderlich, es sei denn, es besteht ein dringender Verdacht auf einen Prostataabszess oder der Patient hat ein hohes Risiko. Als bildgebende Verfahren kommen Ultraschall und CT in Frage (Canadian Urological Association: Empfehlung der Stufe IIIB/IIA).
Transrektaler Ultraschall wird im Vergleich zu anderen Alternativen als kostengünstiges Bildgebungsverfahren in erster Linie empfohlen, mit einer Sensitivität von 80–100 % bei Prostataabszessen.
Allerdings ist diese Modalität bei Patienten mit starken Schmerzen, Fisteln und schweren Hämorrhoiden kontraindiziert . Dieser Ansatz hat auch den Vorteil eines therapeutischen Eingriffs wie der Nadelaspiration, wobei in einer Fallserie eine Erfolgsquote von 86 % gemeldet wurde.
Die Computertomographie mit und ohne intravenösen Kontrast kann bei der Bestimmung des Ausmaßes der Erkrankung nützlich sein, d.
Es gibt keine aktuellen Studien, die die Sensitivität und Spezifität der CT bei der Diagnose von Prostatitis oder Prostataabszessen bewerten. Obwohl die MRT eine höhere Empfindlichkeit als die CT aufweist, hat sie sich nicht als besser als der transrektale Ultraschall erwiesen.
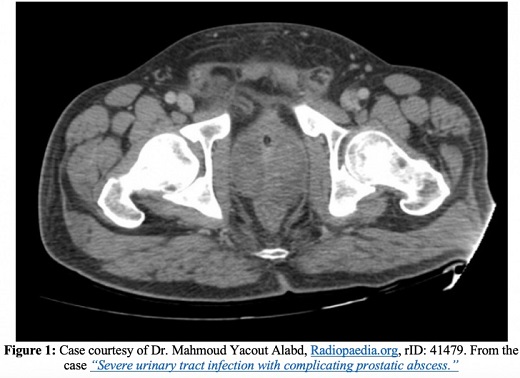
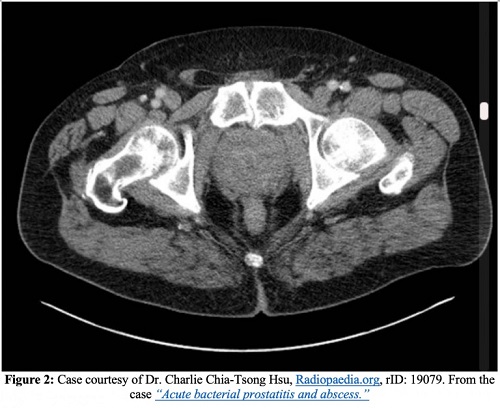
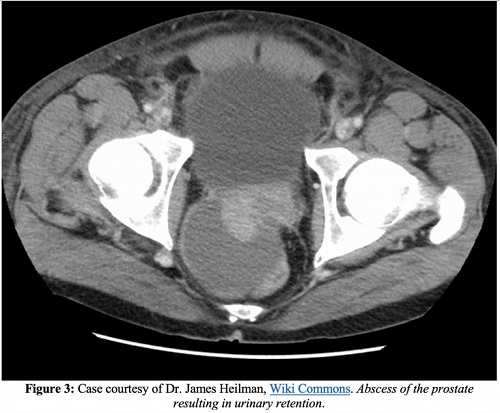
Komplikationen
Neben Endokarditis, Nebenhodenentzündung, weiterer Ausbreitung der Infektion auf Knochen- oder Gelenkräume und der Entwicklung einer chronischen Prostatitis ist ein Prostataabszess eine der schwerwiegendsten Komplikationen einer akuten Prostatitis. Auf CT-Bildern erscheinen Prostataabszesse als nicht verstärkende Flüssigkeitsansammlungen. Prostataabszesse erscheinen im transrektalen Ultraschall als echofreie oder echoarme Bereiche.
Eine urologische Untersuchung auf eine mögliche Drainage des Abszesses kann erforderlich sein, wenn der Prostataabszess nach mindestens einer Woche Antibiotikatherapie weiterhin besteht, bei bestimmten refraktären Patienten oder bei Patienten, bei denen die Behandlung fehlgeschlagen ist.
Akuter Harnverhalt ist eine bekannte Komplikation einer akuten Prostatitis. Einige Quellen empfehlen, auf die Einführung eines Foley-Katheters zugunsten einer suprapubischen Katheterisierung zu verzichten, da das Risiko einer Abszessruptur oder eines septischen Schocks besteht. Andere empfehlen eine einmalige Katheterisierung mit einem Entleerungstest oder einen kurzfristigen Foley-Harnröhrenkatheter mit kleinem Durchmesser. Eine Rücksprache mit dem Urologen wird empfohlen.
Differenzialdiagnose
Die vielleicht wichtigste Alternativdiagnose ist eine Harnwegsinfektion. Denken Sie daran, dass eine Instrumentierung durch kürzlich durchgeführte Eingriffe oder anatomische Anomalien wie Strikturen oder BPH dazu führen kann, dass Menschen Harnwegsinfektionen und damit Prostatitis entwickeln.
Patienten, die auf die Behandlung einer akuten Zystitis nicht ansprechen, sollten auf eine mögliche Prostatitis untersucht werden. Während Patienten mit BPH über Harnbeschwerden berichten können, sollten bei ihrer Laboruntersuchung weder Fieber noch andere Infektionsbefunde vorliegen. Die Empfindlichkeit der Prostata kann dabei helfen, Prostatitis von anderen Diagnosen wie Epididymitis oder Urethritis zu unterscheiden.
Management und Behandlung
Die wichtigste Behandlungsmethode bei unkomplizierter akuter bakterieller Prostatitis ist die Gabe von Antibiotika .
Wann sollten Patienten aufgenommen werden?
Patienten ohne Befunde einer hämodynamischen Instabilität, Verdacht auf drohende Sepsis, signifikante Komorbiditäten und Toleranz gegenüber oralen Medikamenten können sicher ambulant mit ambulanter urologischer Nachsorge behandelt werden.
Patienten, die unzuverlässig sind, keine gute Nachsorge haben oder einen hohen Verdacht auf eine Bakteriämie haben, sollten stationär behandelt werden. Schließlich sollten Patienten, die eine akute Harnverhaltung entwickeln, engmaschig überwacht werden, da sie möglicherweise eine Blasenkatheterisierung und einen anschließenden Krankenhausaufenthalt benötigen.
Welches Antibiotikum eignet sich am besten?
Auch wenn keine Evidenz aus Vergleichsstudien vorliegt, sollten lokale Resistenzmuster und Antibiogramme berücksichtigt werden. Trimethoprim-Sulfamethoxazol sollte nicht als Mittel der ersten Wahl eingesetzt werden, wenn die regionale Resistenz gegen E. coli mehr als 10–20 % beträgt.
Fluorchinolone haben höhere Heilungsraten, aber bedenken Sie Nebenwirkungen und mögliche Nebenwirkungen bei Ihren Patienten. Wählen Sie die Behandlung basierend auf dem wahrscheinlichsten Organismus, was für die meisten Menschen bedeutet, dass eine gramnegative Abdeckung von entscheidender Bedeutung ist.
| Antibiotikakur | |
| Ambulant | • Trimethoprim-Sulfamethoxazol (DC) p.o. alle 12 Stunden* • Ciprofloxacin 500 mg p.o. alle 12 Stunden • Levofloxacin 500 mg p.o. alle 24 Stunden |
| Sexuell aktiv | • Ceftriaxon 250 mg IM x 1 Dosis + Doxycyclin 100 mg p.o. zweimal täglich für 14 Tage |
| Krankenhauspatienten | • Ciprofloxacin 400 mg i.v. zweimal täglich oder Levofloxacin 750 mg i.v. täglich +/- Gentamicin oder Tobramycin 5 mg/kg i.v. täglich • Beta-Lactam (z. B. Piperacillin/Tazobactam 4,5 g i.v. alle 6 Stunden oder Ceftazidim) +/- Gentamicin i.v. oder Tobramycin 5 mg/kg i.v. pro Tag |
| Fluorchinolon-resistent | • Ertapenem 1 g i.v. pro Tag • Ceftriaxon 1 g i.v. pro Tag • Imipenem 500 mg alle 6 Stunden • Tigecyclin 100 mg i.v. x 1 Dosis, dann 50 mg alle 12 Stunden |
| Bakteriämie oder Prostataabszess |
• Ciprofloxacin 400 mg i.v. zweimal täglich • Levofloxacin 500 mg i.v. alle 24 Stunden • Ceftriaxon 1–2 g i.v. pro Tag + Levofloxacin 500–750 mg • Ertapenem 1 g i.v. pro Tag • Piperacillin-Tazobactam 3,375 g i.v. alle 6 Stunden |
Erwägen Sie die Zugabe eines Aminoglykosids, wenn der Patient kürzlich Antibiotika eingenommen hat oder septisch erscheint. Tetracycline und Makrolide wurden in der Literatur besprochen, mit begrenztem Erfolg im Vergleich zu den in der Tabelle genannten Wirkstoffen.
Es gibt einige Kontroversen hinsichtlich der idealen Therapiedauer, wobei die Quellen zwischen zwei und sechs Wochen liegen . Klinisch sollten sich die Patienten innerhalb der ersten Woche der Antibiotikabehandlung besser fühlen und das Fieber und die Dysurie zurückgehen.
Andere Überlegungen
Bei Patienten, die noch nie Alphablocker eingenommen haben und bei denen kürzlich eine akute bakterielle Prostatitis diagnostiziert wurde, kann es zu einer Verbesserung der Symptome kommen, wenn sie diese zu ihrem Behandlungsschema hinzufügen. Obwohl in der urologischen Fachliteratur behauptet wird, dass Alphablocker die Patientensymptome bei allen Arten von Prostatitis verbessern können, basiert dies auf unterschiedlichen Evidenzebenen.
Es gibt keine spezifischen Studien im Zusammenhang mit akuter bakterieller Prostatitis und die Datenlage ist begrenzt. Weitere Entscheidungen darüber, welche Alphablocker und in welcher Dosierung eingenommen werden können, erfolgt in Zusammenarbeit mit dem urologischen Dienst. NSAIDs können ebenfalls von Nutzen sein.
Fall 1
Bei der körperlichen Untersuchung des Patienten fällt ein Druckschmerz in der Prostata und ein suprapubischer Druckschmerz auf. Beim Abtasten des Rippenwinkels treten keine Schmerzen auf, was die Wahrscheinlichkeit einer Pyelonephritis verringert. Er hat keine Hodenschmerzen, wodurch eine Nebenhodenentzündung und Torsion weniger wahrscheinlich sind. Bei der Herzuntersuchung murmelt, reibt oder galoppiert er nicht, was eine Endokarditis oder Herzklappenerkrankung weniger wahrscheinlich macht.
Nach der Anordnung einer Urinanalyse mit Reflexkultur, großem Blutbild und Grundstoffwechseluntersuchung wird eine Ultraschalluntersuchung durchgeführt, die > 500 ml Urin zeigt. Nach Rücksprache mit der Urologie wird ein kleiner Harnröhren-Foley-Katheter platziert, um die Obstruktion zu beseitigen. Die Urologie empfiehlt, den Patienten aufzunehmen und die klinische Verbesserung 24 Stunden lang zu überwachen, bevor eine neue Ultraschalluntersuchung angefordert wird. Der Patient erhält zunächst Piperacillin/Tazobactam und Gentamicin und es geht ihm kurz darauf besser.
Fall Nr. 2
Bei der Untersuchung erbricht der Patient aktiv. Er hat trockene Schleimhäute, aber keine allgemeinen Bauchbeschwerden. Es weist eine hohe Empfindlichkeit gegenüber der Palpation der Prostata ohne makroskopisches Blut oder andere Anomalien auf. Seine Lungen sind klar und er hat keine Hautbefunde, die auf eine Infektion hinweisen würden. Aufgrund der Sorge um eine Sepsis werden ein großes Blutbild, ein Basis-Stoffwechseltest, Laktattests, Blutkulturen, eine Urinanalyse mit Antibiogramm und ein Flüssigkeitsersatz angeordnet.
Der Patient wird zunächst empirisch mit Ertapenem behandelt und ein CT-Scan wird angeordnet, um einen möglichen Prostataabszess festzustellen. Nach der Wiederbelebung bessert sich der Zustand des Patienten und glücklicherweise zeigt die bildgebende Untersuchung keine Flüssigkeitsansammlung. Der Patient wird in der Urologie konsultiert und in den Klinikdienst aufgenommen.
Wichtige Punkte
|















