Eine neue Studie zeigt: Eine neue Studie, die in Diabetologia (der Zeitschrift der European Association for the Study of Diabetes [EASD]) veröffentlicht wurde, kommt zu dem Ergebnis, dass zwei häufige Herpesviren zu einem gestörten Glukosestoffwechsel beitragen und das Risiko für die Entwicklung von Typ-2-Diabetes erhöhen können. 2 (T2D) bei Infizierten. Die Forschung wurde von Dr. Tim Woelfle von der Ludwig-Maximilians- und Helmholtz-Universität München und seinen Kollegen durchgeführt.
Herpesviren gehören zu den am weitesten verbreiteten Viren beim Menschen. Derzeit sind acht Typen bekannt: Herpes-simplex-Virus (HSV) 1 und 2, Varizella-Zoster-Virus (VZV), Epstein-Barr-Virus (EBV), Cytomegalievirus (CMV ) und menschliches Herpesvirus . (HHV) 6, 7 und 8.
Sie alle verursachen bei ihren Wirten lebenslange latente Infektionen nach einer anfänglichen Primärinfektion, die normalerweise mild oder asymptomatisch ist.
T2D ist eine der am weitesten verbreiteten und wichtigsten Stoffwechselerkrankungen. Schätzungen zufolge leiden im Jahr 2019 9,3 % der Weltbevölkerung an dieser Erkrankung, was vor allem aufgrund der daraus resultierenden Herz-Kreislauf-Erkrankungen eine hohe Sterblichkeitsrate darstellt. Es gibt viele bekannte Verhaltens-, Umwelt- und genetische Risikofaktoren für T2D, aber bis vor Kurzem wurde nur vermutet, dass Viren eine Rolle bei der Entwicklung von Typ-1-Diabetes spielen, bei dem die Bauchspeicheldrüse nicht mehr genügend Insulin produziert. .
Bei einer Person kann Prädiabetes diagnostiziert werden, wenn die Nüchternglukose (IFG) oder die Glukosetoleranz (IGT) beeinträchtigt ist. Frühere Studien haben gezeigt, dass die Inzidenzrate von T2D bei Menschen mit Prädiabetes viel höher ist (7,6 % pro Personenjahr) als bei Menschen mit normaler Glukosetoleranz (0,6 % pro Personenjahr).
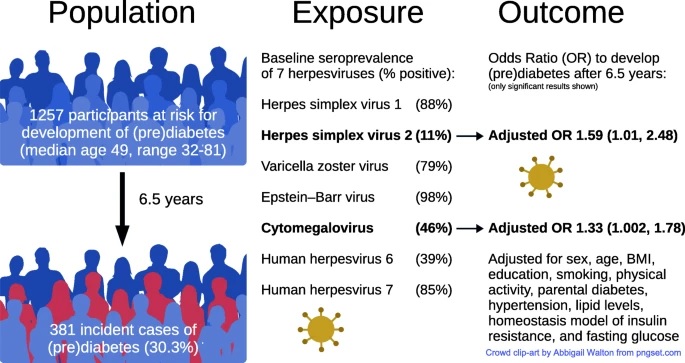
Die Forschung basierte auf Gesundheitsdaten von 1967 Probanden der bevölkerungsbasierten Gesundheitsforschungsplattform KORA (Genossenschaft für Gesundheitsforschung in der Region Augsburg) in Süddeutschland. Die Teilnehmer wurden zu Beginn (2006–2008) und bei der Nachuntersuchung (2013–2014) detaillierten Gesundheitsuntersuchungen unterzogen, darunter Tests auf das Vorhandensein menschlicher Herpesviren, orale Glukosetoleranztests (OGTT) und die Messung des glykierten Hämoglobins (HbA1c) (ein Maß). der Blutzuckerkontrolle in den letzten 3 Monaten).
Die Studiengruppe hatte zu Studienbeginn ein mittleres Alter von 54 Jahren , 962 (49 %) waren Männer und 999 (51 %) Frauen. Für die Inzidenzanalyse zur Entwicklung von (Prä-)Diabetes wurden Daten von 1.257 Teilnehmern mit normaler Glukosetoleranz zu Studienbeginn verwendet (Durchschnittsalter 49 Jahre, 42 % Männer und 58 % Frauen [528 bzw. 729 Personen]). .
Teilnehmer ohne vorherige T2D-Diagnose unterzogen sich einem Standard-OGTT, wobei der Diabetesstatus anhand der von der American Diabetes Association empfohlenen Schwellenwerte zugewiesen wurde. Eine weitere Analyse der Blutproben wurde durchgeführt, um das Vorhandensein von Antikörpern gegen 7 der 8 bekannten menschlichen Herpesviren nachzuweisen, was auf das Vorliegen sowohl primärer als auch latenter Infektionen hinweisen würde.
Die folgenden Variablen, von denen bekannt ist, dass sie mit dem Diabetesrisiko verbunden sind, wurden zu Studienbeginn ebenfalls bewertet: Geschlecht, Alter, BMI, Bildungsjahre, Raucherstatus (ja/nein), körperliche Freizeitaktivität (aktiv/inaktiv), Diabetes der Eltern (ja). (nein) und Bluthochdruck (ja/nein, definiert als Blutdruck über 140/90 mmHg).
Die Prävalenz von Prädiabetes (IFG und IGT) betrug 27,5 % zu Studienbeginn und 36,2 % während der Nachuntersuchung, während T2D bei 8,5 % der Teilnehmer zu Studienbeginn und bei 14,6 % vorlag. % während der Nachuntersuchung. Von den 1.257 Freiwilligen mit normaler Glukosetoleranz zu Studienbeginn entwickelten 364 Prädiabetes und 17 T2D während der mittleren Nachbeobachtungszeit von 6,5 Jahren. Die Autoren fanden heraus, dass Alter, BMI, Rauchen und Bildungsjahre alle mit dem individuellen Risiko für die Entwicklung von Prädiabetes und T2D verbunden waren.
Bluttests zu Beginn der Studie ergaben, dass EBV das am weitesten verbreitete Herpesvirus war, wobei 98 % der Probengruppe seropositiv waren, gefolgt von HSV1 (88 %), HHV7 (85 %), VZV (79 %), CMV (46 %). ). ), HHV6 (39 %) und HSV2 (11 %). Die Teilnehmer waren bei Studienbeginn durchschnittlich 4,4 Herpesviren und bei der Nachuntersuchung 4,7 seropositiv. Etwa ein Drittel (34 %) wurde am Ende des Nachbeobachtungszeitraums positiv auf mehr Viren getestet, 54 % hatten die gleiche Zahl und nur 12 % wurden positiv auf weniger Viren getestet als zu Beginn.
Obwohl Herpesviren in ihren Wirten persistieren, werden sie möglicherweise nicht immer durch Antikörper im Blut erkannt.
Die Infektion erfolgt normalerweise in der frühen Kindheit, kann aber auch im Erwachsenenalter auftreten. Daher kann es sich bei den beobachteten Serokonversionen zwar um neue Fälle handeln, sie sind jedoch eher auf die Immunantwort auf ein zuvor unentdecktes Virus zurückzuführen. Ebenso kann eine Person, die ihre Seropositivität verliert, nicht als virusfrei betrachtet werden und befindet sich viel eher in einem Zustand nicht nachweisbarer Latenz.
Von den sieben untersuchten Herpesviren waren HSV2 und CMV mit der Inzidenz von (Prä-)Diabetes bei Menschen mit normaler Glukosetoleranz zu Studienbeginn verbunden, die unabhängig von anderen Risikofaktoren waren. Bei Menschen mit HSV2 war die Wahrscheinlichkeit, (Prä-)Diabetes zu entwickeln, um 59 % höher als bei seronegativen Menschen, während eine CMV-Infektion mit einem 33-prozentigen Anstieg der Inzidenz von (Prä-)Diabetes verbunden war.
Die Studie ergab, dass sowohl HSV2 als auch CMV konsistent und komplementär zur Entwicklung von (Prä-)Diabetes beitrugen , selbst unter Berücksichtigung von Geschlecht, Alter, BMI, Bildung, Rauchen, körperlicher Aktivität, Diabetes der Eltern, Bluthochdruck, Lipidspiegel, Insulinresistenz usw Fasten. Glucose. Es wurde auch festgestellt, dass HSV2 unabhängig von anderen Störfaktoren und der Prävalenz von (Prä-)Diabetes selbst mit den HbA1c-Werten assoziiert ist.
Die Autoren sagen: „Unsere Studie legte nahe, dass die Inzidenz von (Prä-)Diabetes zwar hauptsächlich durch Alter, BMI, Cholesterin und Nüchternglukose erklärt wurde, HSV2 und CMV jedoch trotz der hohen Virusprävalenz und -koexistenz zusätzliche ergänzende Risikoinformationen lieferten.“
Die Mechanismen, durch die diese Viren zur Entstehung von (Prä-)Diabetes beitragen könnten, müssen noch entdeckt werden. Sowohl HSV2 als auch CMV verursachen chronische Infektionen, die das Immunsystem modulieren können, indem sie dessen Aktivität stimulieren oder unterdrücken, was wiederum die Funktion des endokrinen (Hormonsystems) beeinflussen kann. Frühere Untersuchungen haben ergeben, dass es zusätzlich zu den Ursachen, die mit der Entwicklung des metabolischen Syndroms einhergehen, noch unbekannte Ursachen für T2D gibt.
Die Autoren kommen zu dem Schluss: „Diese Ergebnisse unterstreichen den Zusammenhang zwischen Viren und (Prä-)Diabetes und den Bedarf an weiterer Forschung zur Bewertung von Virenpräventionsstrategien im öffentlichen Gesundheitswesen, möglicherweise einschließlich der Entwicklung wirksamer Impfstoffe gegen Herpesviren.“
















