Un nuovo studio lo rivela Un nuovo studio pubblicato su Diabetologia (la rivista dell’Associazione europea per lo studio del diabete [EASD]) rileva che due comuni herpesvirus possono contribuire a alterare il metabolismo del glucosio e aumentare il rischio di sviluppare il diabete di tipo 2. 2 (T2D) tra le persone infette. La ricerca è stata condotta dal dottor Tim Woelfle presso l’Università Ludwig-Maximilians e Helmholtz di Monaco, in Germania, e dai suoi colleghi.
Gli herpesvirus sono uno dei virus più diffusi negli esseri umani, con otto tipi attualmente conosciuti: virus dell’herpes simplex (HSV) 1 e 2, virus varicella-zoster (VZV), virus Epstein-Barr (EBV), citomegalovirus ( CMV ) e herpesvirus umano . (HHV) 6, 7 e 8.
Tutti causano infezioni latenti per tutta la vita nei loro ospiti dopo un’infezione primaria iniziale, solitamente lieve o asintomatica.
Il T2D è una delle malattie metaboliche più diffuse e importanti, con circa il 9,3% della popolazione mondiale affetta da questa condizione nel 2019, che esercita un elevato carico di mortalità principalmente a causa delle conseguenti malattie cardiovascolari. Esistono molti fattori di rischio comportamentali, ambientali e genetici noti per il T2D, ma fino a poco tempo fa era stato proposto che solo i virus svolgessero un ruolo nello sviluppo del diabete di tipo 1, in cui il pancreas smette di produrre abbastanza insulina. .
A un individuo può essere diagnosticato il prediabete quando ha una ridotta glicemia a digiuno (IFG) o una ridotta tolleranza al glucosio (IGT). Studi precedenti hanno rilevato che il tasso di incidenza del T2D è molto più elevato nelle persone con prediabete (7,6% per persona-anno) rispetto alle persone con normale tolleranza al glucosio (0,6% per persona-anno).
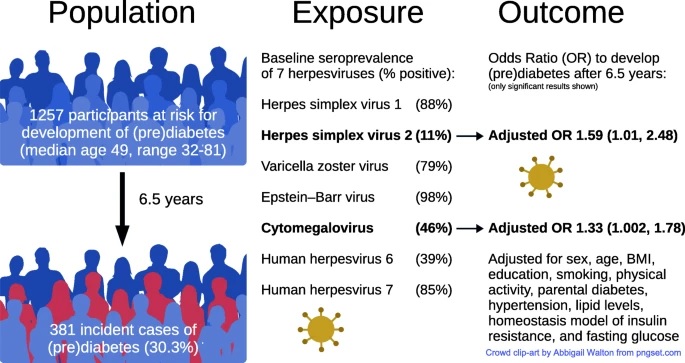
La ricerca si è basata sui dati sanitari di 1967 soggetti della piattaforma di ricerca sanitaria basata sulla popolazione KORA (Cooperativa per la ricerca sanitaria nella regione di Augusta) nel sud della Germania. I partecipanti sono stati sottoposti a esami sanitari dettagliati al basale (2006-2008) e al follow-up (2013-2014), inclusi test per la presenza di herpesvirus umano, test di tolleranza al glucosio orale (OGTT) e misurazione dell’emoglobina glicata (HbA1c) (una misura del controllo della glicemia negli ultimi 3 mesi).
Il gruppo di studio aveva un’età media di 54 anni al basale, 962 (49%) erano uomini e 999 (51%) donne. L’analisi dell’incidenza per lo sviluppo del (pre)diabete ha utilizzato i dati di 1.257 partecipanti con normale tolleranza al glucosio al basale (età mediana 49 anni, 42% uomini e 58% donne [528 e 729 individui, rispettivamente]). .
I partecipanti senza una precedente diagnosi di T2D sono stati sottoposti a un OGTT standard con stato di diabete assegnato utilizzando le soglie raccomandate dall’American Diabetes Association. Sono state eseguite ulteriori analisi dei campioni di sangue per rilevare la presenza di anticorpi contro 7 degli 8 herpesvirus umani conosciuti, il che indicherebbe la presenza di infezioni sia primarie che latenti.
Al basale sono state valutate anche le seguenti variabili note per essere associate al rischio di diabete: sesso, età, BMI, anni di istruzione, stato di fumatore (sì/no), attività fisica nel tempo libero (attivo/inattivo), diabete dei genitori (sì /no) e ipertensione (sì/no, definita come pressione arteriosa superiore a 140/90 mmHg).
La prevalenza del prediabete (IFG e IGT) era del 27,5% al basale e del 36,2% durante il follow-up, mentre il T2D era presente nell’8,5% dei partecipanti al basale e nel 14,6%. % durante il follow-up. Dei 1.257 volontari con normale tolleranza al glucosio al basale, 364 hanno sviluppato prediabete e 17 hanno sviluppato T2D durante il periodo mediano di follow-up di 6,5 anni. Gli autori hanno scoperto che l’età, il BMI, il fumo e gli anni di istruzione erano tutti associati al rischio individuale di sviluppare prediabete e T2D.
Gli esami del sangue all’inizio dello studio hanno rilevato che l’EBV era l’herpesvirus più diffuso con il 98% del gruppo campione risultato sieropositivo, seguito da HSV1 (88%), HHV7 (85%), VZV (79%), CMV (46% ). ), HHV6 (39%) e HSV2 (11%). I partecipanti erano sieropositivi per una media di 4,4 herpesvirus al basale e 4,7 al follow-up. Circa un terzo (34%) è risultato positivo a più virus alla fine del periodo di follow-up, il 54% aveva lo stesso numero e solo il 12% è risultato positivo a meno virus rispetto all’inizio.
Sebbene gli herpesvirus siano persistenti nei loro ospiti, non sempre possono essere rilevati dagli anticorpi nel sangue.
L’infezione di solito si verifica nella prima infanzia, ma può manifestarsi in età adulta, quindi, anche se le sieroconversioni osservate possono essere nuovi casi, sono più probabilmente dovute alla risposta immunitaria a un virus precedentemente non rilevato. Allo stesso modo, una persona che perde la sieropositività non può essere considerata libera dal virus ed è molto più probabile che si trovi in uno stato di latenza non rilevabile.
Dei sette herpesvirus esaminati, HSV2 e CMV erano associati all’incidenza di (pre)diabete tra le persone con normale tolleranza al glucosio al basale, che era indipendente da altri fattori di rischio. Le persone con HSV2 avevano il 59% in più di probabilità di sviluppare (pre)diabete rispetto a quelle sieronegative, mentre l’infezione da CMV era associata ad un aumento del 33% nell’incidenza del (pre)diabete.
Lo studio ha rilevato che sia l’HSV2 che il CMV contribuiscono in modo coerente e complementare allo sviluppo del (pre)diabete , anche dopo aver preso in considerazione sesso, età, indice di massa corporea, istruzione, fumo, attività fisica, diabete dei genitori, ipertensione, livelli di lipidi, resistenza all’insulina e digiuno. glucosio. È stato inoltre riscontrato che l’HSV2 è associato ai livelli di HbA1c, indipendentemente da altri fattori confondenti e dalla prevalenza del (pre)diabete stesso.
Gli autori affermano: "Il nostro studio ha suggerito che mentre l’incidenza del (pre)diabete era spiegata principalmente dall’età, dal BMI, dal colesterolo e dal glucosio a digiuno, sia l’HSV2 che il CMV aggiungevano ulteriori informazioni complementari sul rischio, nonostante l’elevata prevalenza virale e la coesistenza".
Restano da scoprire i meccanismi attraverso i quali questi virus potrebbero contribuire allo sviluppo del (pre)diabete. Sia l’HSV2 che il CMV causano infezioni croniche che potrebbero modulare il sistema immunitario stimolando o sopprimendo la sua attività, che a sua volta può influenzare la funzione del sistema endocrino (ormonale). Precedenti ricerche hanno stabilito che esistono ancora cause sconosciute del T2D oltre a quelle che implicano lo sviluppo della sindrome metabolica.
Gli autori concludono: "Questi risultati evidenziano il legame tra virus e (pre)diabete e la necessità di ulteriori ricerche che valutino le strategie di prevenzione virale nella sanità pubblica, possibilmente includendo lo sviluppo di vaccini efficaci contro l’herpesvirus".
















