Alors que le COVID-19, provoqué par le SRAS-CoV-2, se propage dans le monde entier, divers types de maladies dermatologiques associées continuent d’émerger. Les premiers rapports classifiaient plusieurs manifestations cutanées de l’infection par le SRAS-CoV-2. Dans cet article, nous rapportons l’observation d’une éruption cutanéo-muqueuse associée récente chez un patient pédiatrique présentant une infection confirmée par le SRAS-CoV-2.
Un homme de 17 ans, auparavant en bonne santé, s’est présenté aux urgences avec 3 jours de douleurs buccales et d’érosions péniennes indolores. Une semaine plus tôt, il avait présenté une anosmie et une agueusie passagères qui se sont depuis résolues spontanément.
À cette époque, il a été testé pour l’infection par le SRAS-CoV-2 par réaction en chaîne par polymérase (PCR) nasopharyngée, dont les résultats se sont révélés positifs. Il a nié avoir de la fièvre, de la toux, de la dyspnée, de la rhinorrhée et des symptômes gastro-intestinaux à tout moment. Bien qu’il ait pris de l’acétaminophène et de l’ibuprofène avant de se présenter aux urgences, il n’a pris aucun médicament avant l’apparition de l’éruption cutanéo-muqueuse. Le patient n’avait pas de fièvre et ne courait aucun danger.
Ses signes vitaux étaient normaux, notamment une fréquence respiratoire de 16 respirations par minute et une saturation en oxygène de 97 %.
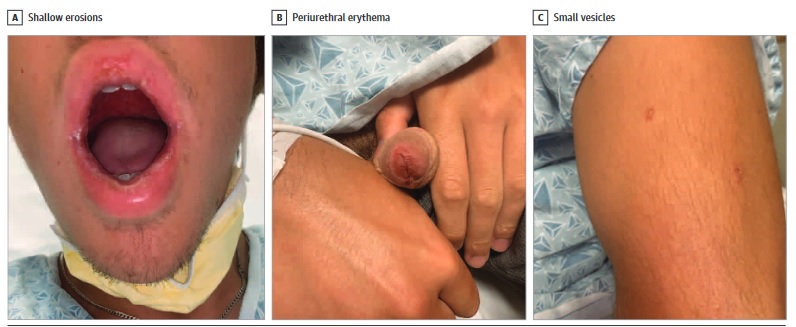
L’examen physique a révélé des érosions superficielles des lèvres vermillon et du palais dur, des érosions érythémateuses circonférentielles du gland périurétral de la verge et 5 petites vésicules sur le tronc et les membres supérieurs (Figure 1). Le reste des examens cutanéomuqueux (y compris paumes et plantes), lymphatique cervical et cardiopulmonaire étaient sans particularité.
Les résultats des analyses de laboratoire ont révélé un nombre de globules blancs normal (7 030 leucocytes/μL [pour convertir en × 109/L, multiplier par 0,001] ; référence : 5 240-9 740 leucocytes/μL) avec une légère lymphopénie absolue (930 lymphocytes/μL). µL ; référence : 1030 -2180), taux de créatinine légèrement élevé (1,2 mg/dL [pour convertir en μmol/L, multiplier par 88,4] ; référence : 0,3-1,0 mg/dL), fonction hépatique normale, taux de protéine C-réactive légèrement élevé (3,0 mg/dL [à convertir en mg/L, multicouche par 10] ; référence : <0,5 mg/dL), niveau normal de D-dimères (0,37 μg/mL [à convertir en nmol/L, multiplier par 5 476] ; référence : <0,5 mg/dL) et taux de ferritine normal (180 ng/mL [pour convertir en μg/L, multiplier par 1] ; référence : 10- 320 μg/L).
Les résultats des tests microbiologiques ont révélé des tests PCR nasopharyngés positifs répétés pour le SRAS-CoV-2 et des tests PCR nasopharyngés négatifs pour Mycoplasma pneumoniae, l’adénovirus, Chlamydo-phila pneumoniae, le métapneumovirus humain, la grippe A/B, le parainfluenza 1 à 4, le rhinovirus et les virus respiratoires syncytiaux. Les titres d’IgM de Mycoplasma pneumoniae étaient négatifs, mais les taux d’IgG de Mycoplasma pneumoniae étaient élevés.
Un diagnostic d’éruption cutanée infectieuse réactive (RIME) associée au SRAS-CoV-2 a été posé et du valérate de bétaméthasone à 0,1 %, une pommade pour les lèvres et le pénis, une solution intra-orale de dexaméthasone, de la lidocaïne visqueuse, de l’acétaminophène et de l’ibuprofène ont été prescrits.
Cependant, il a noté une aggravation progressive de la douleur buccale au cours des 3 jours suivants, incitant à l’instauration d’un traitement oral par prednisone, à raison de 60 mg (environ 1 mg/kg), quotidiennement pendant 4 jours consécutifs (Figure 2A).
Cela a été suivi d’une amélioration drastique de l’hismucite (Figure 2B). Il a eu une brève récidive de mucite buccale 3 mois plus tard, mais celle-ci s’est également rapidement résolue avec de la pred-nisone, 80 mg, pendant 6 jours.

Discussion
Anciennement connu sous le nom d’éruption cutanée et de mucite induites par les mycoplasmes, le RIME est devenu la terminologie privilégiée pour inclure les éruptions mucocutanées causées par d’autres agents infectieux.2 Ce cas décrit le RIME secondaire à une infection par le SRAS-CoV-2, détaille sa résolution avec des stéroïdes systémiques, et souligne la possibilité d’une récidive avec des symptômes ultérieurs plus légers, comme indiqué précédemment.
La combinaison de l’anosmie et de l’agueusie, de multiples tests PCR positifs pour le SRAS-CoV-2 et d’aucune autre infection contemporaine identifiée (le titre élevé d’IgG à Mycoplasma pneumoniae avec un titre faible d’IgM et une PCR nasopharyngée négative indiquait probablement une exposition antérieure) suggère que le SRAS- Le CoV-2 est le déclencheur de l’infection.
L’implication cutanée limitée et l’absence de lésions diagonales sombres distinguent également le RIME du syndrome de Stevens-Johnson et de l’érythème multiforme (qui a été décrit en association avec l’infection par le SRAS-CoV-2).
De plus, le RIME peut être distingué du syndrome de Stevens-Johnson. Le syndrome inflammatoire multisystémique nouvellement décrit chez les enfants, qui est associé à des caractéristiques similaires à la maladie de Kawasaki, notamment une atteinte cutanéo-muqueuse, des symptômes systémiques et des marqueurs inflammatoires systémiques considérablement élevés.
Ce cas met en évidence ce qui, à notre connaissance, est le premier rapport de SRAS-RIME induit par le CoV-2 et distingue cette entité des autres éruptions cutanéo-muqueuses avec des pronostics et des algorithmes de traitement sensiblement différents.