Évaluation multi-organes chez des personnes principalement non hospitalisées après une infection par le SRAS-CoV-2 : le programme COVID de l’étude sur la santé de la ville de Hambourg
En décembre 2021, la pandémie de la maladie 2019 (COVID-19) à coronavirus a entraîné plus de 260 millions de cas positifs confirmés de coronavirus du syndrome respiratoire aigu sévère de type 2 (SRAS-CoV-2) dans le monde.
En Europe, 3,6 % des patients infectés ont nécessité des soins intensifs, 90 % se sont rétablis en ambulatoire.
Une forme grave du COVID-19 peut affecter plusieurs systèmes organiques pendant la phase aiguë de la maladie. Une détérioration de la fonction pulmonaire, cardiaque et rénale, ainsi qu’une thromboembolie, ont été décrites chez des patients gravement malades ou décédés. De plus, des complications neurologiques graves ont été rapportées, notamment des événements cérébrovasculaires, des encéphalopathies et des encéphalites.
Alors que des rapports individuels décrivent des symptômes persistants de dysfonctionnement pulmonaire, rénal, cardiaque ou vasculaire, ainsi que de la fatigue ou de la dépression, provenant principalement de cohortes hospitalisées, une enquête systématique, en particulier sur les changements subcliniques de la structure et de la fonction de plusieurs organes, présente un intérêt particulier. dans l’étude actuelle. contexte pandémique.
Avec cette étude, nous avions pour objectif de déterminer de manière exhaustive l’impact à moyen terme d’une évolution légère à modérée du COVID-19 sur la fonction d’un organe spécifique. L’évolution de la maladie COVID-19 a été classée comme légère à modérée lorsqu’elle ne nécessitait pas de traitement en unité de soins intensifs.
Nous avons évalué la fonction multi-organes par phénotypage profond chez des patients environ 9 mois après leur guérison du COVID-19, en comparaison directe avec des sujets de même âge, sexe et éducation issus d’une étude de cohorte basée sur la population.
Objectifs
Des séquelles à long terme peuvent survenir après une infection par le SRAS-CoV-2. Nous avons évalué de manière exhaustive les fonctions spécifiques à certains organes chez des individus après une infection légère à modérée par le SRAS-CoV-2, par rapport aux témoins de la population générale.
Méthodes et résultats
Quatre cent quarante-trois personnes, pour la plupart non hospitalisées, ont été examinées dans un délai médian de 9,6 mois après le premier test positif au SARS-CoV-2 et appariées en termes d’âge, de sexe et d’éducation avec 1 328 témoins d’une cohorte allemande basée sur la population. . Nous évaluons l’état pulmonaire, cardiaque, vasculaire, rénal et neurologique, ainsi que les résultats liés aux patients.
La pléthysmographie corporelle a documenté un volume pulmonaire total légèrement inférieur (coefficient de régression -3,24, P ajusté = 0,014) et une résistance spécifique des voies respiratoires plus élevée (coefficient de régression 8,11, P ajusté = 0,001) après une infection par le SRAS-CoV-2.
L’évaluation cardiaque a révélé des mesures légèrement inférieures de la fonction ventriculaire gauche (coefficient de régression de la fraction d’éjection ventriculaire gauche sur l’échocardiographie transthoracique -0,93, P ajusté = 0,015) et droit et des concentrations plus élevées de biomarqueurs cardiaques (facteur 1,14 pour la troponine de haute sensibilité, 1,41 pour la N- peptide natriurétique terminal de type B, P ajusté ≤ 0,01) chez les patients post-SRAS-CoV-2 par rapport aux témoins appariés, mais aucune différence significative dans les résultats de l’imagerie par résonance magnétique cardiaque.
Les veines fémorales échographiquement non compressibles , suggérant une thrombose veineuse profonde, étaient nettement plus fréquentes après une infection par le SRAS-CoV-2 (rapport de cotes 2,68, P ajusté < 0,001).
Le taux de filtration glomérulaire (coefficient de régression −2,35, P ajusté = 0,019) était plus faible dans les cas post-SRAS-CoV-2.
Le volume relatif du cerveau , la prévalence des micro-hémorragies cérébrales et les résidus d’infarctus étaient similaires, tandis que l’épaisseur corticale moyenne était plus grande dans les cas post-SRAS-CoV-2.
La fonction cognitive n’a pas été affectée. De même, les résultats liés aux patients ne différaient pas.
Conclusion
Les sujets qui semblent s’être remis d’une infection légère à modérée par le SRAS-CoV-2 présentent des signes d’atteinte multiorganique subclinique liée à la fonction pulmonaire, cardiaque, thrombotique et rénale, sans signes de lésions cérébrales structurelles, de troubles neurocognitifs ou de qualité de vie. L’évaluation respective peut guider la prise en charge ultérieure du patient.
Discussion
Chez plus de 1 700 personnes, nous avons évalué de manière approfondie la structure et la fonction spécifiques de plusieurs organes et exploré les fonctions neurocognitives et PRO pour évaluer de manière exhaustive les effets intermédiaires à long terme de la maladie COVID-19 légère et modérée. Nous constatons systématiquement une atteinte subclinique spécifique à un organe (Résumé graphique).
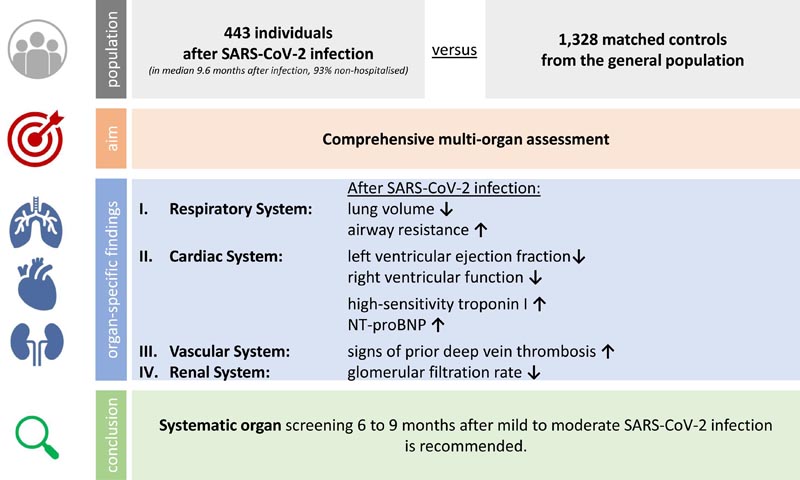
La question clé est la suivante : comment une évolution légère à modérée de l’infection par le SRAS-CoV-2 chez des personnes principalement non hospitalisées affecte-t-elle des fonctions organiques spécifiques à moyen terme par rapport à la population générale ? Les principales conclusions sont (i) une évolution légère à modérée de l’infection par le SRAS-CoV-2 est associée à des signes ultérieurs d’atteinte multiorganique subclinique ; (ii) les associations affectent principalement les systèmes pulmonaire, cardiaque, de coagulation et rénal ; et (iii) aucune association systématique n’a été observée avec des lésions cérébrales structurelles, la neurocognition ou la qualité de vie. Le message à retenir est qu’un dépistage systématique de la fonction multiviscérale est recommandé même après une infection légère à modérée par le SRAS-CoV-2 afin d’identifier les personnes à risque et d’initier des traitements préventifs appropriés.
Des études d’autopsie indiquent que le SRAS-CoV-2 affecte plusieurs organes au-delà des voies respiratoires, notamment le cœur, le cerveau et les reins. Certains patients continuent de souffrir de symptômes hétérogènes après la phase aiguë de la maladie critique. Ces affections sont décrites comme le « syndrome post-COVID-19 » ou, si les symptômes persistent pendant plus de 6 mois, comme le « syndrome du COVID-19 long ».
Les résultats cliniques, d’imagerie ou de laboratoire doivent accompagner le diagnostic de COVID-19 ultérieur ou à long terme. À ce jour, les effets à long terme d’une évolution légère à modérée de la maladie COVID-19 restent largement inconnus. Il est important d’effectuer un examen systématique et complet d’une éventuelle atteinte multiviscérale afin de planifier la surveillance et d’éventuels tests de diagnostic après la guérison.
Bien qu’il existe des preuves que les patients post-COVID-19 atteints d’une maladie légère à modérée ont préservé les volumes pulmonaires, nous avons constaté un volume pulmonaire total (TLC) significativement inférieur chez les sujets après une infection légère à modérée par rapport aux témoins. Ceci est conforme aux découvertes précédentes d’une réduction de la TLC à partir d’une forme légère de COVID-19.
Des processus inflammatoires résiduels ou l’apparition d’ un remodelage fibreux subclinique pourraient expliquer les volumes pulmonaires légèrement inférieurs observés dans la cohorte post-SARS-CoV-2. Conformément aux résultats histologiques, nous avons constaté une résistance accrue spécifique aux voies respiratoires chez les participants après une infection par le SRAS-CoV-2. L’évaluation de la fonction pulmonaire après guérison de la COVID-19 doit être envisagée au moindre soupçon, même chez les individus apparemment en bonne santé (Figure 2).
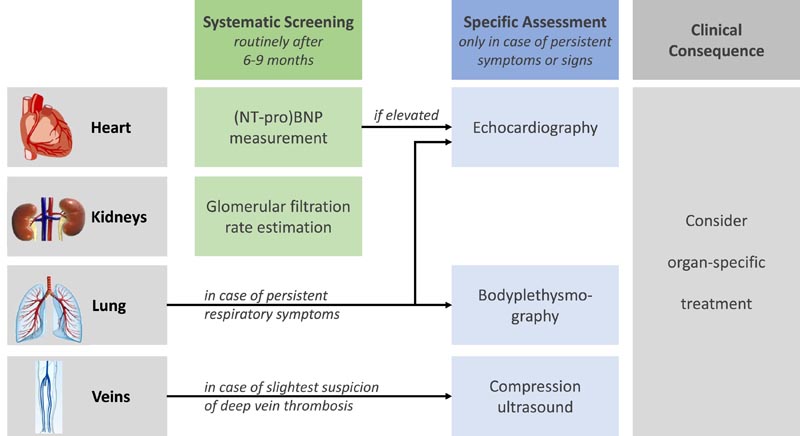
Examen clinique standardisé suggéré après une évolution légère à modérée de l’infection par le SRAS-CoV-2. (NT-pro)BNP, peptide natriurétique de type (N-terminal pro-)B.
D’un point de vue cardiovasculaire , une réduction numériquement faible de la fraction d’éjection ventriculaire gauche avec une différence de 1 % à 2 % a été observée chez les participants après une infection par le SRAS-CoV-2, accompagnée d’une concentration accrue de biomarqueurs cardiaques. reflétant une atteinte myocardique modeste.
Dans une perspective à très long terme, même une légère réduction de la fonction ventriculaire gauche et une légère augmentation de la concentration de NT-proBNP se traduisent par un risque accru de mortalité dans la population générale. Par conséquent, la détermination du NT-proBNP, suivie d’ une surveillance échocardiographique en cas de concentrations élevées, peut être recommandée après la guérison du COVID-19 pour éviter un dysfonctionnement cardiaque non traité.
Plus important encore, nos données suggèrent une prévalence significativement plus élevée de thrombose veineuse profonde chez les participants après une infection par le SRAS-CoV-2. Bien qu’affectée par certains biais de l’examinateur, l’échographie de compression est communément acceptée et largement utilisée comme norme de référence dans la pratique clinique quotidienne. Les présents résultats élargissent les preuves de plus en plus nombreuses d’une association entre le COVID-19 et la thromboembolie veineuse, tout en ajoutant une cohorte prospectivement recrutée atteinte d’une maladie légère ou modérée.
Il convient de noter que les niveaux des paramètres de coagulation évalués à une médiane de 9,6 mois après une infection légère à modérée par le SRAS-CoV-2 ne différaient pas par rapport aux témoins appariés. Par conséquent, nous pouvons supposer que les événements thrombotiques aigus eux-mêmes, associés à l’activation de la cascade de coagulation et fibrinolytique, se sont produits beaucoup plus tôt au cours de l’évolution du COVID-19.
Dans ce contexte, les veines non compressibles observées dans notre étude doivent être interprétées comme des restes de processus fibrotiques remplaçant le matériel thrombotique précédent. Compte tenu des preuves existantes, les résultats de la présente étude suggèrent qu’une surveillance basée sur des lignes directrices avec détection active de la thrombose veineuse profonde devrait être envisagée en cas de suspicion clinique minime précoce au cours d’une infection au COVID-19.
L’évaluation du système artériel a indiqué des plaques carotides plus fréquentes chez les participants post-SARS-CoV-2 par rapport aux témoins appariés, tandis que le CIMT était comparable entre les groupes.
Il a également été constaté que les personnes guéries du SRAS-CoV-2 présentaient un déclin subtil de la fonction rénale par rapport aux témoins appariés, ce qui ne semble pas non plus cliniquement pertinent au moment de l’enquête. Cependant, des études d’autopsie ont montré un tropisme rénal distinct lié au SRAS-CoV-2 et à des anomalies urinaires précoces associées à la mortalité et à une défaillance multiviscérale chez les patients hospitalisés atteints de COVID-19.
Par conséquent, les différences observées dans notre étude pourraient refléter une lésion spécifique liée au SRAS-CoV-2 avec une trajectoire d’apparition vers une maladie rénale chronique précoce, constituant un facteur de risque important de mortalité et d’événements cardiovasculaires. Par conséquent, nous préconisons une évaluation de suivi d’un marqueur de la fonction rénale pendant 6 à 9 mois, même après de légères infections par le SRAS-CoV-2.
L’IRM cérébrale était disponible chez un large sous-groupe de patients et n’a révélé aucun signe d’augmentation des lésions cérébrales vasculaires. La présence et le nombre de microsaignements cérébraux et d’hyperintensités de la substance blanche, caractéristiques les plus courantes des maladies des petits vaisseaux sanguins, étaient comparables entre les participants guéris d’un COVID-19 léger à modéré et les témoins.
Des paramètres centraux tels que la dépression, l’anxiété et la qualité de vie ont été testés. Dans aucune des cinq échelles, des différences significatives n’ont été observées dans l’analyse principale. Cependant, dans une analyse exploratoire de sous-groupes, des degrés plus élevés de dépression et d’anxiété ont été observés chez les sujets présentant une évolution modérée du COVID-19 par rapport aux sujets ne présentant aucun symptôme ou des symptômes légers.
Ces résultats étendent et corroborent des travaux antérieurs décrivant des symptômes sévères et prolongés du COVID-19 après des cours de soins intensifs du COVID-19, qui affectent également le domaine psychosocial. Les personnes souffrant d’une maladie légère à modérée peuvent avoir normalisé leurs niveaux d’anxiété et de dépression auparavant élevés au moment de l’enquête.
En conclusion , dans le projet HCHS COVID, nous avons démontré que les patients qui se sont apparemment remis d’un COVID-19 léger à modéré souffrent d’une modeste affection multiviscérale subclinique liée à la fonction thrombotique, pulmonaire, cardiaque et rénale, sans signes de lésions cérébrales structurelles, évidentes. déficience de la fonction cognitive ou de la qualité de vie. Bien que l’impact sur les résultats à très long terme reste incertain, un examen clinique standardisé de ces affections après guérison est recommandé. |
















