In dieser Kohortenstudie mit 1.470 Erwachsenen mit chronischen Rückenschmerzen berichteten Patienten, die von Ärzten mit hohem Einfühlungsvermögen behandelt wurden, über einen Zeitraum von 12 Monaten von signifikant besseren, klinisch relevanten Ergebnissen in Bezug auf Schmerzen, Funktion und gesundheitsbezogene Lebensqualität als Patienten, die von Ärzten mit geringem Einfühlungsvermögen behandelt wurden. Das Einfühlungsvermögen des Arztes war stärker mit günstigen Ergebnissen verbunden als nicht-medikamentöse Behandlungen, Opioidtherapie und Operationen an der Lendenwirbelsäule.
Diese Erkenntnisse deuten darauf hin, dass die Empathie des Arztes ein wichtiger Aspekt der Arzt-Patienten-Beziehung ist und mit besseren Ergebnissen bei Patienten mit chronischen Schmerzen verbunden war.
Empathie ist ein Aspekt der Arzt-Patienten- Beziehung, der bei Patienten mit chronischen Schmerzen besonders wichtig sein kann.
Design, Umfeld und Teilnehmer
An dieser Kohortenstudie nahmen Erwachsene teil, die im National Pain Registry for Epidemiologic, Clinical, and Interventional Studies und im National Pain Research Registry eingetragen waren. Die Studiendaten waren vom 1. April 2016 bis zum 25. Juli 2023, mit einer Nachbeobachtung von bis zu 12 Monaten.
Die Empathie der Ärzte wurde mithilfe der Maße für Konsultations- und Beziehungsempathie bewertet und dichotomisiert, um Gruppen von Ärzten mit hoher und leicht empathischer Empathie zu erstellen .
Wichtigste Ergebnisse und Maßnahmen
Die wichtigsten Ergebnisse waren vom Patienten gemeldete Schmerzen, Funktion und gesundheitsbezogene Lebensqualität (HRQoL), gemessen mit einer numerischen Bewertungsskala für die Intensität von Schmerzen im unteren Rückenbereich, dem Roland-Morris Disability Questionnaire für Behinderungen. Informationssystem zur Messung rückenbezogener und vom Patienten gemeldeter Ergebnisse für HRQoL-Defizite im Zusammenhang mit Angst, Depression, Müdigkeit, Schlafstörungen und Schmerzbeeinträchtigung.
Die Daten wurden ab der Registrierung im Register bis zu einem Zeitraum von 12 Monaten in fünf vierteljährlichen Sitzungen erhoben und mit verallgemeinerten Schätzgleichungen analysiert, darunter multivariable Modelle zur Messung zeitlicher Trends und zur Anpassung an Basis- und Längsschnittkovariaten.
Ergebnisse
Unter den 1.470 Patienten betrug das Durchschnittsalter (SD) 53,1 (13,2) Jahre und 1.093 (74,4 %) waren Frauen. Die Patienten absolvierten 5.943 Arztbesuche, bei denen multivariable Analysen zeigten, dass eine größere Empathie für den Arzt umgekehrt proportional zur Schmerzintensität (β = −0,014; 95 % KI, −0,022 bis −0,006; P < 0,001), behinderungsbedingten (β = −0,062; 95 % KI, −0,085 bis −0,040; P < 0,001) und gesundheitsbezogenen Lebensqualitätsdefiziten bei jedem Messwert (z. B. Schmerzbeeinträchtigung: β = −0,080; 95 % KI, −0,111 bis −0,049; P < 0,001) war.
Folglich berichtete die Gruppe der sehr empathischen Ärzte im Vergleich zur Gruppe der leicht empathischen Ärzte über eine geringere durchschnittliche Schmerzintensität (6,3; 95 % KI 6,1–6,5 vs. 6,7; 95 % KI 6,5–6,9; p < 0,001), weniger durchschnittliche rückenschmerzbedingte Behinderungen (14,9; 95 % KI 14,2–15,6 vs. 16,8; 95 % KI 16,0–17,6; p < 0,001) und weniger Defizite der gesundheitsbezogenen Lebensqualität bei allen Messungen (z. B. Müdigkeit: 57,3; 95 % KI 56,1–58,5 vs. 60,4; 95 % KI 59,0–61,7; p < 0,001).
Alle Unterschiede zwischen den medizinischen Empathiegruppen waren klinisch relevant. Die Cohen-SD-Statistiken reichten von 0,21 für Schmerzintensität bis 0,30 für rückenbedingte Behinderungen, Müdigkeit und Schmerzstörungen.
Die Empathie des Arztes war mit günstigeren Ergebnissen verbunden als nicht-medikamentöse Behandlungen, Opioidtherapie und Operationen an der Lendenwirbelsäule.
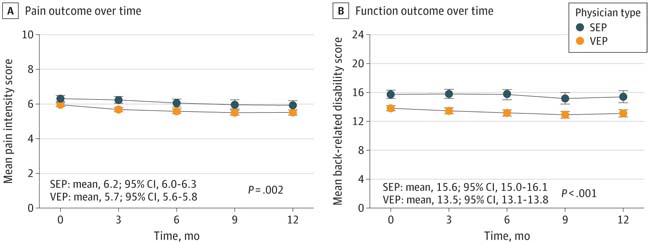
Abbildung: Schmerz- und Funktionsergebnisse im Zeitverlauf . A, Gemessen mit einer numerischen Bewertungsskala für das typische Schmerzniveau in den 7 Tagen vor jeder Begegnung mit Wertungen von 0 bis 10. B, Gemessen mit dem Roland-Morris Disability Questionnaire mit Wertungen von 0 bis 24. Höhere Werte bei beiden Beurteilungen weisen auf schlechtere Ergebnisse in Bezug auf Schmerz und Funktion hin. Ärzte wurden als hoch empathisch eingestuft, wenn ihre Werte im Consultation and Relational Empathy (CARE)-Maß 30 oder höher waren, und als leicht empathisch, wenn ihre Werte 29 oder niedriger waren. Die Werte reichen von 10 bis 50, wobei höhere Werte auf größere Empathie für den Arzt hinweisen. Leicht empathische Ärzte machten ungefähr das unterste Quartil im CARE-Maß aus. Zusammenfassende Maße und P-Werte gelten für den gesamten 12-Monats-Zeitraum, adjustiert auf Zeit und Empathie × Zeit-Interaktion. Fehlerbalken stellen 95%-KIs dar. SEP steht für „leicht empathischer Arzt“, VEP für „sehr empathischer Arzt“.
Schlussfolgerungen
In dieser Kohortenstudie mit Patienten mit chronischen Schmerzen wurde ärztliche Empathie mit besseren Längsschnittergebnissen hinsichtlich Schmerz, Funktion und gesundheitsbezogener Lebensqualität über einen Zeitraum von 12 Monaten in Zusammenhang gebracht, sogar in multivariablen Analysen, bei denen die Auswirkungen der Zeit und einer breiten Palette von Kovariablen, darunter die aktuelle Opioidanwendung und Operationen an der Lendenwirbelsäule während der gesamten Studie, kontrolliert wurden.
Die Ergebnisse eines sehr empathischen Arztes waren klinisch relevant und besser als die nicht-medikamentösen Behandlungen, Opioidtherapien und Operationen an der Lendenwirbelsäule. Die Empathie des Arztes ist ein wichtiger Aspekt der Arzt-Patienten-Beziehung bei Menschen mit chronischen Schmerzen. Es scheint, dass größere Anstrengungen erforderlich sind, um die Empathie des Arztes in dieser Bevölkerungsgruppe zu fördern und zu verbessern.
















