Huang und Kollegen berichteten kürzlich, dass bis zu 76 % der Patienten, die nach einem Krankenhausaufenthalt wegen COVID-19 entlassen wurden, mindestens ein Symptom hatten, das sechs Monate nach Ausbruch der Krankheit anhielt, darunter Müdigkeit oder Muskelschwäche (63 %), Schlafstörungen (26 %) und Angstzustände oder Depression (23 %). Darüber hinaus wiesen mehr als 50 % der Patienten auffällige CT-Bilder des Brustkorbs auf, die auf eine beeinträchtigte Lungenfunktion hindeuteten.
Obwohl SARS-CoV-2 vor allem die Lunge befällt, sind auch viele andere Organe betroffen. Enterische Symptome treten bei COVID-19 häufig auf, und gastrointestinale Symptome können das einzige Symptom sein oder vor respiratorischen Symptomen auftreten. Der zelluläre SARS-CoV-2-Rezeptor ACE2 wird im Darm stark exprimiert und SARS-CoV-2 wurde im Dickdarmgewebe und im Stuhl von COVID-19-Patienten beobachtet.
Daher untersuchten wir die langfristigen gastrointestinalen Folgen einer SARS-CoV-2-Infektion bei Patienten, die zwischen dem 16. Januar und dem 7. März 2020 mit COVID-19 in 12 Krankenhäusern in den Provinzen Hubei und Guangdong, China, aufgenommen und anschließend entlassen wurden.
117 entlassene COVID-19- Patienten (53 [45 %] davon waren 60 Jahre oder älter) absolvierten einen erneuten Besuch (normalerweise 1 Monat nach der Entlassung) und ein Telefoninterview etwa 90 Tage nach der Entlassung. hoch.
Die häufigsten Symptome bei der Aufnahme waren:
- Fieber (79 [69 %] von 114 Patienten)
- Husten (77 [66 %] von 117 Patienten)
- Dyspnoe 20 (17 %) von 117 Patienten.
Gastrointestinale Symptome wurden bei 15 (13 %) der 117 Patienten bei der Aufnahme und bei 49 (42 %) der 117 Patienten während des Krankenhausaufenthalts festgestellt.
Die mittlere Dauer des Krankenhausaufenthalts betrug 19 Tage (IQR 16–23), wobei die Mehrheit der Patienten (102 [87 %] von 117) zusätzlichen Sauerstoff benötigte; 24 (22 %) der 111 Patienten hatten eine verminderte Sauerstoffsättigung im Blut; 33 (28 %) von 117 waren schwer erkrankt; und 28 (24 %) von 117 mussten auf die Intensivstation gebracht werden.
Gastrointestinale Folgeerscheinungen wurden als gastrointestinale Symptome definiert, die nach der Entlassung auftraten, aber im Monat vor dem Ausbruch von COVID-19 nicht auftraten . 52 (44 %) der 117 Patienten berichteten bei der 90-tägigen Telefonbefragung über gastrointestinale Symptome nach der Entlassung, davon hatten 51 Patienten 90 Tage nach der Entlassung gastrointestinale Symptome und einer hatte gastrointestinale Folgeerscheinungen, die bei der Nachuntersuchung abgeklungen waren. 90 Tage.
Die häufigsten gastrointestinalen Folgeerscheinungen bei 117 Patienten waren:
- Appetitlosigkeit (28 [24 %] Patienten).
- Übelkeit (21 [18 %]).
- Saurer Reflux (21 [18 %]).
- Durchfall (17 [15 %]).
Weniger häufige gastrointestinale Folgen waren Blähungen (16 [14 %] Patienten), Aufstoßen (12 [10 %] Patienten), Erbrechen (11 [9 %]), Bauchschmerzen (acht [7 %]) und blutiger Stuhl (zwei). 2 %]).
Keiner der 65 Patienten ohne gastrointestinale Folgen nach 90 Tagen zeigte bei der Aufnahme oder während des Krankenhausaufenthalts gastrointestinale Symptome.
Von den 52 Patienten mit gastrointestinalen Folgen nach der Entlassung hatten 15 (29 %) gastrointestinale Symptome bei der Aufnahme und während des Krankenhausaufenthalts, 34 (65 %) hatten solche Symptome während des Krankenhausaufenthalts und drei (6 %) hatten solche Symptome erst nach der Entlassung. .
Patienten mit gastrointestinalen Folgeerscheinungen nach 90 Tagen waren in Alter, Geschlecht, Body-Mass-Index und Häufigkeit von Komorbiditäten ähnlich wie Patienten ohne gastrointestinale Folgeerscheinungen und hatten eine ähnliche Krankenhausaufenthaltsdauer.
Die Ergebnisse der Blutuntersuchungen bei der Aufnahme zeigten, dass die Leukozytenzahl, die Neutrophilenzahl und die Procalcitonin-Konzentration bei Patienten mit gastrointestinalen Folgeerscheinungen nach 90 Tagen höher waren, obwohl die Werte in beiden Gruppen im normalen Bereich lagen. .
Die C-reaktiven Proteinkonzentrationen waren bei Patienten mit gastrointestinalen Folgeerscheinungen nach 90 Tagen höher als bei Patienten ohne gastrointestinale Folgeerscheinungen.
90 Tage nach der Entlassung zeigten Blutuntersuchungen, dass die Alanin-Aminotransferase bei Patienten mit gastrointestinalen Folgeerscheinungen höher war.
Es wurden keine weiteren Unterschiede beobachtet; Procalcitonin und C-reaktives Protein wurden nach 90 Tagen nicht getestet.
Im Vergleich zu Patienten ohne gastrointestinale Folgeerscheinungen nach 90 Tagen zeigten Patienten mit gastrointestinalen Folgeerscheinungen bei der Aufnahme häufiger Dyspnoe (23 % vs. 12 %) und Myalgie (17 % vs. 11 %), obwohl diese Unterschiede nicht signifikant waren.
Patienten mit gastrointestinalen Folgeerscheinungen erkrankten seltener als solche ohne gastrointestinale Folgeerscheinungen (17 % vs. 37 %; p = 0,021), obwohl dieser Unterschied nach Anpassung an Störfaktoren nicht signifikant war (p = 0,051).
Patienten mit gastrointestinalen Folgeerscheinungen nach 90 Tagen hatten eine geringere Häufigkeit einer zusätzlichen Sauerstofftherapie (79 % vs. 94 %; p = 0,016) und einen Trend zu einer geringeren Häufigkeit von Einweisungen auf die Intensivstation während des Krankenhausaufenthalts.
Patienten mit gastrointestinalen Folgeerscheinungen nach 90 Tagen wurden häufiger mit Protonenpumpenhemmern (PPIs) und Kortikosteroiden behandelt und seltener mit enteraler Ernährung behandelt als Patienten ohne solche Folgeerscheinungen (Anhang S. 4-5).
Magen-Darm-Folgen wie Appetitlosigkeit, Übelkeit, saurer Reflux und Durchfall treten bei Patienten drei Monate nach der Entlassung aus dem COVID-19-Krankenhausaufenthalt häufig auf.
Anhaltende gastrointestinale Symptome haben wichtige Auswirkungen auf die angemessene Behandlung von Patienten und Gesundheitsressourcen. Unsere Daten unterstreichen die Bedeutung der Magen-Darm-Pflege und Ernährungsunterstützung für Patienten, die nach einem COVID-19-Krankenhausaufenthalt entlassen werden.
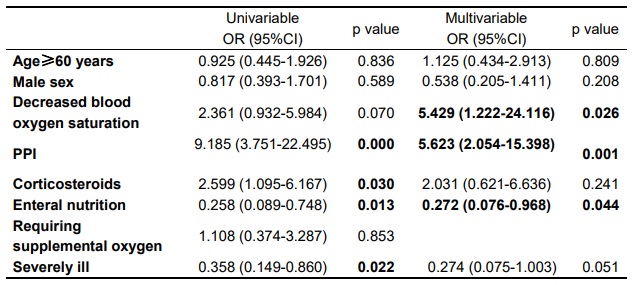
Univariate und multivariate logistische Regressionsanalyse zu den Zusammenhängen zwischen gastrointestinalen Folgen und möglichen Risikofaktoren. ODER = Quotenverhältnis. CI = Konfidenzintervall. Die multivariate logistische Regression wurde an Alter, Geschlecht, verringerte Sauerstoffsättigung im Blut, Behandlungen mit PPIs, Kortikosteroiden und enteraler Ernährung sowie schwere Erkrankungen angepasst.
Die Tatsache, dass schwere Erkrankungen während des Krankenhausaufenthalts nicht mit gastrointestinalen Folgen nach der Entlassung einhergingen, war unerwartet. Es wurde festgestellt, dass eine verminderte Sauerstoffsättigung im Blut , ein Symptom, das eng mit einer schweren Lungenentzündung zusammenhängt, mit gastrointestinalen Folgen einhergeht. Dieser Zusammenhang könnte darauf hindeuten, dass Hypoxie die bei COVID-19 häufig auftretenden Verletzungen mehrerer Organe verursacht.
Es ist wichtig zu beachten, dass Hypoxie nicht nur bei COVID-19-Patienten mit Dyspnoe auftritt, sondern auch bei vielen Patienten ohne Dyspnoe.
Eine asymptomatische Hypoxämie könnte die offensichtliche Diskrepanz in unserer Beobachtung erklären, dass eine verringerte Blutsauerstoffsättigung, jedoch keine schwere Erkrankung, mit gastrointestinalen Folgen verbunden ist.
PPIs wurden häufig zur Aspirationsprophylaxe bei Patienten eingesetzt, die wegen Verdachts auf COVID-19 unter Anästhesie, parenteraler Ernährung oder anderen säurebedingten Behandlungen aufgenommen wurden. Ein Säurerückstoß ist eine bekannte Folge der Absetzung von PPI, daher ist zu erwarten, dass die PPI-Behandlung während des Krankenhausaufenthalts mit einem Säurereflux nach der Entlassung einhergeht.
Ernährungsinterventionen während des Krankenhausaufenthaltes schienen mit einer geringeren Inzidenz späterer gastrointestinaler Folgeschäden verbunden zu sein. Bis zu 78 % der Patienten, die mit COVID-19 ins Krankenhaus eingeliefert werden, berichten von Appetitlosigkeit. Neben Appetitlosigkeit können auch andere häufige Magen-Darm-Symptome wie Übelkeit, Erbrechen und Durchfall während des Krankenhausaufenthalts zu Mangelernährung führen , die bei Patienten mit COVID-19 mit einer erhöhten Mortalität in Verbindung gebracht wird.
Ernährungsunterstützung könnte für die Erhaltung des Lebens der Patienten von entscheidender Bedeutung sein.
Die Verringerung gastrointestinaler Folgeerscheinungen ist wahrscheinlich Teil des Gesamtnutzens der Ernährungsunterstützung.
Unsere Studie weist mehrere Einschränkungen auf . Rückblickend fehlten Daten für mehrere relevante biochemische Bluttests, wie z. B. Blutmarker für Entzündungen und SARS-CoV-2-Titer im Serum . Eine weitere wichtige Einschränkung bestand darin, dass nur 71 % der entlassenen Patienten über ausreichende Daten verfügten, um in diese Analyse einbezogen zu werden, was zu voreingenommenen Schlussfolgerungen führen könnte. Eine weitere potenzielle Einschränkung besteht darin, sich während der Nachsorge auf die Erinnerung des Patienten an die Symptome zu verlassen. Eine prospektive Studie wird ein besseres Verständnis der langfristigen gastrointestinalen Folgen von COVID-19 liefern.
Wir erklären, dass keine Interessenkonflikte bestehen. Diese Arbeit wurde teilweise durch das Innovations- und Unternehmertumsteamprojekt „Pearl River Talent Plan“ der Provinz Guangdong 2019ZT08Y464 (an LZ) unterstützt, die National Natural Science Foundation of China gewährt 81770571 (an LZ) und 81774152 (an RZ), das Sonderprojekt für Zuschuss für wissenschaftliche und technologische Entwicklung und Notfallreaktion im Rahmen der COVID-19-Prävention und -Kontrolle der Provinz Guangdong 2020A111129028 (an LS), das Sonderprojekt für die Erforschung und Förderung von COVID-19-Präventions- und Kontrolltechniken, COVID-19- und Notfallreaktionszuschuss in der Stadt Dongguan 202071715001114 (an LS) und die nationale klinische Schlüsseldisziplin Chinas.
















