Survie et coûts des soins de santé après une chirurgie hospitalière élective : comparaison des patients avec et sans maladie pulmonaire obstructive chronique
Résumé
Arrière-plan:
La maladie pulmonaire obstructive chronique (MPOC) est courante chez les patients chirurgicaux, et les patients atteints de BPCO présentent un risque accru de complications et de décès dans les 30 jours suivant la chirurgie. Nous avons cherché à décrire la survie postopératoire à long terme et les coûts des patients atteints de BPCO par rapport à ceux sans BPCO dans l’année suivant une chirurgie hospitalière élective.
Méthodes :
Dans cette étude de cohorte rétrospective basée sur la population, nous avons utilisé des bases de données administratives liées à la santé pour identifier tous les patients ayant subi une chirurgie hospitalière élective en Ontario, au Canada, de 2005 à 2019. Nous avons déterminé le statut de MPOC à l’aide de définitions validées.
Nous avons suivi les participants pendant 1 an après la chirurgie pour évaluer la survie et les coûts pour le système de santé. Nous avons quantifié l’association de la BPCO avec la survie (modèles à risques proportionnels de Cox) et les coûts (modèle de régression linéaire avec coûts transformés en log) avec ajustement partiel (pour les facteurs sociodémographiques et le type de procédure) et complet (ajustant également pour les comorbidités). La modification des effets en fonction de la fragilité, du cancer et du type de procédure a été évaluée.
Résultats:
932 616 patients ont été inclus, dont 170 482 (18 %) avaient une BPCO.
En ce qui concerne l’association avec le risque de décès, la BPCO présentait un rapport de risque (HR) partiellement ajusté de 1,61 (intervalle de confiance [IC] à 95 %, 1,58 à 1,64) et un rapport de risque entièrement ajusté de 1,26 (IC à 95 % : 1,24 à 1,29).
En ce qui concerne l’impact sur les coûts du système de santé, la BPCO était associée à une augmentation relative partiellement ajustée de 13,1 % (IC à 95 % : 12,7 % à 13,4 %) et à une augmentation de 4,6 % (IC à 95 % : 4,3 % à 5,0 %) avec ajustement.
La fragilité, le cancer et le type d’intervention (telle que la chirurgie orthopédique et abdominale basse) ont modifié l’association entre la BPCO et les résultats.
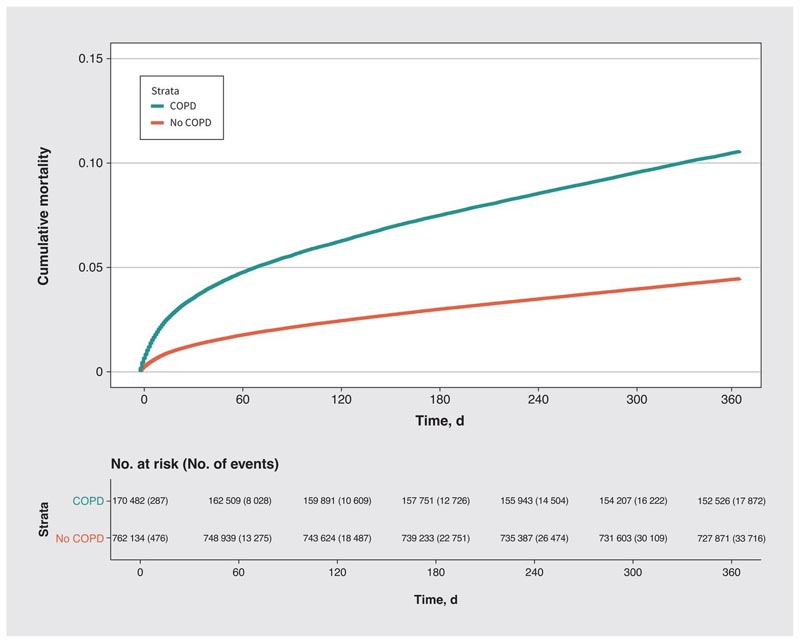
Mortalité cumulée non ajustée sur un an après la chirurgie selon le statut de maladie pulmonaire obstructive chronique (MPOC) chez les patients subissant une chirurgie élective à l’hôpital.
Interprétation: Les patients atteints de BPCO ont une survie plus faible et des coûts plus élevés dans l’année suivant la chirurgie. La fragilité, le cancer et le type d’intervention chirurgicale ont modifié les associations entre la BPCO et les résultats et doivent être pris en compte lors de la stratification du risque chez les patients chirurgicaux atteints de BPCO. Les estimations contemporaines suggèrent que plus de 10 % des patients chirurgicaux souffrent de BPCO. Les patients atteints de BPCO présentent un risque accru de complications et de décès dans les 30 jours suivant la chirurgie ; Des travaux antérieurs estiment une augmentation de 35 % du risque de morbidité et une augmentation de 30 % du risque de décès attribuable à la BPCO après ajustement du risque. Cependant, les études existantes présentent des lacunes importantes. Plusieurs incluaient des hôpitaux sélectionnés, ce qui limitait la généralisabilité, tandis que d’autres avaient une portée limitée et étudiaient des procédures chirurgicales sélectionnées ; la plupart n’ont pas suivi les patients pendant plus de 30 jours après l’intervention chirurgicale. Les patients atteints de BPCO peuvent courir un risque accru à long terme en raison de leur âge et d’autres comorbidités. Comprendre les résultats à long terme des patients chirurgicaux atteints de BPCO est d’une importance cruciale pour guider avec précision les discussions sur le consentement éclairé et les besoins en matière de soins du projet. Les coûts supportés par les systèmes de santé pour soigner les patients atteints de BPCO après une intervention chirurgicale sont également inconnus ; La délimitation de ces coûts faciliterait la budgétisation et l’allocation des ressources au niveau du système. Nous avons cherché à comparer la survie et les coûts des soins de santé jusqu’à un an après une chirurgie hospitalière élective entre des patients avec et sans BPCO dans une vaste population chirurgicale réelle dans un système de santé où les soins hospitaliers et médicaux sont financés par le gouvernement. |
commentaires
Les patients atteints de maladie pulmonaire obstructive chronique (MPOC) qui subissent une intervention chirurgicale majeure sont plus susceptibles de mourir dans l’année qui suit la chirurgie et d’encourir des coûts de soins de santé plus élevés que les patients similaires sans BPCO, selon une nouvelle étude publiée. dans JAMC (Journal de l’Association médicale canadienne) .
« Étant donné que les patients atteints de MPOC sont souvent fragiles et ont de nombreux problèmes de santé, leur prise en charge au moment de l’intervention chirurgicale doit non seulement tenir compte de la MPOC, mais aussi de tous leurs problèmes de santé », explique le Dr Ashwin Sankar, anesthésiologiste. de l’hôpital St. Michael’s, d’un site d’Unity Health Toronto et de l’Université de Toronto.
L’étude a porté sur 932 616 patients âgés de 35 ans et plus en Ontario qui ont subi une intervention chirurgicale majeure, notamment une arthroplastie totale de la hanche ou du genou, une chirurgie gastro-intestinale, une chirurgie vasculaire et d’autres chirurgies non cardiaques électives. Parmi tous les patients, environ 1 patient sur 5 (170 482) souffrait de BPCO. Les patients atteints de BPCO étaient plus âgés et plus susceptibles d’être des hommes, fragiles, ayant des revenus plus faibles et souffrant de maladies préexistantes telles qu’une maladie coronarienne, le diabète et le cancer du poumon.
Les chercheurs ont découvert que par rapport aux patients démographiquement similaires sans BPCO qui ont subi une intervention chirurgicale similaire, les personnes atteintes de BPCO avaient un risque de décès 61 % plus élevé et une augmentation de 13 % des coûts des soins de santé dans l’année suivant l’opération. Chirurgie. Ces risques et coûts accrus étaient évidents bien après la période postopératoire immédiate de 30 jours.
"Les patients atteints de BPCO présentent souvent une comorbidité concomitante, des problèmes biopsychosociaux et une fragilité", écrivent les auteurs. "Nos résultats mettent en valeur l’importance d’une prévision minutieuse des risques et d’une prise de décision pour les patients atteints de BPCO envisageant une intervention chirurgicale."
Ils espèrent que leurs conclusions sur l’augmentation des coûts des soins de santé aideront les décideurs politiques et les administrateurs d’hôpitaux à planifier au niveau du système afin de mieux répondre aux besoins post-chirurgicaux des personnes atteintes de BPCO.