L’anafilassi è una grave reazione di ipersensibilità sistemica che di solito ha una rapida insorgenza e può causare la morte. La prognosi complessiva è buona, con un tasso di mortalità nella popolazione generale <1 per milione all’anno.
I fattori scatenanti più comuni sono cibo, farmaci e veleni. La diagnosi è ammessa se vi è esposizione a un fattore scatenante noto; tuttavia, fino al 30% dei casi, potrebbe non esserci un’eziologia evidente ("anafilassi idiopatica" o "spontanea").
Questa condizione ha una diagnosi clinica ma nessun sintomo è specifico. Clinicamente è caratterizzato da:
• Esordio improvviso con rapida progressione.
• Problemi alle vie aeree e/o respirazione e/o circolazione (ABC).
• Cambiamenti della pelle e/o delle mucose (orticaria, arrossamento o angioedema).
Molti pazienti affetti da anafilassi non ricevono il trattamento corretto perché non riconoscono la condizione. Lo scopo di questo articolo è fornire un riepilogo delle ultime linee guida aggiornate del UK Resuscitation Council (2021).
| L’importanza del corretto posizionamento nel trattamento della sospetta anafilassi |
La postura corretta è essenziale. Il passaggio dalla posizione supina alla posizione eretta è associato a collasso cardiovascolare e morte durante anafilassi, a causa della riduzione del ritorno venoso e della conseguente riduzione del riempimento e della perfusione miocardica. La posizione supina, con o senza le gambe sollevate, è importante per massimizzare il ritorno venoso. Nei casi in cui i sintomi colpiscono prevalentemente le vie aeree o la respirazione, il paziente può preferire giacere semi-sdraiato, sempre con o senza le gambe sollevate.
| Enfasi sull’uso dell’adrenalina IM nel trattamento iniziale dell’anafilassi |
L’adrenalina IM è il trattamento di prima linea (Fig. 1) e i ritardi nella somministrazione sono associati a esiti più gravi e possibilmente alla morte. L’anafilassi fatale è rara ma anche molto imprevedibile, quindi tutti i casi dovrebbero essere trattati come pericolosi per la vita.
In circa il 10% dei casi, i problemi ABC persistono nonostante una dose di adrenalina IM, ma la maggior parte risponde ad una seconda o terza dose.
Fino al 5% dei casi presenta anafilassi bifasica, in cui le caratteristiche ABC inizialmente si risolvono ma poi riappaiono diverse ore dopo in assenza di ulteriore esposizione all’allergene.
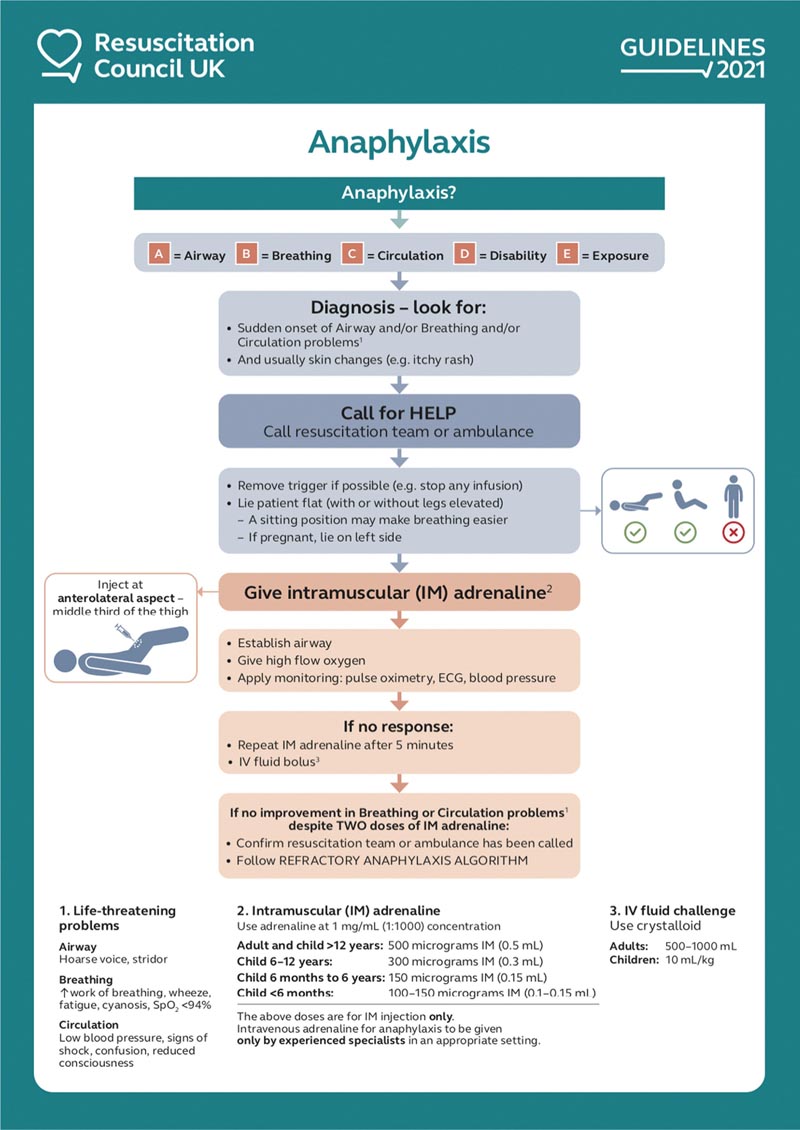
Fig. 1 Trattamento iniziale dell’anafilassi. Riprodotto con il permesso del Resuscitation Council UK. IM = intramuscolare; IV = endovenoso; SpO2 = saturazione di ossigeno.
| Gli antistaminici sono considerati un intervento di terza linea e non dovrebbero essere usati per trattare i problemi dell’ABC. |
Non esistono prove scientifiche solide a sostegno dell’uso degli antistaminici nel trattamento iniziale dell’anafilassi e non portano alla risoluzione di problemi respiratori o cardiovascolari come l’adrenalina, né migliorano la sopravvivenza.
L’uso di antistaminici è destinato al trattamento dei sintomi cutanei (come orticaria o angioedema) che possono verificarsi come parte dell’anafilassi, una volta risolti i sintomi dell’ABC. Gli antistaminici non sedativi (p. es., cetirizina) sono di scelta poiché gli antistaminici di prima generazione (come la clorfenamina) possono causare sedazione e, se somministrati rapidamente come bolo endovenoso, possono far precipitare l’ipotensione.
| I corticosteroidi (p. es., idrocortisone) non sono più raccomandati per il trattamento di emergenza di routine dell’anafilassi |
L’uso routinario dei corticosteroidi è scoraggiato. Il suo utilizzo è associato ad un aumento della morbilità anche dopo aver corretto la gravità della reazione. Come gli antistaminici, gli steroidi vengono somministrati molto più frequentemente dell’adrenalina, sollevando preoccupazioni circa il rinvio di un trattamento appropriato poiché non vi è alcuna prova che riducano le reazioni gravi o prevengano le risposte bifasiche.
È importante notare che esistono scenari specifici in cui i corticosteroidi possono essere utili: in primo luogo, anafilassi che si verifica nel contesto di asma scarsamente controllato; e in secondo luogo, nei casi di anafilassi refrattaria (definita come la persistenza delle caratteristiche ABC nonostante due dosi appropriate di adrenalina). In questi casi, il rapporto tra rischi e benefici è diverso e, data l’incertezza delle prove, i corticosteroidi possono essere produttivi ma non dovrebbero ritardare o sostituire dosi adeguate di adrenalina nel trattamento dell’anafilassi.
| Trattamento dell’anafilassi refrattaria (Fig. 2) |
È definita come anafilassi che richiede un trattamento continuato, a causa di sintomi respiratori o cardiovascolari persistenti, nonostante due dosi di adrenalina IM (sebbene la maggior parte risponda a tre).
La fisiopatologia dell’anafilassi refrattaria è probabilmente dovuta al rilascio continuo di mediatori dell’infiammazione, all’insufficienza di adrenalina circolante (solitamente dovuta a un dosaggio subottimale, alla riduzione del volume sanguigno circolante o, meno comunemente, alla tachifilassi). Uno stravaso di plasma equivalente a un terzo del volume sanguigno circolante può verificarsi entro pochi minuti nelle reazioni gravi e il ritorno venoso può essere compromesso anche in quelli senza compromissione emodinamica clinicamente evidente.
L’infusione endovenosa di liquidi è fondamentale per trattare lo shock e fornire un volume circolante sufficiente per mantenere la gittata cardiaca e rilasciare epinefrina a livello dei tessuti.
Il rischio di effetti avversi dovuti all’adrenalina EV è molto maggiore rispetto alla somministrazione IM. Dosi eccessive possono causare tachiaritmie, grave ipotensione, infarto miocardico, ictus e morte. Pertanto, questa via di infusione deve essere utilizzata da professionisti qualificati nel contesto appropriato.

Fig 2. Trattamento dell’anafilassi refrattaria. Riprodotto con il permesso del Resuscitation Council UK. ALS = supporto vitale avanzato; PA = pressione sanguigna; RCP = rianimazione cardiopolmonare; ECG = elettrocardiografia; FC = frequenza cardiaca; IO = intraosseo; IV = endovenoso; SpO2 = saturazione di ossigeno.
| Misurazione della triptasi dei mastociti |
Esistono diverse diagnosi differenziali di anafilassi e la misurazione di un livello elevato di triptasi mastocitaria può essere molto utile per supportare la diagnosi rispetto alle alternative. Nonostante ciò, non è utile nel riconoscimento iniziale della patologia.
Idealmente dovrebbero essere prelevati tre campioni: il primo il prima possibile (senza ritardare il trattamento), il secondo da 1 a 2 ore (ma non più di 4 ore) dopo la comparsa dei sintomi e un terzo almeno 24 ore dopo la completa risoluzione.
| Guida riguardante la durata dell’osservazione dopo l’anafilassi e i tempi di dimissione |
I pazienti che sono stati trattati per sospetta anafilassi devono essere osservati in un’area clinica dotata di strutture per il trattamento di problemi ABC potenzialmente letali, poiché alcuni manifestano più sintomi dopo la risoluzione.
Le reazioni bifasiche possono verificarsi molte ore dopo la reazione iniziale; Gli studi pubblicati riportano una media di 12 ore. I pazienti di età superiore a 16 anni dovrebbero essere osservati per 6-12 ore dopo la comparsa dei sintomi iniziali, sebbene evidenze più recenti suggeriscano che questo periodo dovrebbe essere prolungato.
Tutti i pazienti devono essere visitati da un medico esperto e dimessi con consigli sui sintomi dell’anafilassi e su cosa fare se si ripresenta, ricevere due autoiniettori di adrenalina o avere a disposizione dei sostituti se sono stati utilizzati, consentire una dimostrazione di come utilizzare gli autoiniettori -iniettori e fornire loro un trattamento di emergenza scritto o un piano d’azione.
| Conclusioni |
L’uso dell’adrenalina nel trattamento iniziale dell’anafilassi è universalmente accettato. La nuova linea guida sottolinea ulteriormente l’importanza del suo utilizzo e la necessità di evitare interventi che possano ritardare la somministrazione adeguata e appropriata di questo farmaco.
Gli antistaminici possono essere utilizzati come trattamento di terza linea per ridurre il coinvolgimento della pelle, ma solo dopo aver trattato con successo le caratteristiche ABC.
I corticosteroidi non sono utili e prove emergenti suggeriscono che potrebbero peggiorare gli esiti se usati di routine; pertanto, la sua applicazione è limitata al trattamento dell’anafilassi nel contesto di asma scarsamente controllato e anafilassi refrattaria.
Esiste un nuovo algoritmo di trattamento per l’anafilassi refrattaria, che fornisce un facile riferimento per i contesti in cui ciò può verificarsi.
Infine, ci sono consigli più sfumati riguardo all’osservazione dopo l’anafilassi, che tengono conto dei fattori di rischio e delle circostanze in cui possono verificarsi sintomi ritardati o ricorrenti.