L’anaphylaxie est une réaction d’hypersensibilité systémique grave qui apparaît généralement rapidement et peut entraîner la mort. Le pronostic global est bon, avec un taux de mortalité dans la population générale < 1 par million et par an.
Les déclencheurs les plus courants sont la nourriture, les médicaments et le poison. Le diagnostic est admis en cas d’exposition à un déclencheur connu ; cependant, dans jusqu’à 30 % des cas, il peut n’y avoir aucune étiologie évidente (anaphylaxie « idiopathique » ou « spontanée »).
Cette affection a un diagnostic clinique mais aucun symptôme n’est spécifique. Elle se caractérise cliniquement par :
• Apparition soudaine avec progression rapide.
• Problèmes de voies respiratoires et/ou de respiration et/ou de circulation (ABC).
• Modifications de la peau et/ou des muqueuses (urticaire, rougeur ou angio-œdème).
De nombreux patients souffrant d’anaphylaxie ne reçoivent pas le traitement approprié parce qu’ils ne reconnaissent pas la maladie. L’ objectif de cet article est de fournir un résumé des dernières directives mises à jour du UK Resuscitation Council (2021).
| L’importance d’un bon positionnement dans le traitement d’une suspicion d’anaphylaxie |
Une bonne posture est essentielle. Les changements de position couchée à debout sont associés à un collapsus cardiovasculaire et à la mort pendant l’anaphylaxie, en raison d’une réduction du retour veineux et d’une réduction conséquente du remplissage et de la perfusion myocardique. La position couchée, avec ou sans jambes relevées, est importante pour maximiser le retour veineux. Dans les cas où les symptômes affectent principalement les voies respiratoires ou la respiration, le patient peut préférer s’allonger à moitié couché, là encore avec ou sans jambes surélevées.
| Accent sur l’utilisation de l’adrénaline IM dans le traitement initial de l’anaphylaxie |
L’épinéphrine IM est le traitement de première intention (Fig. 1) et les retards d’administration sont associés à des conséquences plus graves, voire à la mort. L’anaphylaxie mortelle est rare mais également très imprévisible, c’est pourquoi tous les cas doivent être traités comme mettant la vie en danger.
Dans environ 10 % des cas, les problèmes ABC persistent malgré une dose d’adrénaline IM, mais la plupart répondent à une deuxième ou troisième dose.
Jusqu’à 5 % des cas présentent une anaphylaxie biphasique, dans laquelle les caractéristiques ABC disparaissent initialement mais réapparaissent ensuite plusieurs heures plus tard en l’absence d’exposition supplémentaire à l’allergène.
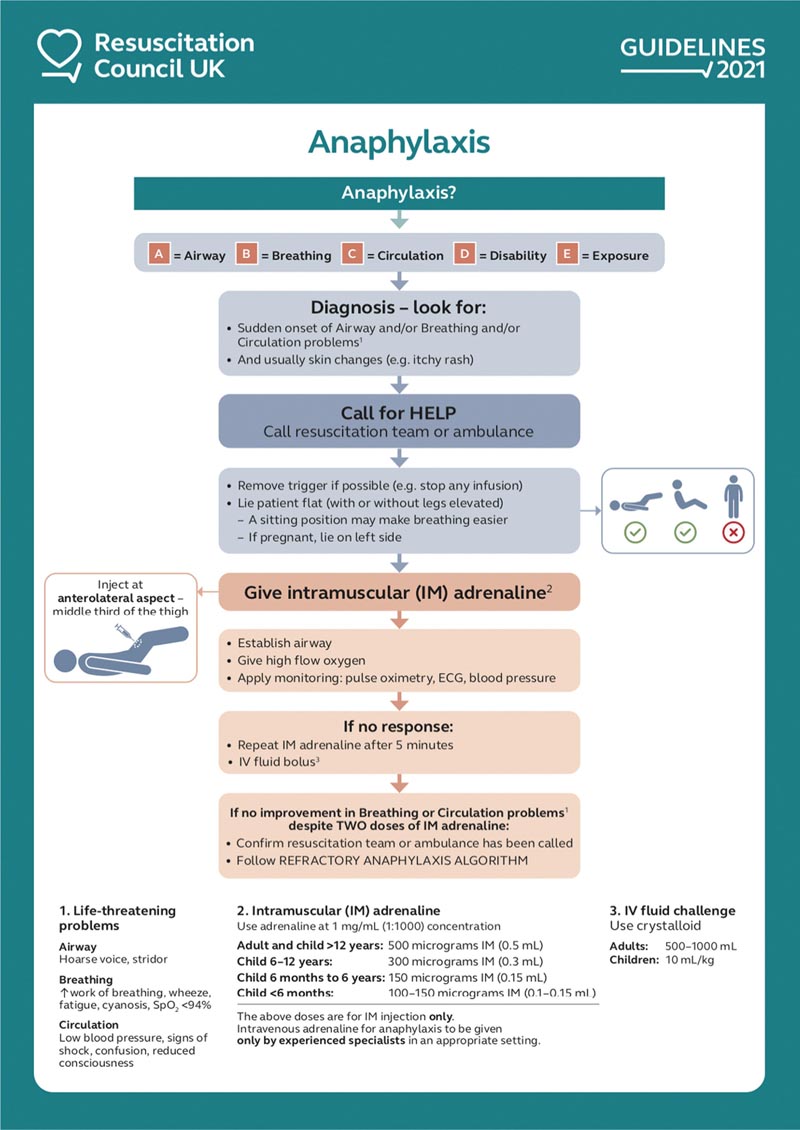
Fig. 1 Traitement initial de l’anaphylaxie. Reproduit avec la permission du Resuscitation Council UK. IM = intramusculaire ; IV = intraveineuse ; SpO2 = saturation en oxygène.
| Les antihistaminiques sont considérés comme une intervention de troisième intention et ne doivent pas être utilisés pour traiter les problèmes ABC. |
Il n’existe aucune preuve scientifique solide pour soutenir l’utilisation d’antihistaminiques dans le traitement initial de l’anaphylaxie, et ils ne conduisent pas à la résolution des problèmes respiratoires ou cardiovasculaires tels que l’adrénaline, ni n’améliorent la survie.
L’utilisation d’antihistaminiques est destinée à traiter les symptômes cutanés (tels que l’urticaire ou l’angio-œdème) qui peuvent survenir dans le cadre d’une anaphylaxie, une fois les caractéristiques ABC résolues. Les antihistaminiques non sédatifs (par exemple, la cétirizine) sont de choix puisque les antihistaminiques de première génération (tels que la chlorphénamine) peuvent provoquer une sédation et, s’ils sont administrés rapidement sous forme de bolus intraveineux, peuvent précipiter une hypotension.
| Les corticostéroïdes (par exemple, l’hydrocortisone) ne sont plus recommandés pour le traitement d’urgence de routine de l’anaphylaxie. |
L’utilisation systématique de corticoïdes est déconseillée. Son utilisation est associée à une morbidité accrue même après correction de la gravité de la réaction. Comme les antihistaminiques, les stéroïdes sont administrés beaucoup plus fréquemment que l’adrénaline, ce qui soulève des inquiétudes quant au report d’un traitement approprié, car rien ne prouve qu’ils réduisent les réactions graves ou préviennent les réponses biphasiques.
Il est important de noter qu’il existe des scénarios spécifiques dans lesquels les corticostéroïdes peuvent être bénéfiques : premièrement, l’anaphylaxie qui survient dans le contexte d’un asthme mal contrôlé ; et deuxièmement, en cas d’ anaphylaxie réfractaire (définie comme la persistance des caractéristiques ABC malgré deux doses appropriées d’adrénaline). Dans ces cas, la balance des risques et des bénéfices est différente et, compte tenu de l’incertitude des preuves, les corticostéroïdes peuvent être productifs mais ne doivent pas retarder ou remplacer des doses adéquates d’adrénaline dans le traitement de l’anaphylaxie.
| Traitement de l’anaphylaxie réfractaire (Fig. 2) |
Elle est définie comme une anaphylaxie nécessitant la poursuite du traitement, en raison de symptômes respiratoires ou cardiovasculaires persistants, malgré deux doses d’adrénaline IM (bien que la plupart répondent à trois).
La physiopathologie de l’anaphylaxie réfractaire est probablement due à la libération continue de médiateurs inflammatoires, à une insuffisance d’adrénaline circulante (généralement due à un dosage sous-optimal, à une réduction du volume sanguin circulant ou, moins fréquemment, à une tachyphylaxie). Une extravasation de plasma équivalent à un tiers du volume sanguin circulant peut survenir en quelques minutes en cas de réactions graves, et le retour veineux peut être altéré même chez celles sans compromis hémodynamique cliniquement évident.
La perfusion intraveineuse de liquide est cruciale pour traiter le choc et fournir un volume circulant suffisant pour maintenir le débit cardiaque et délivrer de l’épinéphrine au niveau des tissus.
Le risque d’effets indésirables dus à l’épinéphrine IV est beaucoup plus élevé qu’avec l’administration IM. Des doses excessives peuvent provoquer des tachyarythmies, une hypotension sévère, un infarctus du myocarde, un accident vasculaire cérébral et la mort. Par conséquent, cette voie de perfusion doit être utilisée par des professionnels qualifiés dans un environnement approprié.

Fig 2. Traitement de l’anaphylaxie réfractaire. Reproduit avec la permission du Resuscitation Council UK. ALS = assistance respiratoire avancée ; TA = tension artérielle ; RCR = réanimation cardio-pulmonaire ; ECG = électrocardiographie ; FC = fréquence cardiaque ; IO = intra-osseux ; IV = intraveineuse ; SpO2 = saturation en oxygène.
| Mesure de la tryptase des mastocytes |
Il existe plusieurs diagnostics différentiels d’anaphylaxie, et la mesure d’une tryptase mastocytaire élevée peut être très utile pour étayer le diagnostic par rapport à d’autres alternatives. Malgré cela, cela n’est pas utile pour la reconnaissance initiale de la maladie.
Idéalement, trois échantillons devraient être prélevés : le premier le plus tôt possible (sans retarder le traitement), le deuxième 1 à 2 heures (mais pas plus de 4 heures) après l’apparition des symptômes et un troisième au moins 24 heures après la résolution complète.
| Conseils concernant la durée de l’observation après une anaphylaxie et le moment de la sortie |
Les patients qui ont été traités pour une suspicion d’anaphylaxie doivent être observés dans une zone clinique dotée d’installations pour traiter des problèmes ABC potentiellement mortels, car certains présentent davantage de symptômes après leur résolution.
Des réactions biphasiques peuvent survenir plusieurs heures après la réaction initiale ; Les études publiées font état d’une durée médiane de 12 heures. Les patients de plus de 16 ans doivent être observés pendant 6 à 12 heures après l’apparition des premiers symptômes, bien que des preuves plus récentes suggèrent que cette période devrait être prolongée.
Tous les patients doivent être vus par un médecin expérimenté et libérés avec des conseils sur les symptômes de l’anaphylaxie et sur ce qu’il faut faire si cela se reproduit, recevoir deux auto-injecteurs d’adrénaline ou avoir des remplacements disponibles s’ils ont été utilisés, permettre une démonstration de la façon dont utiliser l’auto-injecteur. -les injecteurs et donnez-leur un traitement d’urgence ou un plan d’action écrit.
| Conclusions |
L’utilisation de l’adrénaline dans le traitement initial de l’anaphylaxie est universellement acceptée. La nouvelle ligne directrice souligne en outre l’importance de son utilisation et la nécessité d’éviter les interventions susceptibles de retarder l’administration adéquate et appropriée de ce médicament.
Les antihistaminiques peuvent être utilisés en troisième intention pour réduire l’atteinte cutanée, mais seulement après un traitement réussi des caractéristiques ABC.
Les corticostéroïdes ne sont pas utiles et de nouvelles données suggèrent qu’ils peuvent aggraver les résultats lorsqu’ils sont utilisés régulièrement ; par conséquent, son application est limitée au traitement de l’anaphylaxie dans le cadre d’un asthme mal contrôlé et d’une anaphylaxie réfractaire.
Il existe un nouvel algorithme de traitement de l’anaphylaxie réfractaire, qui fournit une référence simple pour les contextes dans lesquels cela peut se produire.
Enfin, il existe des conseils plus nuancés concernant l’observation après une anaphylaxie, qui tiennent compte des facteurs de risque et des circonstances dans lesquelles des symptômes retardés ou récurrents peuvent apparaître.