Zusammenhang zwischen selbstberichteten Schlafproblemen, Infektionen und Antibiotikaeinsatz bei Patienten in der Allgemeinmedizin Ziele: Es gibt zunehmend Hinweise darauf, dass Schlafprobleme und kurze Schlafdauer das Infektionsrisiko erhöhen. Unser Ziel bestand darin, zu beurteilen, ob chronische Schlaflosigkeit, chronische Schlafprobleme, Schlafdauer und selbstberichtete zirkadiane Präferenz mit dem Infektionsrisiko und dem Einsatz von Antibiotika bei Patienten, die ihren Hausarzt aufsuchen, verbunden sind. Methoden: Wir führten eine Querschnittsstudie mit 1.848 nicht ausgewählten Patienten in Norwegen durch, die im Jahr 2020 ihren Hausarzt aufsuchten. Während sie auf die Konsultation warteten, füllten die Patienten einen einseitigen Fragebogen aus, der die validierte Bergen Insomnia Scale (BIS) sowie Fragen zur Beurteilung von Schlafproblemen enthielt. Schlafdauer und zirkadiane Präferenz und ob sie in den letzten 3 Monaten Infektionen hatten oder Antibiotika eingenommen hatten. Relative Risiken (RR) wurden mithilfe modifizierter Poisson-Regressionsmodelle geschätzt. Ergebnisse: Das Infektionsrisiko war 27 % (95 %-KI RR 1,11–1,46) und 44 % höher (95 %-KI 1,12–1,84) bei Patienten, die <6 bzw. >9 Stunden schliefen, im Vergleich zu denen, die 7–8 Stunden schliefen Std. Auch bei Patienten mit chronischer Schlaflosigkeit oder chronischen Schlafproblemen erhöhte sich das Risiko. Bei der Einnahme von Antibiotika war das Risiko am höchsten bei Patienten, die weniger als 6 Stunden schliefen, sowie bei Patienten mit chronischer Schlaflosigkeit oder chronischen Schlafproblemen. Schlussfolgerungen: Bei Patienten, die ihren Hausarzt aufsuchten, waren kurze Schlafdauer, chronische Schlaflosigkeit und selbstberichtete chronische Schlafprobleme mit einer höheren Prävalenz von Infektionen und dem Einsatz von Antibiotika verbunden. Diese Ergebnisse stützen die Annahme eines starken Zusammenhangs zwischen Schlaf und Infektion. |
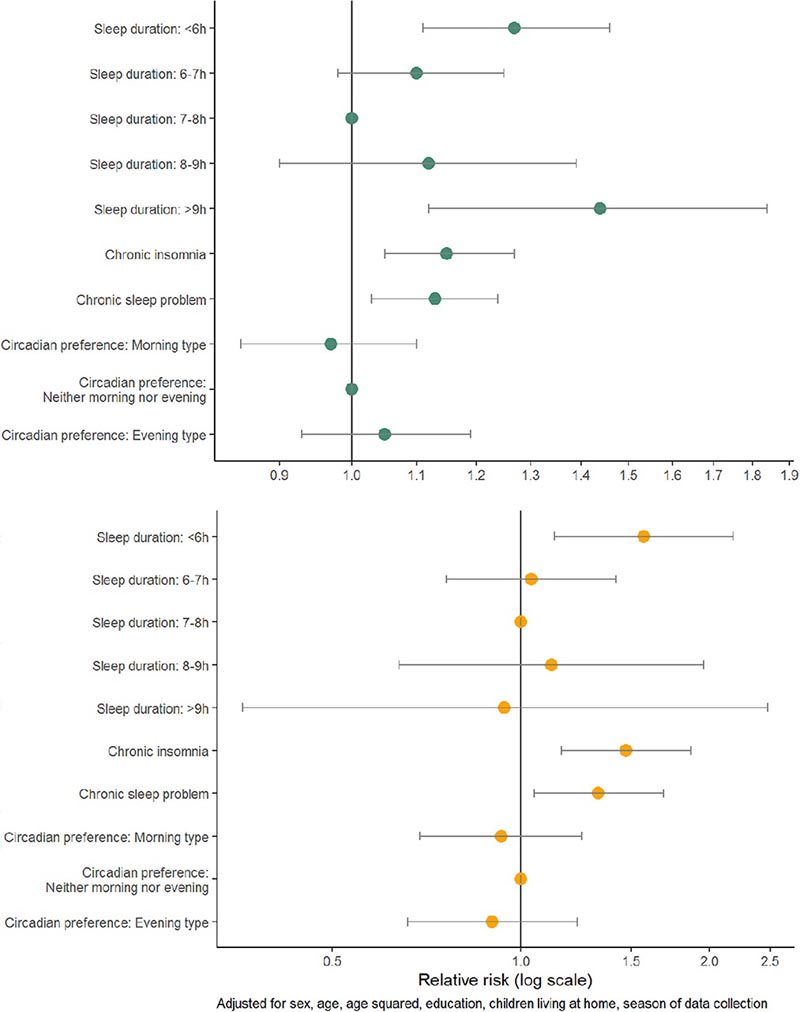
Bereinigte relative Risiken mit 95 %-Konfidenzintervall für jede Art von Infektion (oberes Feld) und den Einsatz von Antibiotika (unteres Feld) bei 1.848 Patienten, die im Frühjahr und Herbst 2020 ihre Hausärzte aufsuchten.
Kommentare
Eine gute Nachtruhe kann alle möglichen Probleme lösen, aber Wissenschaftler haben jetzt neue Beweise dafür gefunden, dass eine gute Nachtruhe Sie weniger anfällig für Infektionen machen kann . Wissenschaftler der Universität Bergen rekrutierten Medizinstudenten, die in Arztpraxen arbeiteten, um kurze Fragebögen an Patienten zu verteilen und sie über ihre Schlafqualität und kürzlich aufgetretene Infektionen zu befragen. Sie fanden heraus, dass Patienten, die angaben, zu wenig oder zu viel Schlaf zu bekommen, mit größerer Wahrscheinlichkeit auch über eine kürzlich aufgetretene Infektion berichteten, und dass Patienten mit chronischen Schlafproblemen eher angaben, Antibiotika zu benötigen.
„Die meisten früheren Beobachtungsstudien haben den Zusammenhang zwischen Schlaf und Infektion in einer allgemeinen Bevölkerungsstichprobe untersucht“, sagte Dr. Ingeborg Forthun, korrespondierende Autorin der in Frontiers in Psychiatry veröffentlichten Studie. „Wir wollten diesen Zusammenhang bei Patienten in der Grundversorgung untersuchen, wo wir wissen, dass die Prävalenz von Schlafproblemen viel höher ist als in der Allgemeinbevölkerung.“
Schlafstudie in der Arztpraxis
Es gibt bereits Hinweise darauf, dass Schlafprobleme das Infektionsrisiko erhöhen: In einer früheren Studie hatten Menschen, die sich absichtlich mit dem Rhinovirus infiziert hatten, ein geringeres Risiko für eine Erkältung, wenn sie über gesunden Schlaf berichteten. Schlafstörungen sind weit verbreitet und behandelbar. Wenn ein Zusammenhang mit der Infektion und dem Mechanismus bestätigt werden kann, könnte es möglich sein, den Einsatz von Antibiotika zu reduzieren und Menschen vor Infektionen zu schützen, bevor sie auftreten. Aber experimentelle Studien können reale Umstände nicht reproduzieren.
Forthun und seine Kollegen gaben den Medizinstudenten einen Fragebogen und baten sie, ihn in den Wartezimmern der Hausarztpraxen, in denen die Studenten arbeiteten, an Patienten zu verteilen. In ganz Norwegen wurden 1.848 Umfragen durchgeführt. In den Umfragen wurden die Teilnehmer gebeten, ihre Schlafqualität zu beschreiben (wie lange sie normalerweise schlafen, wie gut sie schlafen und wann sie am liebsten schlafen) sowie ob sie in den letzten drei Jahren Infektionen hatten oder Antibiotika eingenommen hatten Monate. Die Umfrage enthielt auch eine Skala, die Fälle chronischer Schlaflosigkeitsstörung identifiziert.
Das Infektionsrisiko stieg um ein Viertel oder mehr
Die Wissenschaftler fanden heraus, dass Patienten, die angaben, weniger als sechs Stunden pro Nacht zu schlafen, ein um 27 % höheres Risiko hatten, über eine Infektion zu berichten, während Patienten, die mehr als neun Stunden schliefen, ein um 44 % höheres Risiko hatten, über eine Infektion zu berichten. Schlafen von weniger als sechs Stunden oder chronische Schlaflosigkeit erhöhten auch das Risiko, ein Antibiotikum zur Überwindung einer Infektion zu benötigen.
„Das erhöhte Risiko, eine Infektion bei Patienten zu melden, die über eine kurze oder lange Schlafdauer berichten, ist nicht so überraschend, da wir wissen, dass eine Infektion zu Schlafstörungen und Schläfrigkeit führen kann “, sagte Forthun. „Aber das erhöhte Infektionsrisiko bei Menschen mit chronischer Schlaflosigkeit deutet darauf hin, dass dieser Zusammenhang auch in die andere Richtung geht ; Schlechter Schlaf kann Sie anfälliger für Infektionen machen .“
Obwohl ein gewisses Potenzial für Verzerrungen bestand, da die Erinnerungen der Menschen an Schlaf oder kürzlich aufgetretene Gesundheitsprobleme nicht unbedingt perfekt sind und keine klinischen Informationen von Ärzten gesammelt wurden, die die Patienten später untersuchten, ermöglichte das Studiendesign die Datenerfassung aus einer großen Studiengruppe reale Bedingungen.
„Wir wissen nicht, warum Patienten ihren Hausarzt aufsuchten, und es könnte sein, dass ein zugrunde liegendes Gesundheitsproblem sowohl das Risiko von Schlafstörungen als auch das Infektionsrisiko beeinflusst, aber wir glauben nicht, dass dies unsere Ergebnisse vollständig erklären kann“, sagte Forthun . .
Er fuhr fort: „Schlaflosigkeit kommt bei Patienten in der Grundversorgung sehr häufig vor, wird aber von Allgemeinärzten nicht erkannt. „Es besteht Bedarf an einem stärkeren Bewusstsein für die Bedeutung des Schlafes, nicht nur für das allgemeine Wohlbefinden, sondern auch für die Gesundheit der Patienten, sowohl bei Patienten als auch bei Allgemeinärzten.“
Implikationen für Forschung und Praxis
Die Ergebnisse der vorliegenden Studie stehen im Einklang mit früheren experimentellen Studien an Menschen, bei denen ein erhöhtes Infektionsrisiko bei Schlafmangel oder Schlaflosigkeit festgestellt wurde . In zwei Studien, in denen gesunde Erwachsene mit dem Rhinovirus infiziert wurden, war die Wahrscheinlichkeit einer klinischen Erkältung bei denjenigen höher, die vor der Exposition gegenüber dem Virus wenig schliefen. In ähnlicher Weise wurde in früheren Studien eine Verringerung der Anzahl virusspezifischer Antikörpertiter gegen Influenza, Hepatitis A, Hepatitis B und H1N1 (Schweinegrippe) bei Menschen mit Schlafproblemen vor und nach der Impfung festgestellt.
Schlechter Schlaf kann mehrere Immunparameter beeinflussen, was wiederum die Fähigkeit des Körpers zur Bekämpfung einer Infektion beeinträchtigen könnte.
Eine systematische Überprüfung und Metaanalyse experimenteller Studien und Kohortenstudien zu Schlafstörungen, Schlafdauer und Entzündungen ergab einen Anstieg der Entzündungsmarker C-reaktives Protein (CRP) und Interleukin 6 (IL-6) bei Vorliegen einer Schlafstörung. durch den Einsatz validierter Fragebögen definiert. Dieselbe Studie berichtete über einen Zusammenhang zwischen langer Schlafdauer (>8 Stunden) und einem Anstieg von CRP und IL-6, während für kurzen Schlaf keine Hinweise auf einen Anstieg der Entzündungsmarker gefunden wurden.
Der Auswirkung von Schlafstörungen wie Schlaflosigkeit auf die Immunantwort wurde weniger Aufmerksamkeit geschenkt . Schlaflosigkeit kommt bei Patienten in der Allgemeinmedizin sehr häufig vor, wird bei Hausärzten jedoch nicht ausreichend erkannt . Die kognitive Verhaltenstherapie bei Schlaflosigkeit (CBT-I) hat sich in der Primärversorgung als äußerst wirksam erwiesen, und es gibt auch Hinweise darauf, dass eine solche Behandlung den CRP-Spiegel im Blut senken kann. Kürzlich wurde in einer Mendelschen Randomisierungsstudie anhand genetischer Daten einer großen finnischen Kohorte ein direkterer Zusammenhang zwischen Schlaflosigkeit und Infektionsrisiko nachgewiesen.
Im Gegensatz zu experimentellen Studien konnten wir die Rolle potenzieller unbeobachteter Störfaktoren nicht ausschließen. Ein zugrunde liegendes Gesundheitsproblem könnte sich sowohl auf das Risiko von Schlafstörungen als auch auf Infektionen auswirken. Lange Schlafdauer wird beispielsweise mit Herz-Kreislauf-Erkrankungen, Diabetes und Fettleibigkeit in Verbindung gebracht und wurde auch mit Depressionen, geringer Bildung, geringem Maß an körperlicher Aktivität und hohem Alkohol- und Tabakkonsum in Verbindung gebracht. Davon lagen uns lediglich Angaben zum Bildungsniveau vor.
Wir halten die Ergebnisse zur chronischen Schlaflosigkeitsstörung für belastbarer als die Ergebnisse zur Schlafdauer, da es sich bei Schlaflosigkeit um eine Langzeiterkrankung handelt, die als unabhängig von anderen Erkrankungen betrachtet wird . Obwohl in der vorliegenden Studie ein zugrunde liegendes Gesundheitsproblem ein möglicher unbeobachteter ursächlicher Faktor sowohl für Schlafprobleme als auch für das Infektionsrisiko sein könnte, ist es wahrscheinlich, dass besserer Schlaf als Moderator bei der Verringerung des Infektionsrisikos dienen könnte. Es sind weitere Längsschnittstudien in der Allgemeinbevölkerung und bei Patienten in der Allgemeinmedizin sowie klinische Studien zur Wirkung der Schlaflosigkeitsbehandlung auf das Infektionsrisiko erforderlich. Daten zu verschiedenen Infektionsgruppen und ihren möglichen Unterschieden im Zusammenhang mit dem Schlaf könnten uns wichtige Hinweise auf mögliche zugrunde liegende Mechanismen liefern.
















