Un contrôle précoce du rythme, une modification du mode de vie et une évaluation plus personnalisée du risque d’accident vasculaire cérébral sont les principaux objectifs de la prise en charge de la fibrillation auriculaire.
L’American College of Cardiology (ACC) et l’American Heart Association (AHA), ainsi que plusieurs autres associations médicales de premier plan, ont publié de nouvelles lignes directrices pour prévenir et gérer de manière optimale la fibrillation auriculaire (AFib). La ligne directrice a été publiée conjointement dans le Journal of the American College of Cardiology and Circulation .
La fibrillation auriculaire , ou fibrillation auriculaire, est le type de trouble du rythme cardiaque (arythmie) le plus courant, affectant plus de 6 millions d’Américains, et son nombre devrait doubler d’ici 2030. La fibrillation auriculaire provoque divers symptômes, notamment des battements cardiaques rapides ou chaotiques, fatigue, essoufflement et douleurs thoraciques, et provoquent environ 450 000 hospitalisations chaque année, selon les Centers for Disease Control and Prevention. Si elle n’est pas traitée, la fibrillation auriculaire peut provoquer ou aggraver une insuffisance cardiaque et augmente considérablement le risque d’accident vasculaire cérébral.
Les lignes directrices 2023 ACC/AHA/ACCP/HRS pour le diagnostic et le traitement de la fibrillation auriculaire (ACC/AHA/ACCP/HRS Atrial Fibrillation Guideline) fournissent des lignes directrices aux cliniciens sur le traitement des patients atteints de fibrillation auriculaire (FA). La ligne directrice met l’accent sur une stratégie de contrôle du rythme similaire à celle recommandée dans la plus récente ligne directrice sur la fibrillation auriculaire de la Société européenne de cardiologie (ESC). Les recommandations soulignent également la nécessité de modifier le mode de vie et les facteurs de risque en plus du traitement médical. Dans ce résumé des lignes directrices, nous mettons en évidence les recommandations des lignes directrices qui changent la pratique afin d’accélérer leur adoption dans la pratique clinique.
La diffusion des lignes directrices de l’ACC est un effort à l’échelle de l’organisation supervisé par le comité de surveillance de l’ensemble de solutions, qui vise à garantir que le contenu des lignes directrices est intégré à toutes les politiques cliniques, à la formation, à l’enregistrement, à l’adhésion et aux efforts. de la promotion de l’ACC. Les outils cliniques présentés ici font partie d’une stratégie plus large de diffusion de l’ACC pour faciliter la mise en œuvre de changements clés dans la pratique.
Les 10 meilleurs messages pour la pratique Les 10 principaux messages suivants sont tirés des directives sur la fibrillation auriculaire ACC/AHA/ACCP/HRS. Les messages ont été sélectionnés comme thèmes clés de cette ligne directrice car ils représentent les changements les plus impactants de ces recommandations par rapport aux lignes directrices précédentes et comblent les lacunes connues dans la pratique clinique.
|
La ligne directrice mise à jour appelle à une concentration plus forte et plus normative sur les comportements de mode de vie sains pour prévenir ou réduire le fardeau de la FA, ainsi qu’à un contrôle global du rythme plus précoce et plus agressif, y compris des recommandations améliorées pour l’ablation par cathéter comme traitement de première intention. ligne pour prévenir la progression de la maladie. Des conseils mis à jour sont également détaillés sur la gestion des médicaments liés à la fréquence cardiaque et au rythme cardiaque, l’utilisation d’anticoagulants et le moment où suspendre ou arrêter temporairement ces thérapies.
De plus, la ligne directrice établit une nouvelle manière de classer la fibrillation auriculaire, en utilisant les stades , qui renforce la continuité de la maladie et met en évidence la nécessité d’utiliser une variété de stratégies à différents stades, notamment la prévention, la modification du mode de vie et les facteurs de risque, la détection et le traitement. Auparavant, la fibrillation auriculaire était principalement classée uniquement en fonction de la durée de l’arythmie, ce qui, bien qu’utile, avait tendance à mettre l’accent sur des interventions thérapeutiques spécifiques plutôt que sur une approche de prise en charge plus holistique et multidisciplinaire.
« C’est une maladie complexe. Il ne s’agit pas seulement d’un trouble isolé du rythme cardiaque, et nous savons maintenant que plus une personne souffre de fibrillation auriculaire depuis longtemps, plus il est difficile de revenir à un rythme sinusal normal », a déclaré José Joglar, MD, professeur d’électrophysiologie cardiaque à l’UT Southwestern. . Medical Center de Dallas et président du comité de rédaction. "La nouvelle ligne directrice renforce le besoin urgent de traiter la fibrillation auriculaire en tant que maladie cardiovasculaire complexe qui nécessite une prévention, une modification des facteurs de risque, ainsi qu’une optimisation des thérapies et un accès des patients aux soins et traitements continus à long terme." ".
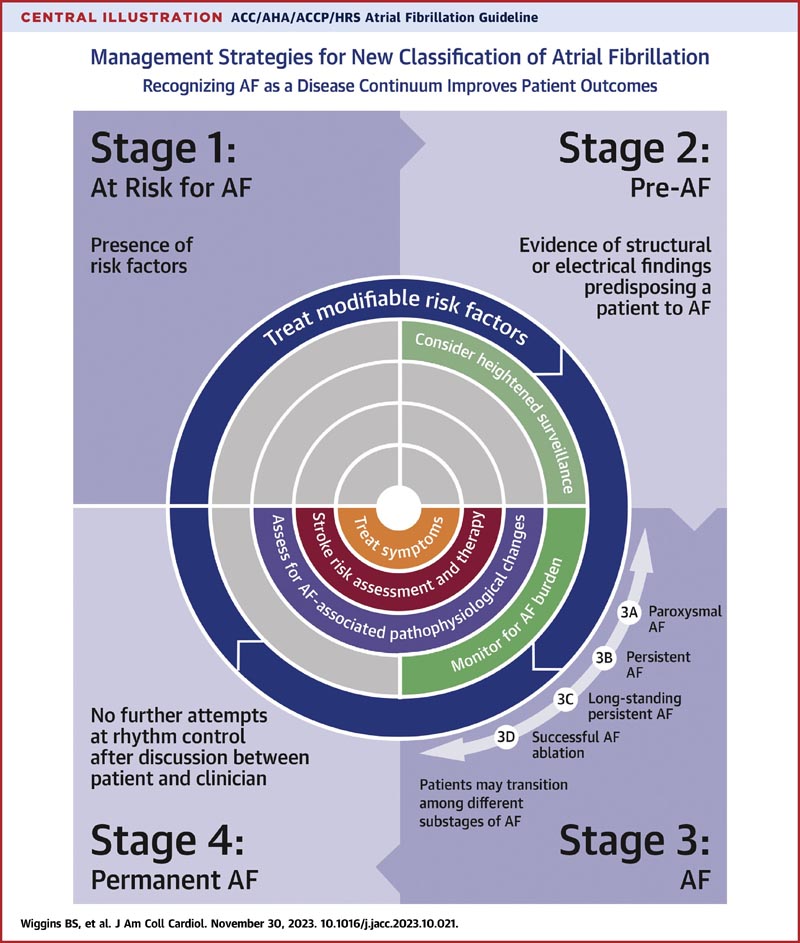
Figure : Stratégies de prise en charge pour la nouvelle classification de la fibrillation auriculaire. Un message important des dernières directives est le nouveau système de classification FA. Le système de classification précédent était basé sur la durée de l’arythmie et se concentrait principalement sur les interventions thérapeutiques. La nouvelle classification identifie la FA comme une maladie continue qui nécessite une variété de stratégies à différents stades, de la prévention à la modification du mode de vie et des facteurs de risque, en passant par la détection et le traitement. Ce nouveau système de classification est parallèle à l’idée de continuité de la maladie contenue dans d’autres lignes directrices3,4 dans le but de prévenir la progression de la FA .
L’accent est clairement mis sur la modification des facteurs de risque (par exemple, perte de poids et prévention de l’obésité, activité physique, arrêt du tabac, limitation de la consommation d’alcool et contrôle de la tension artérielle et d’autres comorbidités) pour aider à prévenir la fibrillation auriculaire ou améliorer toute récidive ou aggravation de la maladie. Les recommandations sont intentionnellement de nature prescriptive afin que les médecins puissent donner aux patients des objectifs spécifiques et leur fournir une feuille de route plus claire sur la manière dont ils peuvent prendre des mesures pour vivre en meilleure santé et changer le cours de leur maladie.
"De nombreux patients ne savent pas par où commencer lorsqu’on leur conseille de modifier leur mode de vie, c’est pourquoi nous sommes très précis dans nos recommandations", a déclaré Joglar. "Par exemple, au lieu de dire "vous devez faire de l’exercice", ce qui n’aide en grande partie pas les patients, nous recommandons de parler aux patients des types d’activité physique qui leur conviennent et du nombre de minutes pendant lesquels ils devraient être actifs chaque jour ou semaine." .
La bonne nouvelle pour beaucoup de gens, a-t-il ajouté, est que le café du matin est une bonne chose en matière de fibrillation auriculaire, selon les données les plus récentes, mais si les gens remarquent que la caféine les rend nauséeux, ils devraient l’éviter.
L’ablation par cathéter a reçu la recommandation de traitement de classe 1 la plus élevée pour les patients correctement sélectionnés, y compris ceux souffrant d’insuffisance cardiaque avec fraction d’éjection réduite. L’ablation par cathéter est une procédure mini-invasive qui désactive les parties du tissu cardiaque qui provoquent des rythmes cardiaques irréguliers.
"Dans le passé, l’ablation par cathéter était considérée comme une option de deuxième intention après l’échec des essais de médicaments, et nous conseillons désormais à certains patients atteints de fibrillation auriculaire de recourir à l’ablation par cathéter comme première option", a déclaré Joglar, ajoutant que l’ablation par cathéter était considérée comme une option de deuxième intention. les données ont montré qu’il est plus efficace que les médicaments pour prévenir la progression de la maladie dans certaines populations.
Il a néanmoins souligné la nécessité d’une approche sur plusieurs fronts pour obtenir de plus grands succès. Étant donné que la fibrillation auriculaire et l’insuffisance cardiaque se chevauchent souvent, une section spécifique est consacrée aux considérations clés pour ces patients, qui renforce le contrôle agressif du rythme pour aider à la récupération de la fonction cardiaque.
Bien que les lignes directrices continuent de soutenir l’utilisation du score CHA 2 DS 2 -VASc comme prédicteur de choix pour déterminer le risque d’accident vasculaire cérébral des patients, d’autres calculateurs de risque doivent être envisagés en cas d’incertitude ou lorsque d’autres facteurs de risque doivent être inclus. . Par exemple, les maladies rénales ne sont pas incluses dans CHA 2 DS 2 -VASc. Les patients, en particulier ceux à risque intermédiaire , peuvent bénéficier d’une évaluation avec plusieurs calculateurs de risque, car certains fonctionnent mieux que d’autres dans différentes populations de patients, ou d’autres facteurs doivent être pris en compte. Par exemple, les recommandations relatives aux anticoagulants devraient être basées sur un risque global d’événement thromboembolique annuel plutôt que sur un score spécifique.
"La nouvelle ligne directrice donne aux médecins la flexibilité d’utiliser d’autres outils prédictifs, et nous espérons que cela améliorera également la communication et la prise de décision partagée avec les patients", a déclaré Joglar, ajoutant qu’une attention accrue est portée à l’utilisation d’appareils prédictifs. fermeture de l’appendice auriculaire gauche pour accident vasculaire cérébral. la prévention. Ce dispositif est situé dans l’appendice auriculaire gauche du cœur, où se forment souvent des caillots sanguins, pour les empêcher d’atteindre la circulation sanguine.
Comme pour d’autres maladies chroniques, telles que l’hypertension artérielle ou le diabète de type 2, Joglar a déclaré : « Nous disposons désormais d’une meilleure compréhension et de davantage d’outils pour prévenir, traiter et également atténuer le risque de fibrillation auriculaire afin que nous puissions améliorer les résultats pour les patients. » "
Le comité de rédaction était composé de cardiologues, d’électrophysiologistes cardiaques, de chirurgiens, de pharmaciens et de représentants non professionnels des patients et des parties prenantes.















