Points clés Quels patients COVID-19 peuvent bénéficier d’une thromboprophylaxie prolongée après leur sortie de l’hôpital ? Résultats Dans cette étude de cohorte portant sur 2 832 patients hospitalisés atteints de COVID-19, les événements thromboemboliques veineux post-sortie sont survenus plus fréquemment chez ceux ayant des antécédents de thromboembolie veineuse, un taux maximal de fragment de plasmine D dimérisée (D-dimères) supérieur à 3 μg/ml et avant décharger un niveau de protéine C-réactive supérieur à 10 mg/dL. Les patients ayant reçu un traitement anticoagulant après leur sortie ont présenté moins d’événements. Signification Ces résultats suggèrent qu’un traitement anticoagulant après la sortie peut être envisagé pour les patients à haut risque atteints de COVID-19. |
Le COVID-19 induit une coagulopathie qui se manifeste par des taux élevés de fragment dimérisé de la plasmine D (D-dimère). En conséquence, les patients atteints de COVID-19 souffrent fréquemment à la fois de thromboembolie artérielle (TEA) et de thromboembolie veineuse (TEV). Bourguignon et al. ont rapporté qu’une embolie pulmonaire et une thrombose veineuse profonde sont survenues chez 20,6 % à 49,0 % des patients atteints de COVID-19 traités dans des unités de soins intensifs (USI).
Dans de nombreux établissements, les patients à haut risque atteints de COVID-19 reçoivent un anticoagulation (AC) à des doses supérieures à la dose prophylactique pour la prophylaxie primaire de la TEV pendant leur hospitalisation.
Le traitement AC chez les patients hospitalisés atteints de COVID-19 est associé à une mortalité réduite.
Il convient de noter que le risque de TSA et de TEV chez les patients atteints de la COVID-19 s’étend au-delà de leur hospitalisation.
Ces événements thrombotiques sont associés à une réadmission et à une mortalité 90 jours après la sortie de l’admission initiale. Pour atténuer le risque de TEV, un traitement à court terme par AC a été utilisé chez les patients atteints de COVID-19 après leur sortie de l’hôpital. Cependant, cette pratique est remise en question par la faible incidence de TEV chez les patients non sélectionnés atteints de la COVID-19.
Giannis et coll. ont rapporté que 1,55 % des patients atteints de COVID-19 ont présenté une TEV dans les 90 jours suivant leur sortie. La prescription universelle d’AC après la sortie chez les patients atteints de COVID-19 offre des avantages cliniques marginaux et peut être nocive chez les patients présentant un risque élevé de saignement. Compte tenu du manque de preuves claires, les cliniciens sont confrontés au dilemme de savoir quels patients hospitalisés atteints de COVID-19 pourraient bénéficier d’une AC après leur sortie.
Nous avons mené une étude de cohorte de patients atteints de COVID-19 sortis d’un hôpital pour évaluer le taux de thrombose après leur sortie chez les patients atteints de COVID-19, identifier les facteurs associés au risque de TEV après leur sortie et évaluer l’association de l’utilisation du courant alternatif. après la décharge. avec incidence de TEV.
Importance
Le COVID-19 est associé à une incidence élevée d’événements thrombotiques ; cependant, la nécessité d’une thromboprophylaxie prolongée après une hospitalisation reste incertaine.
But
Quantifier le taux de thromboembolie artérielle et veineuse après la sortie chez les patients atteints de COVID-19, identifier les facteurs associés au risque de thromboembolie veineuse après la sortie et évaluer l’association de l’utilisation d’anticoagulants après la sortie avec l’incidence de la thromboembolie veineuse.
Conception, environnement et participants
Il s’agit d’une étude de cohorte de patients adultes hospitalisés avec le COVID-19 confirmé par un test SARS-CoV-2 positif. Les patients éligibles ont été inscrits dans 5 hôpitaux du système de santé Henry Ford du 1er mars au 30 novembre 2020. L’analyse des données a été réalisée d’avril à juin 2021.
Des expositions
Traitement anticoagulant après la sortie.
Principaux résultats et mesures
L’apparition de nouveaux événements thromboemboliques artériels et veineux symptomatiques dans les 90 jours suivant la sortie de l’admission initiale pour infection au COVID-19 a été identifiée à l’aide des codes de la Classification statistique internationale des maladies et des problèmes de santé connexes, dixième révision.
Résultats
Dans cette étude de cohorte portant sur 2 832 patients adultes hospitalisés pour COVID-19, l’âge moyen (SD) était de 63,4 (16,7) ans (IQR, 53-75 ans) et 1 347 patients (47,6 %) étaient des hommes. Trente-six patients (1,3 %) ont présenté des épisodes thromboemboliques veineux après leur sortie (16 embolies pulmonaires, 18 thromboses veineuses profondes et 2 thromboses de la veine porte).
Quinze (0,5 %) événements thromboemboliques artériels post-sortie ont été observés (1 accident ischémique transitoire et 14 syndromes coronariens aigus).
Le risque de thromboembolie veineuse a diminué avec le temps (test de tendance de Mann-Kendall, p < 0,001), avec un délai médian (IQR) jusqu’à l’événement de 16 (7-43) jours.
Il n’y avait aucun changement dans le risque de thromboembolie artérielle au fil du temps (test de tendance de Mann-Kendall, P = 0,37), avec un délai médian (IQR) jusqu’à l’événement de 37 (10-63) jours.
Patients ayant des antécédents de thromboembolie veineuse (odds ratio [OR], 3,24 ; IC à 95 %, 1,34-7,86), taux maximal de fragment de plasmine D dimérisé (D-dimère) supérieur à 3 μg/ml (OR, 3,76 ; 95 % IC, 1,86-7,57) et un taux de protéine C-réactive avant la sortie supérieur à 10 mg/dL (OR, 3,02 ; IC à 95 %, 1, 45-6,29) étaient plus susceptibles de souffrir d’une thromboembolie veineuse après la sortie.
Les prescriptions d’anticoagulants thérapeutiques à la sortie étaient associées à une incidence plus faible de thromboembolie veineuse (OR, 0,18 ; IC 95 %, 0,04-0,75 ; p = 0,02).
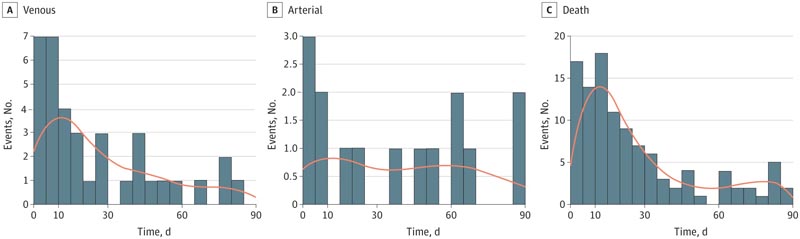
Nombre d’événements thromboemboliques veineux après la sortie, de thromboembolies artérielles et de décès sans événements
Discussion
Nous avons mené une étude de cohorte portant sur 2 832 patients adultes hospitalisés avec le COVID-19 pour répondre à la controverse sur l’utilisation du courant alternatif après leur sortie. Notre étude a réitéré la faible incidence de TEV symptomatique chez les patients COVID-19 après leur sortie, ce qui était comparable à d’autres études. À notre connaissance, cette étude est la première à ce jour à avoir capturé suffisamment d’événements de TEV après le congé pour pouvoir identifier les facteurs associés à un risque accru.
Nous avons démontré que les patients hospitalisés atteints de COVID-19 qui avaient des antécédents de TEV, un taux de CRP avant la sortie supérieur à 10 mg/ml ou un taux maximal de D-dimères pendant l’hospitalisation supérieur à 3 μg/ml étaient prédisposés à subir une nouvelle occurrence. de TEV après la sortie.
Les patients présentant ces caractéristiques étaient considérés comme une population à haut risque.
L’AC thérapeutique post-sortie était associée à un risque réduit de TEV chez tous les patients COVID-19 nécessitant une hospitalisation. Étant donné que les patients à haut risque atteints de COVID-19 présentaient une incidence plus élevée de TEV après leur sortie par rapport aux autres sous-populations, l’AC thérapeutique après leur sortie pourrait leur être plus bénéfique. Nos résultats pourraient contribuer à éclairer la future politique de l’AC après la sortie de l’hôpital pour les patients hospitalisés atteints du COVID-19.
Conclusions et pertinence Bien que la thromboprophylaxie prolongée chez des patients non sélectionnés atteints de COVID-19 ne soit pas étayée, ces résultats suggèrent qu’une anticoagulation après la sortie peut être envisagée chez les patients à haut risque qui ont des antécédents de thromboembolie veineuse, un taux maximal de D-dimères supérieur à 3 μg/ml et un taux de protéine C-réactive avant la sortie supérieur à 10 mg/dL, si votre risque de saignement est faible. |