1. L’esposizione al sole gioca un ruolo importante nella patogenesi del melanoma
Oltre il 90% dei melanomi nei 3 sottotipi genetici più comuni (BRAF, RAS, NF1) hanno una sostanziale firma ultravioletta.1 Clinicamente, i melanomi compaiono più frequentemente in siti di esposizione solare cronica (viso, collo) o intermittente (cioè, tronco , gambe) come diffusione superficiale (Figura 1), melanoma nodulare o lentigo maligna.
Figura 1:
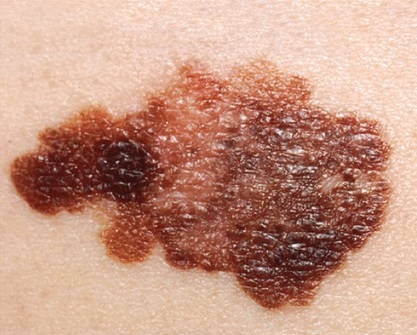
Criteri ABCDE (forma asimmetrica, bordo irregolare, variazione di colore, diametro > 6 mm [circa la dimensione di una gomma da matita] ed evoluzione [annotata nell’anamnesi e in confronto con la dimensione precedente]) di un tipico melanoma superficiale che si presenta caratterizzato come piatto con zone piane e in rilievo. Immagine ottenuta dal National Cancer Institute.
2. I melanomi si verificano anche in siti con esposizione solare minima
Il sequenziamento del genoma dei melanomi acrali (sul palmo delle mani e sulle piante dei piedi) e delle mucose ha dimostrato che, sebbene l’esposizione al sole possa svolgere un ruolo, non è il principale fattore mutazionale.2 Questi melanomi possono condividere una patogenesi simile a quella di altri melanomi non -neoplasie cutanee.
3. La via della proteina chinasi attivata dal mitogeno è coinvolta in quasi tutti i melanomi
Questo percorso stimola la crescita e la sopravvivenza delle cellule. Le mutazioni BRAF, RAS e NF1 fanno parte di questo percorso e rappresentano rispettivamente il 50%, 25% e 15% di tutti i melanomi.1 Studi sull’intero genoma hanno contribuito a identificare importanti marcatori immunoistochimici per la diagnosi (ad esempio, morte cellulare non programmata 1 [anti-PD-1], proteina 4 associata alle cellule T [anti-CTLA4] 3, nonché immunoterapie adiuvanti e terapie mirate (ad esempio inibitori di BRAF o MEK) per migliorare la sopravvivenza dei pazienti con melanoma avanzato.4
4. Di tutti i melanomi, il 10% è amelanotico o ipopigmentato e può essere difficile da diagnosticare 5
Sono più comuni nei pazienti con pelle Fitzpatrick di tipo I e danni cronici del sole (cheratosi attiniche) e si localizzano in siti esposti al sole (ad esempio viso, collo, braccia, mani).5 La diagnosi differenziale dell’evoluzione della rosso o rosa. Macule, placche o noduli dovrebbero includere il melanoma amelanotico, specialmente nei pazienti e nelle sedi sopra menzionati. KIT, un inibitore della tirosina chinasi, è spesso mutato nel melanoma amelanotico.
5. Qualsiasi lesione sospetta per melanoma deve essere indirizzata alla dermatologia.
Una lesione pigmentata con uno qualsiasi dei criteri ABCDE (Figura 1) dovrebbe far sorgere il sospetto di melanoma. Il trattamento definitivo è un’ampia escissione locale con margini adeguati. Nelle aree esteticamente sensibili (ad esempio il viso), può essere preferibile la chirurgia di Moh, in cui sottili strati del tumore vengono rimossi in sequenza fino a quando rimane solo tessuto privo di cancro.
Riferimenti bibliografici
- Rete dell’Atlante del genoma del cancro. Classificazione genomica del melanoma cutaneo. Cella 2015;161:1681–96.
- Hayward NK, Wilmott JS, Waddell N, et al. Paesaggi dell’intero genoma dei principali sottotipi di melanoma. Natura 2017; 545: 175–80.
- Massi D, Simi L, Sensi E, et al. L’immunoistochimica è altamente sensibile e specifica per il rilevamento della mutazione NRASQ61R nel melanoma. Mod Pathol 2015; 28: 487–97.
- Lungo GV, Hauschild A, Santinami M, et al. Dabrafenib adiuvante più trametinib nel melanoma BRAF-mutato in stadio III. N Engl J Med 2017;377:1813–23.
- Wee E, Wolfe R, Mclean C, et al. Melanoma clinicamente amelanotico o ipomelanotico: distribuzione anatomica, fattori di rischio e sopravvivenza. J Am Acad Dermatol 2018;79:645–51.e4.
















