In The Lancet Respiratory Medicine geben Kollengode Ramanathan und Kollegen hervorragende Empfehlungen für den Einsatz der extrakorporalen Membranoxygenierung (ECMO) bei Patienten mit Atemversagen aufgrund eines akuten Atemnotsyndroms (ARDS) als Folge der Coronavirus-Krankheit 2019 (COVID-19). ).
Die Autoren beschreiben pragmatische Ansätze zur Bewältigung der Herausforderungen bei der Verabreichung von ECMO an Patienten mit COVID-19, einschließlich der Schulung von Gesundheitspersonal, der Fehlerbehebung bei Geräten und Einrichtungen, der Implementierung von Systemen zur Infektionskontrolle und zum persönlichen Schutz. , allgemeine Unterstützung des Gesundheitspersonals und Milderung ethischer Probleme.
Sie gehen auch einige der erwarteten Herausforderungen im Zusammenhang mit lokalen und regionalen Anstiegen der COVID-19-ARDS-Fälle an; Obwohl die Zahl der Krankenhäuser, die ECMO anbieten können, zugenommen hat, könnte die potenzielle Nachfrage die verfügbaren Ressourcen übersteigen. Darüber hinaus bieten einige Gesundheitssysteme fortschrittliche Therapien wie ECMO an, es fehlt jedoch ein koordiniertes lokales, regionales oder nationales Überweisungsprotokoll.
Angesichts der praktischen Einschränkungen bei der erheblichen Erhöhung der weltweiten Verfügbarkeit von ECMO-Diensten in den kommenden Monaten ist es wichtig, die anderen evidenzbasierten Behandlungsoptionen hervorzuheben, die für Patienten mit schwerem COVID-19 ARDS bereitgestellt werden können (Abbildung).
Vor der endotrachealen Intubation ist es wichtig, einen Versuch mit nasalem High-Flow-Sauerstoff bei Patienten mit mittelschwerer Hypoxämie in Betracht zu ziehen.
Durch dieses Verfahren könnte die Notwendigkeit einer Intubation und mechanischen Beatmung vermieden werden, da es hohe Konzentrationen an befeuchtetem Sauerstoff und einen niedrigen positiven endexspiratorischen Druck liefert und möglicherweise die Entfernung von Kohlendioxid erleichtert.
Die WHO-Richtlinien befürworten die Verwendung von nasalem High-Flow-Sauerstoff bei einigen Patienten, fordern jedoch eine engmaschige Überwachung, um eine klinische Verschlechterung zu erkennen, die zu einer Notfallintubation führen könnte, da solche Verfahren das Infektionsrisiko für Patienten erhöhen könnten. Angestellte im Gesundheitssektor.
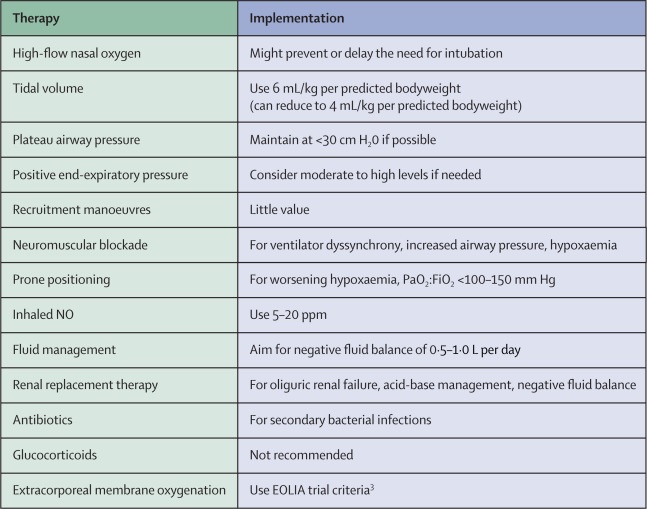 Therapieoptionen für das schwere akute Atemnotsyndrom im Zusammenhang mit der Coronavirus-Erkrankung 2019 (Original in Englisch)
Therapieoptionen für das schwere akute Atemnotsyndrom im Zusammenhang mit der Coronavirus-Erkrankung 2019 (Original in Englisch)
Bei Patienten mit COVID-19, die eine endotracheale Intubation benötigen, sollte ein niedriges Atemzugvolumen (6 ml/kg pro vorhergesagtes Körpergewicht) mit einem Plateau-Atemwegsdruck von weniger als 30 cm H2O verwendet und die Atemfrequenz nach Bedarf auf 35 Atemzüge pro Minute erhöht werden. ist die tragende Säule der lungenprotektiven Beatmung.
Wenn die Hypoxämie zu einem PaO2:FiO2-Verhältnis von weniger als 100–150 mm Hg fortschreitet, stehen mehrere Therapieoptionen zur Verfügung. Der positive endexspiratorische Druck kann alle 15–30 Minuten um 2–3 cm H2O erhöht werden, um die Sauerstoffsättigung auf 88–90 % zu verbessern, mit dem Ziel, einen Plateau-Atemwegsdruck von weniger als 30 cm H2O aufrechtzuerhalten. Niedrigere Antriebsdrücke (Plateau-Atemwegsdruck minus positiver endexspiratorischer Druck) können ebenfalls verwendet werden, mit einem Ziel von 13–15 cm H2O.
Wenn der Patient nicht auf die Anpassung des positiven endexspiratorischen Druckniveaus reagiert, können zusätzliche Strategien ihn stabilisieren. Rekrutierungsmanöver sind wahrscheinlich von geringem Wert, aber in Anwesenheit eines Arztes können zur Überwachung der Hämodynamik 20–30 Sekunden lang mäßige Drücke von etwa 30 cm H2O angelegt werden.
Wenn keine Verbesserung der Sauerstoffversorgung oder des Antriebsdrucks eintritt oder der Patient eine Hypotonie oder ein Barotrauma entwickelt, sollten die Rekrutierungsmanöver abgebrochen werden.
Bei erheblicher Dyssynchronität mit der Überdruckbeatmung, begleitet von erhöhtem Plateau-Atemwegsdruck und refraktärer Hypoxämie, sollte eine tiefe Sedierung gefolgt von der sofortigen Einleitung einer neuromuskulären Blockade mit Cisatracurium angewendet werden. Darüber hinaus sollte, sofern keine konkrete Kontraindikation besteht, eine Bauchlagerung eingeleitet werden, die in Verbindung mit den bereits beschriebenen Eingriffen eingeleitet werden kann.
Für anhaltende refraktäre Hypoxämie auch bei Bauchlagerung, neuromuskulärer Blockade und Bemühungen zur Optimierung der positiven endexspiratorischen Drucktherapie gibt es zusätzliche Optionen.
Das Einatmen von 5–20 ppm NO könnte die Sauerstoffversorgung verbessern. Das Einführen eines Ösophagusballons zur Messung des transpulmonalen Drucks zur Festlegung eines optimalen endexspiratorischen Drucks kann bei Patienten mit mittelschwerer bis schwerer Adipositas in Betracht gezogen werden, obwohl eine Studie aus dem Jahr 2019 bei Patienten mit ARDS bei den meisten Patienten keinen Nutzen dieses Verfahrens zeigte. Patienten.
Es ist wichtig, das Flüssigkeitsmanagement als Maßnahme zur Reduzierung von Lungenödemen in Betracht zu ziehen. Liegt kein Schock vor, wird eine konservative Flüssigkeitstherapie empfohlen, um eine negative Flüssigkeitsbilanz von 0,5 bis 1,0 l pro Tag zu erreichen.
Bei Vorliegen eines Schocks kann mit einer Nierenersatztherapie ein Flüssigkeitsausgleich erreicht werden , insbesondere wenn eine akute Nierenschädigung und Oligurie damit einhergehen.
Antibiotika sollten in Betracht gezogen werden, da bei Patienten mit COVID-19 über sekundäre bakterielle Infektionen berichtet wurde.
Glukokortikoide sollten vermieden werden, da es Hinweise darauf gibt, dass sie bei viraler Pneumonie und Influenza ARDS schädlich sein können.
Eine Notfalltherapie mit hohen Dosen Vitamin C kann ebenfalls in Betracht gezogen werden.
Schließlich sollte ECMO anhand der Einschluss- und Ausschlusskriterien der EOLIA-Studie in Betracht gezogen werden.
Da die Behandlung des schweren COVID-19-ARDS eine ständige Herausforderung darstellt, ist es wichtig, von behandelten Patienten zu lernen, um die Epidemiologie der Krankheit, biologische Mechanismen und die Auswirkungen neuer pharmakologischer Interventionen zu verstehen.
Derzeit arbeiten einige Forschungsgruppen daran, wichtige Informationen zu koordinieren und zu verbreiten, darunter auch Informationen zu Patienten, die wegen COVID-19 mit ECMO behandelt wurden, obwohl eine genaue Schätzung der Anzahl dieser Patienten derzeit nicht verfügbar ist. Die Extracorporeal Life Support Organization ist ein internationales gemeinnütziges Konsortium, das die Führung eines Patientenregisters plant, um ein besseres Verständnis darüber zu ermöglichen, wie ECMO bei COVID-19-Patienten eingesetzt wird.
MAM meldet Zuschüsse von den National Institutes of Health: National Heart, Lung, and Blood Institute, US Food and Drug Administration, US Department of Defense, Bayer Pharmaceuticals, Genentech-Roche und persönliche Honorare von Gen1e Life Sciences, außerhalb der von JMA eingereichten Arbeiten war außerhalb der eingereichten Arbeiten Mitglied des Ausschusses für elektronische Krankenakten der Society of Critical Care Medicine. JEG erklärt, dass es keine konkurrierenden Interessen gibt.