Wichtige Punkte Fragen Was sind die Risiken neuropsychiatrischer Erkrankungen bei Erwachsenen, die einen Krankenhausaufenthalt mit COVID-19 überleben, und wie sind diese im Vergleich zu schweren Atemwegsinfektionen ohne COVID-19? Ergebnisse In dieser Kohortenstudie mit Daten von mehr als 8 Millionen Erwachsenen in England während der COVID-19-Pandemie stieg das Risiko neuer Diagnosen von Angststörung, Demenz, psychotischer Störung und bipolarer Störung bei Erwachsenen, die den Krankenhausaufenthalt wegen COVID-19 überlebten, deutlich an andere schwere akute Atemwegsinfektionen im Vergleich zur Allgemeinbevölkerung. Die Risiken einer neuropsychiatrischen Erkrankung oder der Einnahme entsprechender Medikamente waren bei schweren Atemwegsinfektionen, die mit COVID-19 und nicht mit COVID-19 in Zusammenhang stehen, ähnlich. Bedeutung Die Ergebnisse dieser Studie legen nahe, dass die Schwere der Erkrankung und nicht der Erreger ein relevanter Faktor im Zusammenhang mit neuropsychiatrischen Folgen nach schweren Atemwegsinfektionen ist. |
Einführung
Die COVID-19-Pandemie hat weltweit mehr als 5 Millionen Todesfälle verursacht und tiefgreifende soziale und wirtschaftliche Störungen verursacht. Es besteht weiterhin Interesse an verschiedenen Erkrankungen und dem Risiko schwerwiegender Folgen aufgrund einer SARS-CoV-2-Infektion sowie ein zunehmendes Interesse an deren langfristigen Auswirkungen. Obwohl das postakute COVID-19-Syndrom nicht gut verstanden ist, gibt es klinisch relevante Folgen nach der Infektion, die mit mehreren Organsystemen verbunden sind.
Daten aus der Zeit vor der Pandemie deuten darauf hin, dass Menschen mit schweren akuten Atemwegsinfektionen (SARI) im Vergleich zur Allgemeinbevölkerung einem erhöhten Risiko für nachfolgende neuropsychiatrische Erkrankungen und kognitive Beeinträchtigungen ausgesetzt sind.
Darüber hinaus waren frühere Ausbrüche des SARS-Virus mit erheblichen neuropsychologischen Folgen verbunden. Jüngste Erkenntnisse aus den USA deuten darauf hin, dass das Risiko solcher Folgeerscheinungen nach einer COVID-19-Erkrankung jeglichen Schweregrades deutlich höher sein könnte als nach einer Grippe oder akuten Atemwegsinfektionen jeglicher Art während der COVID-19-Pandemie. 19.
Solche Vergleiche mit Influenza haben jedoch nur eine begrenzte Nachverfolgung, berücksichtigen den Einsatz von Medikamenten nicht und können aufgrund der unterschiedlichen Schwere der Erkrankung und der atypischen Influenza-Dynamik problematisch sein.
Ein besseres Verständnis der neuropsychiatrischen Folgen schwerer COVID-19- und Nicht-COVID-19-SARI ist sowohl für die klinische Praxis und Planung einer Pandemie als auch nach einer Pandemie relevant. Unter Verwendung elektronischer Patientenakten für eine bevölkerungsrepräsentative Kohorte von über 8 Millionen Menschen in England zielt diese Studie darauf ab, neuropsychiatrische Folgen nach der Entlassung aus einem COVID-19-Krankenhausaufenthalt zu quantifizieren und die Ergebnisse mit denen von Patienten zu vergleichen, die den Krankenhausaufenthalt aus Gründen überlebt haben, die nichts mit COVID-19 zu tun haben.
Bedeutung
Menschen, die eine schwere COVID-19-Erkrankung überleben, haben möglicherweise ein erhöhtes Risiko für neuropsychiatrische Folgen. Eine fundierte Bewertung dieser Risiken kann dazu beitragen, das klinische Verständnis des Post-COVID-Syndroms zu verbessern, die klinische Versorgung während der laufenden Pandemie zu unterstützen und die Planung nach der Pandemie zu unterstützen.
Ziel
Quantifizierung der Risiken neu auftretender neuropsychiatrischer Erkrankungen und neuer Verschreibungen neuropsychiatrischer Medikamente nach der Entlassung aus einem Krankenhausaufenthalt im Zusammenhang mit COVID-19 und Vergleich mit den Risiken nach der Entlassung aus dem Krankenhausaufenthalt aufgrund anderer schwerer akuter Atemwegsinfektionen (SARI) während der Pandemie. von COVID-19.
Design, Umgebung und Teilnehmer
In dieser Kohortenstudie wurden Erwachsene (≥ 18 Jahre) aus QResearch-Datenbanken zur Grundversorgung und verknüpften elektronischen Gesundheitsakten identifiziert, darunter nationale SARS-CoV-2-Tests, Episodenstatistiken zu Krankenhauseinweisungen, Daten zu Intensiveinweisungen und Sterblichkeitsaufzeichnungen in England , vom 24. Januar 2020 bis 7. Juli 2021.
Ausstellungen
COVID-19- oder SARI-bedingte Krankenhauseinweisung (einschließlich Aufnahme auf die Intensivstation).
Wichtigste Ergebnisse und Maßnahmen
Erstdiagnosen neuropsychiatrischer Erkrankungen (Angstzustände, Demenz, Psychosen, Depressionen, bipolare Störungen) oder Erstverschreibung relevanter Medikamente (Antidepressiva, Hypnotika/Anxiolytika, Antipsychotika) während der 12-monatigen Nachbeobachtungszeit nach der Entlassung aus dem Krankenhaus.
Maximal angepasste Hazard Ratios (HRs) mit 95 %-KIs wurden mithilfe flexibler parametrischer Überlebensmodelle berechnet.
Ergebnisse
In dieser Kohortenstudie mit Daten von 8,38 Millionen Erwachsenen (4,18 Millionen Frauen, 4,20 Millionen Männer; mittleres [SD] Alter 49,18 [18,45] Jahre); 16.679 (0,02 %) überlebten eine Krankenhauseinweisung wegen SARI und 32.525 (0,03 %) überlebten eine Krankenhauseinweisung wegen COVID-19.
Im Vergleich zur übrigen Bevölkerung bestand bei Überlebenden von SARI- und COVID-19-Krankenhausaufenthalten ein erhöhtes Risiko für nachfolgende neuropsychiatrische Diagnosen.
Beispielsweise betrug die HR für Angstzustände bei Überlebenden schwerer akuter Atemwegsinfektionen (SARI) 1,86 (95 %-KI: 1,56–2,21) und bei Überlebenden einer COVID-19-Infektion 2,36 (95 %-KI: 2,03–2,74). Die HR für Demenz lag bei SARI-Überlebenden bei 2,55 (95 %-KI: 2,17–3,00) und bei Überlebenden einer COVID-19-Infektion bei 2,63 (95 %-KI: 2,21–3,14).
Ähnliche Ergebnisse wurden für alle analysierten Medikamente beobachtet; Beispielsweise betrug die HR für die erste Verschreibung von Antidepressiva bei SARI-Überlebenden 2,55 (95 %-KI: 2,24–2,90) und für Überlebende einer COVID-19-Infektion 3,24 (95 %-KI: 2,24–2,90). 95 %, 2,91–3,61).
Beim direkten Vergleich der COVID-19-Gruppe mit der SARI-Gruppe wurden keine signifikanten Unterschiede beobachtet, mit Ausnahme eines geringeren Risikos der Verschreibung von Antipsychotika in der ersteren (HR 0,80; 95 %-KI 0,69–0,92).
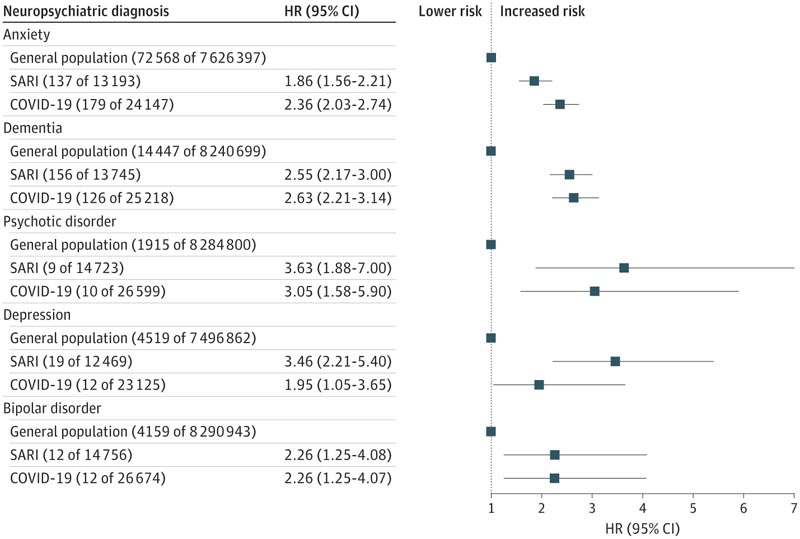
Die Zahlen in Klammern nach der Gesamtbevölkerung, SARI und COVID-19 beziehen sich auf die Anzahl der Ereignisse und den Nenner. Der Einschluss wurde durch Analyse bestimmt und daher kann die Anzahl der Nenner variieren. HR gibt das Hazard-Verhältnis an; SARI, schwere akute Atemwegsinfektionen.
Schlussfolgerungen und Relevanz In dieser Kohortenstudie wurde festgestellt, dass schwere akute Atemwegsinfektionen (SARI) mit einer signifikanten postakuten neuropsychiatrischen Morbidität verbunden sind, bei der sich COVID-19 nicht deutlich unterscheidet. Diese Ergebnisse können dazu beitragen, unser Verständnis des Phänotyps nach einer schweren COVID-19-Erkrankung zu verfeinern und können Informationen zur Unterstützung nach der Entlassung von Patienten liefern, die unabhängig vom verursachenden Erreger eine Intensivpflege oder Krankenhausversorgung wegen schwerer akuter Atemwegsinfektionen (SARI) benötigen . |
Diskussion
In dieser Studie haben wir mithilfe einer Kohorte auf Bevölkerungsebene, die verknüpfte elektronische primäre und sekundäre Gesundheitsdatensätze für mehr als 8 Millionen Erwachsene umfasst, geschätzt, dass die neuropsychiatrischen Auswirkungen einer schweren COVID-19-Infektion denen anderer SARIs ähneln. Menschen, die eine schwere COVID-19-Infektion und andere SARIs überstanden hatten, hatten im ersten Jahr nach der Entlassung im Vergleich zur Bevölkerung ein deutlich höheres Risiko , eine neuropsychiatrische Erkrankung zu diagnostizieren und Antidepressiva, Hypnotika/Anxiolytika oder Antipsychotika zu erhalten. Im Algemeinen.
Zusätzlich zu einem verringerten Risiko, antipsychotische Medikamente verschrieben zu bekommen, waren die Unterschiede zwischen den Risiken eines Krankenhausaufenthalts nach COVID-19 und eines Krankenhausaufenthalts nach SARI nicht signifikant. Obwohl die relativen Risiken dieser Folgen bei Überlebenden von COVID-19- und SARI-Krankenhausaufenthalten deutlich höher sind als für den Rest der Bevölkerung, sind die absoluten Risiken einiger offiziell diagnostizierter neuropsychiatrischer Folgeerscheinungen gering.
Postakute Folgen im Zusammenhang mit schweren Atemwegsinfektionen umfassen physische, kognitive und psychologische Bereiche; könnten durch physiologische Störungen, Dekonditionierung und andere Stressfaktoren beeinflusst werden und werden unter allgemeinen diagnostischen Entitäten wie dem Post-Intensiv-Syndrom, dem Post-Hospitalisierungs-Syndrom und in einigen Fällen dem Post-Virus-Syndrom erkannt .
Obwohl das Post-COVID-19-Syndrom im aktuellen Kontext der Unsicherheit in Bezug auf COVID-19-Überlebende von berechtigtem aktuellem Interesse ist, deuten unsere Ergebnisse darauf hin, dass aus der Perspektive formal diagnostizierter oder behandelter neuropsychiatrischer Komplikationen schwere COVID-19-Erkrankungen keine Morbiditätsraten vorhersagen unterscheidet sich deutlich von anderen Formen von SARI.
















