Höhepunkte • Der Zusammenhang zwischen der Nichteinnahme von Statinen zu einem frühen Zeitpunkt und den Ergebnissen nach einem Myokardinfarkt wurde untersucht. • 10.051 Patientenpaare mit übereinstimmender Neigung mit einer mittleren Nachbeobachtungszeit von 5,9 Jahren. • Höhere Gesamtmortalität ohne frühe Statine mit einem NNH von 9,5 • Mehr schwerwiegende unerwünschte kardiovaskuläre Ereignisse ohne Statine . • Die Ergebnisse unterstreichen die Bedeutung der rechtzeitigen Anwendung von Statinen nach einem Myokardinfarkt. |
Einführung
Randomisierte Studien haben gezeigt, dass eine frühzeitige Behandlung mit 3-Hydroxy-3-methyl-glutaryl-Coenzym-A-Reduktase-Inhibitoren (Statinen) nach einem Myokardinfarkt (MI) das Risiko kardiovaskulärer Ereignisse und des Todes wirksam reduziert. Klinische Praxisrichtlinien geben Statinen eine Empfehlung der Klasse IA nach Herzinfarkt und empfehlen ihre Verwendung bei allen Patienten , unabhängig vom LDL-Spiegel (Low Density Lipoprotein). Einige Patienten verzichten jedoch auf den Einsatz von Statinen zur Sekundärprävention, was vor allem auf den Verdacht unerwünschter Ereignisse zurückzuführen ist.
Die Schlüsselrolle bei der Einleitung und Förderung einer sekundären präventiven Behandlung mit Statinen kommt den Ärzten zu, die den Patienten während der Aufnahme wegen eines akuten Myokardinfarkts behandeln. Allerdings ist das Ausmaß des Schadens, der durch den Verzicht auf die Verwendung von Statinen nach einem Myokardinfarkt im modernen Zeitalter der Reperfusion entsteht, nicht hinreichend bekannt.
Placebokontrollierte Studien mit Statinen sind in der modernen Zeit aus offensichtlichen Gründen nicht möglich und Belege liegen nur aus Beobachtungsdaten vor. Darüber hinaus gibt es nur begrenzte Langzeitbeobachtungsdaten zu den Auswirkungen des Verzichts auf die Verwendung von Statinen unmittelbar nach einem Herzinfarkt. Unser Ziel war es, in einer bevölkerungsbasierten Längsschnittuntersuchung den realen Zusammenhang mit der Nichteinnahme von Statinen kurz nach einem Myokardinfarkt zu untersuchen.
Hintergrund und Ziele
Die Statintherapie ist der Grundstein der Sekundärprävention nach Myokardinfarkt (MI). Viele Patienten verwenden jedoch keine Statine . Wir untersuchten den Zusammenhang zwischen der Nichtverwendung von Statinen früh nach einem Myokardinfarkt und unerwünschten Folgen.
Methoden
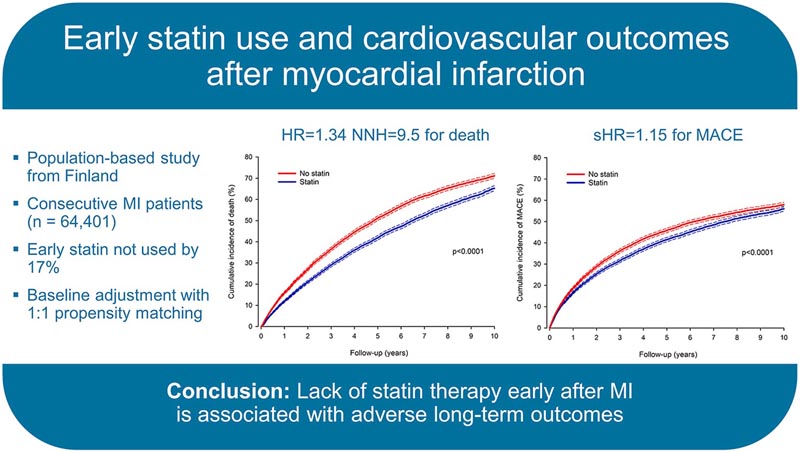
In 20 finnischen Krankenhäusern aufgenommene Patienten mit aufeinanderfolgendem Myokardinfarkt wurden retrospektiv untersucht (n = 64.401; Durchschnittsalter 71).
17,1 % verwendeten innerhalb von 90 Tagen nach der Entlassung aus einem Herzinfarkt keine Statine (Exposition).
Unterschiede in den Ausgangsmerkmalen, Komorbiditäten, Revaskularisierung und anderen evidenzbasierten Medikamenten wurden durch den Neigungsscore ausgeglichen, was zu 10.051 Patientenpaaren mit und ohne Statin führte . Die mittlere Nachbeobachtungszeit betrug 5,9 Jahre .
Ergebnisse
Patienten, die unmittelbar nach dem Myokardinfarkt keine Statine einnahmen, hatten eine höhere Gesamtmortalität nach 1 Jahr (15,8 % vs. 11,9 %; HR 1,38; KI 1,30–1,46; p < 0,0001) und nach 10 Jahren (71,1 % vs. 65,2 %). ; HR 1,34; CI 1,30–1,39; p < 0,0001) in der passenden Kohorte.
Der Number Needed to Harm für den Verzicht auf Statine lag nach einem Jahr bei 24,1 und nach zehn Jahren bei 9,5.
Die kumulative Inzidenz schwerwiegender unerwünschter kardiovaskulärer Ereignisse war nach 1 und 10 Jahren bei entsprechenden Patienten, die keine Statine verwendeten, höher (HRS 1,15; p < 0,0001 für beide).
Ohne frühe Statine traten kardiovaskulärer Tod, neuer Myokardinfarkt und ischämischer Schlaganfall häufiger auf.
Ein Mangel an Statinen war in Subgruppenanalysen unabhängig von Geschlecht, Alter, Vorhofflimmern, Demenz, Diabetes, Herzinsuffizienz, Revaskularisation oder der Verwendung anderer evidenzbasierter sekundärpräventiver Medikamente mit Ergebnissen verbunden.
Schlussfolgerungen
|
Diskussion
Diese beobachtende, longitudinale, bevölkerungsbasierte Studie untersuchte den Zusammenhang zwischen dem Verzicht auf die Einnahme von Statinen früh nach einem Myokardinfarkt und den Ergebnissen. Der Verzicht auf die Einnahme von Statinen früh nach einem Myokardinfarkt war unabhängig davon mit einer höheren Gesamtmortalitätsrate und MACE verbunden. Der NNH für den Verzicht auf die frühe Statinanwendung betrug 24,1 nach 1 Jahr und 9,5 nach 10 Jahren für die Mortalität nach AMI. Das Sterberisiko war bei Patienten höher, die keine frühen Statine einnahmen, unabhängig von Geschlecht, Alter, schwerwiegenden Komorbiditäten, Revaskularisierung oder anderen evidenzbasierten sekundären präventiven Medikamenten.
Die Senkung des LDL-Cholesterins durch eine wirksame lipidsenkende Behandlung verringert das kardiovaskuläre Risiko und die Mortalität. Obwohl andere hochintensive lipidsenkende Therapien wie PCSK9-Inhibitoren auf dem Vormarsch sind, sind Statine derzeit die Medikamente der ersten Wahl für lipidsenkende Therapien in der Sekundärprävention. Statine wirken durch Hemmung der 3-Hydroxy-3-methylglutaryl-Coenzym-A-Reduktase, einem frühen geschwindigkeitsbestimmenden Schritt in der Cholesterinbiosynthese.
Darüber hinaus können Statine auch zusätzliche positive Auswirkungen auf die Plaque-Zusammensetzung und pleiotrope Effekte auf das Endothel, das Immunsystem, das Myokard, die Blutplättchen und die glatte Gefäßmuskulatur haben, die nicht durch eine Cholesterinsenkung erklärt werden können. Groß angelegte randomisierte Studien und Beobachtungsstudien haben die Wirkung von Statinen bei der Verringerung des Risikos schwerwiegender kardiovaskulärer Ereignisse gezeigt. Die Vorteile zeigen sich am deutlichsten in der Sekundärprävention nach ischämischen Ereignissen.
Allerdings sind placebokontrollierte Statinstudien nicht vollständig repräsentativ für die aktuelle MI-Population, und neuere Behandlungsmodalitäten und Beobachtungsstudien haben sich auf Unterschiede zwischen Statinkonsumenten konzentriert. Die Revaskularisierung durch perkutane Koronarinterventionen und der Einsatz von dualen Thrombozytenaggregationshemmern hat dramatisch zugenommen, während die Prävalenz von Rauchen, Bluthochdruck und hohem Cholesterinspiegel seit den ersten Statinversuchen zurückgegangen ist.
Insbesondere stellten wir fest, dass der Beginn der Statinanwendung innerhalb der ersten 90 Tage nach der Entlassung mit einer geringeren Gesamtmortalität und MACE bei der Nachbeobachtung nach einem Jahr verbunden war. Dieser Befund steht im Einklang mit früheren Studien, die die Vorteile einer rechtzeitigen Lipidreduktion nach einem Myokardinfarkt zeigten. Langzeit-Follow-up-Studien mit Nicht-Statin-Anwendern sind jedoch begrenzt. Unsere Langzeitergebnisse zu frühen Statinen stützen frühere randomisierte Studien und unterstreichen die Bedeutung einer rechtzeitigen Statintherapie in der Sekundärprävention nach Myokardinfarkt.
Unsere Studie entstand aus der klinisch einfachen Frage, welche Auswirkungen der Verzicht auf die frühe Einnahme von Statinen nach einem Myokardinfarkt auf die langfristigen Ergebnisse hat . Daher wurde die Definition der Verwendung von Statinen auf die ersten drei Monate nach einem Myokardinfarkt beschränkt. Dies ist der maximale Zeitraum, in dem Apotheken in Finnland verschreibungspflichtige Medikamente wie Statine erstatten. In der klinischen Realität wird mit der Einnahme von Statinen bereits bei der Aufnahme wegen eines Herzinfarkts begonnen. Das Konzept der stationären Einleitung einer lipidsenkenden Therapie mit höherer Intensität (PCSK9-Inhibitor) nach Herzinfarkt wird in der laufenden EVOLVE-MI-Studie untersucht.
Die Vorteile von Statinen überwiegen bei weitem alle Sicherheitsbedenken in der Sekundärprävention. Vermutete Nebenwirkungen sind die Hauptursache für den Abbruch der Statinanwendung und wahrscheinlich ein wesentlicher Faktor dafür, dass Patienten zögern, überhaupt mit der Behandlung zu beginnen. Interessanterweise ergaben frühere Untersuchungen, dass 20 % der Statinkonsumenten die Therapie wegen vermuteter Nebenwirkungen abbrachen; Allerdings begannen 35 % die Behandlung wieder und mehr als 90 % tolerierten einen Neustart der Therapie, was darauf hindeutet, dass eine echte Statinintoleranz selten ist. Darüber hinaus stehen übertriebene Behauptungen über Nebenwirkungen und eine negative Berichterstattung in den Medien im Zusammenhang mit der unzureichenden Einnahme von Statinen.
In einer randomisierten Crossover-Studie waren die Nebenwirkungen zwischen Statinen und Placebo nach Wiederaufnahme der Therapie bei Patienten, die Statine aufgrund von Nebenwirkungen abgesetzt hatten, ähnlich. Auch die Selbsteinschätzung der Patienten hinsichtlich des kardiovaskulären Risikos nach einem Myokardinfarkt ist begrenzt, wie eine frühere Studie zeigte, in der festgestellt wurde, dass sich nur 53 % der jungen Patienten mit Myokardinfarkt einem Risiko für Herzerkrankungen ausgesetzt sahen. Besorgniserregend ist, dass ein noch geringerer Anteil (46 %) der Patienten berichtete, dass ihnen das Gesundheitspersonal mitteilte, dass sie gefährdet seien. Obwohl der Anteil der Patienten, die nach einem Myokardinfarkt Statine verwenden, zunimmt, gibt es immer noch erheblichen Verbesserungsbedarf hinsichtlich der Unterstützung für die Verwendung von Statinen nach einem Myokardinfarkt.
Die absolute Wirksamkeit einer Statintherapie hängt vom gesamten kardiovaskulären Risiko ab. Paradoxerweise stellten wir fest, dass eine frühe Unterdosierung von Statinen bei Patienten mit höherem Risiko häufiger vorkommt . Ältere Patienten mit Vorhofflimmern, Diabetes, Herzinsuffizienz, ohne Revaskularisation und ohne andere evidenzbasierte Sekundärpräventionsmedikamente verwendeten Statine seltener. Darüber hinaus war der Einsatz von Statinen bei Frauen nach einem Myokardinfarkt seltener . Diese Ergebnisse stimmen mit früheren Beobachtungen überein. Insbesondere wurde das Sterberisiko nach einem Herzinfarkt durch Statine verringert, unabhängig von Alter, Geschlecht, den oben genannten Komorbiditäten, Revaskularisation, Art des Herzinfarkts oder anderen evidenzbasierten Medikamenten.
Der Einsatz von Statinen nach einem Myokardinfarkt war mit einer geringeren Gesamtmortalität bei Patienten ≥ 80 Jahren und Patienten mit Demenz verbunden, bei denen die Evidenz für den Einsatz von Statinen begrenzter ist. Da Hochrisikopatienten mit größerer Wahrscheinlichkeit die Statinbehandlung abbrechen, unterschätzen unsere Ergebnisse möglicherweise den relativen Nutzen früher Statine bei Hochrisikopatientengruppen.
Es ist allgemein anerkannt, dass hochdosierte Statine das Risiko nach einem Myokardinfarkt stärker reduzieren als niedrig- oder mitteldosierte Statine, und Leitlinien empfehlen, dass hohe Dosen die Erstlinientherapie nach einem Myokardinfarkt sein sollten. Darüber hinaus verringert eine Statintherapie in niedrigen oder moderaten Dosen die langfristigen vaskulären Folgen. Wir fanden heraus, dass 43 % der Statinkonsumenten kurz nach einem Myokardinfarkt Atorvastatin oder Rosuvastatin einnahmen. Übereinstimmend ergab eine frühere finnische Studie, dass 33 % der Statinkonsumenten 6 Monate nach dem Myokardinfarkt hochdosierte Statine einnahmen und der Anteil hoher Dosen danach abnahm. Erfreulicherweise nimmt jedoch der Trend zum hochdosierten Statinkonsum zu.
Die Einhaltung einer Statintherapie ist eindeutig mit einem geringeren Risiko für Tod und kardiovaskuläre Folgen verbunden. Auch in der Sekundärprävention kommt es häufig zu mangelnder Compliance bei der Anwendung von Statinen und stellt ein wichtiges Hindernis für die Reduzierung von Mortalität und Morbidität dar. Beispielsweise lag in früheren Studien in Deutschland und Frankreich die Statin-Abbruchrate während einer 4- bis 5-jährigen Nachuntersuchung nach einem kürzlichen Herzinfarkt bei etwa 20 %.
Letzte Nachricht Zusammenfassend lässt sich sagen , dass etwa ein Sechstel der Patienten in dieser bevölkerungsbasierten Studie kurz nach der Entlassung wegen eines Myokardinfarkts keine Statine einnahm . Paradoxerweise war der Einsatz von Statinen bei Patienten mit höherem Risiko seltener . Das Fehlen einer Statinbehandlung unmittelbar nach einem Myokardinfarkt war stark mit dem Risiko für Tod und schwerwiegende kardiovaskuläre Folgen verbunden. Das Sterberisiko wurde durch den Verzicht auf frühe Statine erhöht, unabhängig von Alter, Geschlecht, relevanten Komorbiditäten, Revaskularisation oder anderen evidenzbasierten sekundärpräventiven Medikamenten. Diese Ergebnisse unterstreichen, wie wichtig es ist, das Bewusstsein für die Vorteile des Statineinsatzes bei Patienten und Gesundheitspersonal zu schärfen, um den rechtzeitigen Einsatz von Statinen in der Sekundärprävention nach einem Myokardinfarkt zu verbessern. |
















