Einführung
Stillen bietet Müttern und Babys zahlreiche gesundheitliche Vorteile, und sowohl die American Academy of Pediatrics als auch Healthy People 2030 haben die Steigerung des Stillens als öffentliches Gesundheitsziel festgelegt. Healthy People 2030 berichtet, dass etwa drei Viertel der Frauen die Empfehlung, in den ersten sechs Monaten ausschließlich zu stillen, nicht erfüllen.
Obwohl fast 80 % der Frauen in den Vereinigten Staaten mit dem Stillen beginnen, sinkt die Zahl der Mütter, die die Stillempfehlungen im Alter von 6 Monaten befolgen, auf 25 %. Bei Müttern, die frühzeitig mit dem Stillen aufhören, ist eine geringe Milchproduktion einer der am häufigsten genannten Gründe.
In den Vereinigten Staaten sind etwa 40 % der Frauen im gebärfähigen Alter (20 bis 39 Jahre) fettleibig . Stillende Mütter mit Adipositas haben ein erhöhtes Risiko für schlechte Stillergebnisse. Insulinresistenz und andere Marker für eine schlechtere Stoffwechselgesundheit werden mit einer verzögerten Laktogenese und einer geringen Milchproduktion in Verbindung gebracht. Es ist oft schwierig, die physiologischen Mechanismen, die die Laktation beeinflussen, von den Auswirkungen von Verhaltensunterschieden in der Laktation zu trennen, die mit Fettleibigkeit oder damit verbundenen Erkrankungen einhergehen können. Die physiologischen Mechanismen und möglichen Behandlungen einer geringen Milchproduktion beim Menschen sind kaum untersucht.
Fettleibigkeit ist eine Ursache für chronische, leicht entzündliche Prozesse , die zu einem deutlichen Anstieg von Akute-Phase-Proteinen und entzündlichen Zytokinen wie TNF-α führen. Erhöhte Plasma-TG ist ein Marker für Insulinresistenz und metabolisches Syndrom , was teilweise auf die Unterdrückung der LPL-Expression im Fettgewebe durch entzündliche Zytokine wie TNF-α zurückzuführen ist. Es ist jedoch nicht bekannt, wie Entzündungen und Fettleibigkeit den Fettstoffwechsel der Brust bei stillenden Müttern verändern können.
Bei Müttern mit geringer Milchproduktion, Fettleibigkeit und Entzündungen ist die Übertragung von Fettsäuren vom Blut in die Milch gestört Zusammenfassung Hintergrund Fettleibigkeit geht mit chronischen Entzündungen einher und ist ein Risikofaktor für eine unzureichende Milchproduktion. Eine entzündungsbedingte Unterdrückung der Lipoproteinlipase (LPL) könnte die Absorption langkettiger Fettsäuren (LCFA; >16 Kohlenstoffe) durch die Brustdrüse hemmen. Ziele In einer zusätzlichen Fall-Kontroll-Analyse untersuchten wir, ob Frauen mit geringer Milchproduktion trotz regelmäßiger Brustentleerung eine erhöhte Entzündung und einen gestörten LCFA-Transfer vom Plasma in die Milch aufweisen. Methoden Daten und Proben aus einer Studie mit geringer Milchmenge und einer exklusiven Stillkontrollgruppe wurden analysiert, wobei die Milchproduktion durch einen 24-Stunden-Test mit einem Gewicht zwischen 2 und 10 Wochen nach der Geburt gemessen wurde. Gruppen mit geringer Milchversorgung wurden als sehr niedrige (VL; <300 ml/Tag; n = 23) oder mäßige Milchproduktion (MOD; ≥ 300 ml/Tag; n = 20) definiert und mit Kontrollen (≥ 699 ml/Tag) verglichen. d; n = 18). Die Fettsäuren in Serum und Milch (Gew.-% der Gesamtmenge) wurden mittels GC, TNF-α in Serum und Milch mittels ELISA und hochempfindliches C-reaktives Protein (hsCRP) im Serum mittels klinischem Analysegerät gemessen. Gruppenunterschiede wurden mithilfe linearer Regressionsmodelle, exakter Chi-Quadrat-Tests und nichtparametrischer Kruskal-Wallis-Tests bewertet. Ergebnisse VL-Fälle wiesen im Vergleich zu MOD-Fällen und Kontrollen eine höhere Prävalenz von erhöhtem Serum-hsCRP (>5 mg/L; 57 %, 15 % bzw. 22 %; P = 0,004) und TNF-α in nachweisbarer Milch auf (67). %, 32 % bzw. 33 %; P = 0,04) und Fettleibigkeit (78 %, 40 % bzw. 22 %; P = 0,003). VL-Fälle hatten einen niedrigeren mittleren ± SD-LCFA in der Milch (60 % ± 3 %) als MOD-Fälle (65 % ± 4 %) und Kontrollen (66 % ± 5 %) (P < 0,001). Die LCFAs von Milch und Molke korrelierten stark in den Kontrollgruppen (r = 0,82, P < 0,001), jedoch nicht in den MOD- (r = 0,25, P = 0,30) oder VL-Gruppen (r = 0,001). 20, P = 0,41) (Pint < 0,001). Schlussfolgerungen Mütter mit sehr geringer Milchproduktion weisen deutlich höhere Entzündungs- und Fettleibigkeits-Biomarker, niedrigere Milch-LCFAs und einen gestörten Zusammenhang zwischen Plasma- und Milch-LCFAs auf. Diese Daten stützen die Hypothese, dass Entzündungen die normale Fettsäureaufnahme aus den Brustdrüsen stören. Weitere Forschungsarbeiten sollten sich mit den Auswirkungen von Entzündungen und Fettleibigkeit auf die Aufnahme von Fettsäuren in der Brustdrüse für die Milchproduktion befassen. |
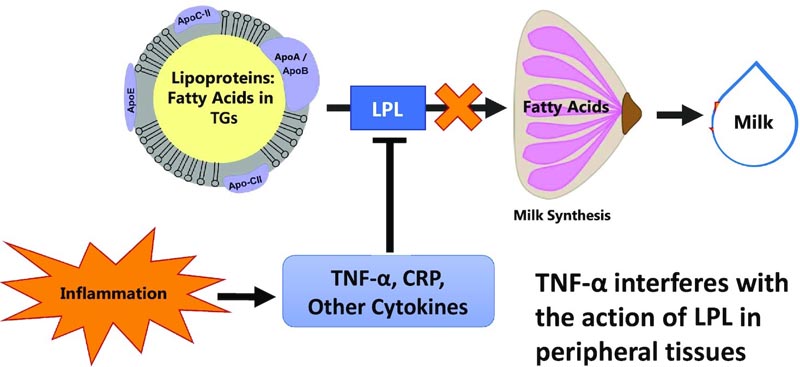
Abbildung: Hypothetisches Modell für eine verminderte Milchproduktion als Folge einer entzündungsbedingten Unterdrückung der Brust-LPL. Unser Arbeitsmodell zur Erstellung der Hypothesen in diesem Projekt war, dass entzündliche Zytokine wie TNF-α die Brust-LPL unterdrücken, was dazu führt, dass der Brustdrüse weniger Fettsäuren zur Verfügung stehen. Dies würde sich in geringeren Konzentrationen von LCFAs (>16 Kohlenstoffe) in der Milch widerspiegeln, da fast alle LCFAs in der Milch aus dem Kreislauf durch LPL stammen. Darüber hinaus stehen der Milchdrüse weniger LCFAs zur Energieproduktion zur Verfügung, was die Milchsyntheserate verringert. LCFA, langkettige Fettsäure.
Kommentare
Laut den Centers for Disease Control and Prevention stillen 80 Prozent der Mütter ihre Neugeborenen, aber nur 25 Prozent stillen ausschließlich für die sechs Monate, die in den Ernährungsrichtlinien der Vereinigten Staaten empfohlen werden. Untersuchungen haben gezeigt, dass viele Faktoren zu diesem Rückgang des Stillens beitragen, darunter Arbeitsdruck und mangelnde soziale Unterstützung. Als einer der häufigsten Gründe dafür, dass Mütter früher als geplant mit dem Stillen aufhören, werden jedoch körperliche Probleme bei der Milchproduktion genannt. Eine neue Studie von Forschern der Penn State University und der University of Cincinnati zeigte, dass Entzündungen bei stillenden Müttern mit Fettleibigkeit zu einer geringen Milchproduktion beitragen können.
Forscher fanden heraus, dass Fettleibigkeit ein Risikofaktor für eine unzureichende Milchproduktion bei stillenden Müttern ist. Bei Menschen mit Fettleibigkeit beginnen chronische Entzündungen im Körperfett und breiten sich über den Kreislauf auf Organe und Systeme im ganzen Körper aus, so das Forschungsteam. Frühere Untersuchungen haben gezeigt, dass Entzündungen die Aufnahme von Fettsäuren aus dem Blut in das Körpergewebe stören können.
Fettsäuren sind für die Bildung und den Zugriff auf die im gesamten Körper benötigte Energie unerlässlich. Bei stillenden Frauen dienen Fettsäuren als Bausteine für die Fette, die zur Ernährung eines heranwachsenden Babys benötigt werden. Die Forscher stellten die Hypothese auf, dass Entzündungen einen negativen Einfluss auf die Milchproduktion haben könnten, indem sie die Aufnahme von Fettsäuren in den milchproduzierenden Brustdrüsen verhindern.
Um diese Hypothese zu testen, leitete Rachel Walker, Postdoktorandin für Ernährungswissenschaften an der Penn State, ein Forscherteam, das untersuchte, ob Entzündungen die Aufnahme von Fettsäuren behindern. Forscher analysierten Blut und Milch aus einer Studie, die am Cincinnati Children’s Hospital und der University of Cincinnati durchgeführt wurde. In der ursprünglichen Studie rekrutierten die Forscher 23 Mütter, die trotz häufigem Entleeren der Brüste (was eine gängige medizinische Praxis zur Steigerung der Milchproduktion ist) eine sehr geringe Milchproduktion aufwiesen, 20 Mütter mit mäßiger Milchproduktion und 18 Mütter, die ausschließlich stillten und als Mütter dienten Elternteil. Kontrollgruppe für die Studie. In der aktuellen Studie analysierten die Forscher Fettsäureprofile und Entzündungsmarker sowohl im Blut als auch in der Muttermilch. Ihre Ergebnisse wurden im Journal of Nutrition veröffentlicht .
Im Vergleich zu denen in der Gruppe mit mäßiger Milchproduktion und ausschließlichem Stillen hatten Mütter mit sehr geringer Milchproduktion deutlich mehr Fettleibigkeit und biologische Marker für systemische Entzündungen. Außerdem hatten sie geringere Anteile an langkettigen Fettsäuren in der Muttermilch und einen gestörten Zusammenhang zwischen Blut- und Milchfettsäuren. Milch- und Blutfettsäuren korrelierten in den Kontrollgruppen stark, jedoch nicht in Gruppen mit sehr geringer oder mäßiger Milchproduktion.
„Die Wissenschaft hat wiederholt gezeigt, dass es einen starken Zusammenhang zwischen den Fettsäuren, die Sie essen, und den Fettsäuren in Ihrem Blut gibt“, sagte Walker. „Wenn jemand viel Lachs isst, findet er mehr Omega-3 im Blut. Wenn ein anderer Mensch viele Hamburger isst, findet er mehr gesättigte Fettsäuren in seinem Blut.
„Unsere Studie war eine der ersten, die untersucht hat, ob Fettsäuren im Blut auch in der Muttermilch vorkommen“, fuhr Walker fort. „Bei Frauen, die ausschließlich gestillt haben, war die Korrelation sehr hoch; Die meisten im Blut vorkommenden Fettsäuren waren auch in der Muttermilch vorhanden. Aber bei Frauen, die an chronischen Entzündungen litten und Probleme mit der Milchproduktion hatten, verschwand dieser Zusammenhang fast vollständig. „Das ist ein starker Beweis dafür, dass Fettsäuren bei Frauen mit chronischen Entzündungen nicht in die Brustdrüse gelangen können.“
Untersuchungen zeigen seit Jahrzehnten, dass bei Müttern mit Adipositas ein höheres Risiko besteht, dass sich die Stilldauer verkürzt.
Diese Studie liefert Hinweise auf die Mechanismen, die dieses Ergebnis erklären könnten.
„Stillen hat unzählige Vorteile für Mutter und Kind, darunter ein geringeres Risiko chronischer Krankheiten für die Mutter und ein geringeres Infektionsrisiko für das Baby“, sagte Alison Gernand, außerordentliche Professorin für Ernährungswissenschaften an der Penn State University und Walkers Postdoktorandin und Co-Autor dieser Forschung. „Diese Forschung hilft uns zu verstehen, was bei Müttern mit Übergewicht und Entzündungen passieren könnte, was in Zukunft zu Interventionen oder Behandlungen führen könnte, die es mehr Müttern ermöglichen, die stillen möchten.“
Walker wird von Laurie Nommsen-Rivers, außerordentliche Professorin für Ernährung und Ruth Rosevear-Lehrstuhlinhaberin für Mutter- und Kinderernährung an der University of Cincinnati, betreut, die auch Mitautorin des Artikels ist. Kevin Harvatine, Professor für Ernährungsphysiologie an der Penn State; A. Catharine Ross, emeritierte Professorin für Ernährungswissenschaften an der Penn State; Erin Wagner, wissenschaftliche Mitarbeiterin am University of Cincinnati College of Allied Health Sciences; und Sarah Riddle, Assistenzprofessorin für Pädiatrie am Cincinnati Children’s Hospital Medical Center. Diese Arbeit wurde durch Zuschüsse der National Institutes of Health und des US-Landwirtschaftsministeriums sowie durch das Dorothy Foehr Huck Endowment der Penn State unterstützt.
















