Zusammenfassung Die bipolare Störung (BD) ist eine potenziell chronische psychische Störung, die durch wiederkehrende manische und depressive Episoden, Störungen des zirkadianen Rhythmus und Veränderungen im Energiestoffwechsel gekennzeichnet ist. „ Metabolischer Jetlag“ bezieht sich auf einen Zustand der Veränderung der zirkadianen Muster der Energiehomöostase, der sich auf die neuroendokrine, Immun- und Fettgewebefunktion auswirkt und sich in Verhaltensänderungen wie Unregelmäßigkeiten im Schlaf und Appetit äußert. Zu den Risikofaktoren gehören genetische Variation, mitochondriale Dysfunktion, Lebensstilfaktoren, eine schlechte Gesundheit des Darmmikrobioms sowie Anomalien bei Hunger, Sättigung und hedonischer Funktion. Es gibt Hinweise darauf, dass der metabolische Jetlag ein zentraler Bestandteil der Pathophysiologie der bipolaren Störung (BD) ist, da Menschen mit BD häufig unregelmäßige Essrhythmen und eine zirkadiane Desynchronisation ihres Energiestoffwechsels aufweisen, was mit ungünstigen klinischen Ergebnissen verbunden ist. . Obwohl es den aktuellen Diagnosekriterien an einer Beurteilung des Fütterungsrhythmus mangelt, ermöglichen technologische Fortschritte, einschließlich Mobiltelefonanwendungen und ökologischer Momentanbewertung, eine zuverlässige Überwachung biologischer Rhythmen. Insgesamt wird die methodische Verfeinerung der Beurteilung des metabolischen Jetlags das Wissen auf diesem Gebiet erweitern und die Entwicklung von Interventionen anregen, die auf Stoffwechselrhythmen abzielen, wie beispielsweise zeitlich begrenzte Fütterung. |
Einführung
Bipolare Störungen (BD) sind eine Gruppe häufiger, komplexer, mehrdimensionaler psychischer Störungen, die sich auf Stimmung, Wahrnehmung und Verhalten auswirken. Sie werden in zwei Haupttypen eingeteilt: TB Typ I und TB Typ II. BD-Typ I ist durch das Vorliegen einer oder mehrerer manischer Episoden gekennzeichnet, während BD-Typ II sowohl eine hypomanische Episode als auch eine depressive Episode umfasst. Die depressiven Komponenten aller Untergruppen sind am häufigsten und am schwierigsten zu behandeln. Eine Depression bei BD geht mit größerer Wahrscheinlichkeit mit atypischen Symptomen wie erhöhtem Schlaf und Appetit sowie Müdigkeit einher.
Die Auswirkungen dieser Störungen auf die Betroffenen sind erheblich, da sie ihre körperliche und geistige Gesundheit beeinträchtigen und zudem inkonsistent sind, was es schwierig macht, mit der Störung zu leben und sie zu behandeln. Ideale Behandlungsstrategien sollten sich mit manischen und depressiven Symptomclustern befassen, akute Episoden behandeln, Rückfällen und Rezidiven vorbeugen, die Funktionsfähigkeit wiederherstellen und nur begrenzte oder keine Nebenwirkungen verursachen. Diese Ziele werden von Menschen mit BD nicht immer erreicht, selbst wenn evidenzbasierte Ansätze angewendet werden.
Obwohl es oft als Stimmungsstörung bezeichnet wird , gehen die mentalen und verhaltensbezogenen Manifestationen von BD weit über die Stimmung hinaus.
Menschen mit BD weisen weit verbreitete Funktionsstörungen in mehreren zentralen und peripheren Systemen auf , einschließlich Anomalien in der Erregung, Aufmerksamkeit, Wahrnehmung, neuroendokrinen Funktion und sogar neurostrukturellen Veränderungen. Eine weitere Dimension der BD-Psychopathologie ist die Veränderung des zirkadianen Rhythmus , wobei Veränderungen im Schlaf-Wach-Zyklus am häufigsten vorkommen. Die meisten Menschen mit Tuberkulose weisen zu verschiedenen Zeitpunkten ihres Krankheitsverlaufs unterschiedliche Grade der zirkadianen Desynchronisation auf, die durch ungünstige Nebenwirkungen wie abnormalen Schlaf, Stoffwechselstörungen und niedrige Energie einem Jetlag ähneln. Darüber hinaus besteht ein bidirektionaler Zusammenhang zwischen zirkadianen Störungen und manischen und depressiven Symptomen, wobei Schlafentzug ein Auslöser für manische Symptome und Stimmungsepisoden ist, die mit zirkadianen Dysfunktionen einhergehen. Einer der wichtigsten Krankheitsauslöser ist der Jetlag.
Zirkadiane Rhythmen werden sowohl von der wichtigsten endogenen biologischen Uhr, einer bestimmten Gruppe von Zellen im vorderen Hypothalamus , als auch von Informationen von internen und externen Eingaben durch Licht, Geräusche, Ernährung , Bewegung und die Programmierung von Aktivitäten beeinflusst. Zu den neurobiologischen Grundlagen dieses Zusammenhangs gehören unter anderem genetische Faktoren, Chronotypen, das Vorliegen von Schlafstörungen (z. B. obstruktive Schlafapnoe), Hormone (z. B. Melatonin) und entzündliche Immunmediatoren. Die genetische Kontrolle der Aufrechterhaltung des zirkadianen Rhythmus besteht aus einer molekularen Rückkopplungsschleife von etwa 20 Genen, den sogenannten „Uhrgenen“ . ”
Studien deuten darauf hin, dass der suprachiasmatische Kern (SCN) und verwandte Gene eine Rolle bei der emotionalen Regulierung spielen. Darüber hinaus wurden Störungen des zirkadianen Rhythmus mit einer Vielzahl gesundheitsschädlicher Auswirkungen in Verbindung gebracht, darunter Stoffwechsel- und Stimmungsstörungen. Das metabolische Syndrom kommt bei BD im Vergleich zur Allgemeinbevölkerung etwa doppelt so häufig vor und geht mit verschlechterten Stimmungssymptomen, verminderter Behandlungswirksamkeit und einem ungünstigen klinischen Verlauf einher. Darüber hinaus wurden gestörte zirkadiane Rhythmen mit einer erhöhten Anfälligkeit für Stimmungsschwankungen und Behandlungsresistenz in Verbindung gebracht. Es ist offensichtlich, dass ein komplexer und multidirektionaler Zusammenhang zwischen der zirkadianen Uhrsynchronität, der metabolischen Homöostase und Stimmungsstörungen besteht.
Die Untersuchung der Energieaufnahme und des Energieverbrauchs bei affektiven Störungen stellt eine einzigartige Gelegenheit dar, transdisziplinäre Forschungslinien wie Chronobiologie und Stoffwechselphysiologie zu integrieren, mit dem Ziel, die Behandlungsergebnisse für Patienten zu verbessern. Das Ziel dieser Studie besteht darin, die klinischen und mechanistischen Erkenntnisse aus verschiedenen Beweislinien umfassend zu überprüfen, die darauf hindeuten, dass Ungleichgewichte in der rhythmischen Regulierung von Stoffwechselprozessen an der Pathophysiologie von BD beteiligt sind, und die Implikationen dieser Erkenntnisse für Forschung und Management zu diskutieren. Klinische Versorgung.
Das Konzept des metabolischen Jetlags
„ Metabolischer Jetlag“ ist ein kürzlich in der Literatur eingeführtes Konzept, das einen Zustand dramatischer Veränderungen in den zirkadianen Mustern der Energiehomöostase bezeichnet, einschließlich unter anderem der Hormonausschüttung, der Funktion des Fettgewebes und des Immunsystems, der sich in Verhaltensänderungen äußert Dazu gehören unregelmäßiges Schlafen und Essen. Unter physiologischen Bedingungen hängen Stoffwechselrhythmen mit zyklischen Veränderungen in biochemischen Signalwegen zusammen, die für die Reaktion des Körpers auf Umweltveränderungen, die während der Nacht- und Tageszyklen auftreten, von wesentlicher Bedeutung sind. Es wird angenommen, dass das Vorhandensein solcher Veränderungen den Organismen einen wichtigen evolutionären Vorteil verschafft, da sie es dem Körper ermöglichen, den Nährstoffbedarf vorherzusehen und während der aktiven Stunden des Tages eine optimale Energiekapazität sicherzustellen.
Der metabolische Jetlag stellt eine Desynchronisation zwischen externen Reizen und der zeitlichen Reihenfolge der zentralen circadianen Uhr dar und wird mit einer Vielzahl gesundheitsschädlicher Folgen in Verbindung gebracht. Es ist beispielsweise bekannt, dass Schichtarbeiter oder Menschen, die ständig zwischen Zeitzonen reisen, überproportional von koronarer Herzkrankheit, Fettleibigkeit und dem metabolischen Syndrom betroffen sind. Im Gegenteil, Menschen, die von Gewichtszunahme und Fettleibigkeit betroffen sind, sind anfälliger für Störungen des zirkadianen Rhythmus. Der bidirektionale Zusammenhang zwischen zirkadianem Rhythmus und metabolischer Gesundheit erhöht die Komplexität beim Verständnis der zugrunde liegenden Mechanismen.
An der Pathophysiologie des metabolischen Jetlags sind mehrere Faktoren beteiligt . Die relevantesten werden in den folgenden Abschnitten beschrieben.
Genetische Veranlagung
Es ist bekannt, dass BD eine vererbte Stimmungsstörung ist, und es wurde kürzlich vermutet, dass zirkadiane Störungen, ein Risikofaktor für BD, ebenfalls vererbt sein könnten. Der zirkadiane Rhythmus wird durch eine Vielzahl von Transkriptions- und Übersetzungswegen reguliert, die an anderer Stelle ausführlich beschrieben werden.
Unregelmäßige Fütterungsrhythmen
Der Zeitpunkt der Energieaufnahme ist ein wichtiges peripheres Signal , das die Regulierung der zirkadianen Funktion beeinflusst. Durch die Anpassung regelmäßiger Essenszeiten können periphere Uhren zurückgesetzt werden. Tatsächlich ist ein unorganisiertes Essverhalten sowohl ein Indikator als auch ein Faktor für den metabolischen Jetlag, der mit einem erhöhten Risiko für Fettleibigkeit, metabolisches Syndrom, Diabetes mellitus und sogar einige Krebsarten verbunden ist.
Es hat sich gezeigt, dass Essrhythmen das Körpergewicht und den Energiestoffwechsel beeinflussen, selbst wenn die gleiche Nahrungsmenge verzehrt wird, da die Energiebilanz den Verbrauch in den Nachtstunden nicht fördert und Kalorien daher als Fett gespeichert werden. Gewichtszunahme und ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen wurden unabhängig von der gesamten Nahrungsaufnahme beobachtet, wenn die Essgewohnheiten nicht mit der ZNS-Uhr synchronisiert waren. Studien an Nagetieren haben gezeigt, dass die Wiederherstellung des Zeitpunkts der Mahlzeiten während der aktiven Phase die mit Jetlag verbundenen Stoffwechselanomalien verbessert und Fettleibigkeit reduziert, was auf eine schützende Wirkung der routinemäßigen Fütterung hinweist.
Anomalien im Hunger-/Sättigungszyklus und hedonische Aspekte
Beim Menschen ist das Verhalten der Nahrungsaufnahme und des Essens äußerst komplex und erfordert die Integration mehrerer Systeme. Es erfordert beispielsweise die Interpretation interozeptiver Eingaben wie Hunger- und Sättigungsgefühle, die im Laufe der Zeit als Funktion des Energiezustands dynamisch schwanken. Es muss auch mit den hedonischen Aspekten des Essens integriert werden, die teilweise unabhängig vom Energiebedarf sind. Aus evolutionärer Sicht erfordert der Nahrungserwerb Aktivitäten, die das Sammeln von Nahrung (z. B. Nahrungssuche) und die Bewältigung der damit verbundenen Risiken (z. B. Jagen) erleichtern.
Das Essen nach sozial festgelegten Zeiten erfordert auch Lernen und Gedächtnis, die zumindest teilweise von der Aktivität des Hippocampus abhängen , und zwar durch die Integration vergangener Erfahrungen mit aktuellen Signalen der Außenwahrnehmung und des inneren Energiehaushalts. Der Hypothalamus spielt eine wichtige Rolle bei der erlernten Kontrolle des Essverhaltens, was durch die Unfähigkeit von Personen mit beidseitiger Hippocampusschädigung unterstrichen wird, interozeptive Eingaben wie Hunger und Sättigung zu interpretieren. Es wurde eine Diskrepanz zwischen Energiebedarf und Hungerinterpretation beobachtet, da die Hungerindizes über alle Fütterungsphasen hinweg aufrechterhalten wurden. Dies bestätigte, dass diese Systeme unabhängig voneinander verarbeiten können, für einen effektiven Betrieb jedoch Kommunikation erfordern. Im Allgemeinen entstehen negative gesundheitliche Folgen, wenn der Mensch den Energiebedarf nicht ausreichend aufnimmt oder interpretiert, einschließlich metabolischem Jetlag.
Nährstoffgehalt
Obwohl der Zeitpunkt der Mahlzeiten für die Aufrechterhaltung der metabolischen Synchronität mit der zirkadianen Uhr wichtig ist, haben Studien auch darauf hingewiesen, dass der Nährstoffgehalt eine wichtige Rolle spielt . Insbesondere fett- und zuckerreiche Diäten werden mit Veränderungen des zirkadianen Rhythmus in Verbindung gebracht. Bei Tieren reichte eine Woche fettreicher Ernährung aus, um im Vergleich zu einer normalen Ernährung eine Verlängerung der zirkadianen Periode zu bewirken, ein Effekt, der unabhängig von Veränderungen des Körpergewichts war. In jüngerer Zeit haben Studien auf einen dieser Beobachtung zugrunde liegenden Mechanismus hingewiesen, bei dem gezeigt wurde, dass der Nährstoffgehalt von Lebensmitteln die Expression von Uhrgenen verändert. Beispielsweise wurde gezeigt, dass Fettleibigkeit, die durch eine fettreiche Ernährung verursacht wird, die Expression von Uhrengenen in Leber und Nieren verändert. Darüber hinaus wurde bei Mäusen nach adipöser Ernährung eine Störung der L-Zellen des Darms und der Betazellen der Bauchspeicheldrüse nachgewiesen, was eine Erklärung für die Entwicklung von Stoffwechselstörungen bei einer fettreichen Ernährung darstellt.
Gesundheit des Darmmikrobioms
Das Darmmikrobiom kann ein Faktor sein, durch den sich Ernährung und Zeitpunkt der Mahlzeiten auf metabolische und zirkadiane Dysfunktionen auswirken. Die Zusammensetzung und Funktion des Darmmikrobioms schwankt im 24-Stunden-Rhythmus. Das Darmepithel interagiert im Laufe des Tages mit verschiedenen Mikroben und einige Bakterien werden sogar zusammen mit dem Melatoninspiegel übertragen. Darüber hinaus wurde eine bidirektionale Beziehung vorgeschlagen, bei der das Mikrobiom auch die Clock-Genexpression als Reaktion auf die Ernährung beeinflussen könnte.
Sitzender Lebensstil
Ein weiterer Aspekt des Lebensstils, der eine Person für einen metabolischen Jetlag prädisponieren kann, ist unzureichende Bewegung oder ein sitzender Lebensstil, der mit einer mangelnden Synchronisierung zwischen Stoffwechsel und zirkadianem Zyklus in Verbindung gebracht wird. Beim Menschen weist körperliche Aktivität einen zirkadianen Zyklus von etwa 24 Stunden auf und fungiert als Zeitgeber zur Synchronisierung der zirkadianen Uhren in peripheren Geweben wie Skelettmuskeln, Leber und Lunge. Dies wurde in Tier- und Humanstudien bestätigt. Aus evolutionärer Sicht ist der Energiestoffwechsel im gesamten Tag-Nacht-Zyklus optimiert , um es dem Menschen zu ermöglichen, im Wachzustand weite Strecken auf der Suche nach Nahrung zurückzulegen. Umgekehrt kann eine eingeschränkte körperliche Aktivität ein Hinweis darauf sein, dass sich der Körper von einer Verletzung oder Krankheit erholt, und ist mit Entzündungsreaktionen verbunden . Daher reagiert der Energieverbrauch auf Umwelteinflüsse und ist auch ein wichtiges externes Signal für die Aufrechterhaltung der zirkadianen Synchronisation.
Eine sitzende Lebensweise ist mit einer Vielzahl ungünstiger Auswirkungen auf die Gesundheit verbunden, darunter kardiometabolische Probleme wie eine Verschlechterung der Blutzuckerkontrolle, des Blutdrucks und des Triglyceridspiegels. Es wird berichtet, dass sitzende Aktivität die Glukose- und Insulinresistenz der Teilnehmer bereits nach 5 Tagen deutlich erhöht, einschließlich einer um 67 % stärkeren Insulinreaktion auf eine Glukosebelastung. Bewegung fördert die Gesundheit des Menschen und ist ein wichtiges zirkadianes Timing-Signal. Daher ist es wichtig, die weitreichenden Vorteile körperlicher Aktivität bei der Bekämpfung der Entwicklung eines metabolischen Jetlags zu berücksichtigen.
Veränderungen im mitochondrialen Stoffwechsel
Mitochondrien sind Organellen, die für die Energieerzeugung in eukaryotischen Zellen verantwortlich sind. Eine gestörte mitochondriale Funktion wurde bei mehreren schwerwiegenden psychischen Störungen, einschließlich BD, durchgängig nachgewiesen. Tatsächlich wird BD oft als eine mitochondriale Störung konzeptualisiert , bei der Manie und Depression als Zustände einer Hoch- bzw. Herunterregulierung der Mitochondrienfunktion gelten. Darüber hinaus ist die Prävalenz von Tuberkulose bei mitochondrialen Erkrankungen etwa 20-mal höher als in der Allgemeinbevölkerung. Mitochondrien von Personen mit Tuberkulose weisen im Vergleich zu gesunden Personen signifikante Unterschiede in Morphologie und Dynamik auf.
Aktuelle Erkenntnisse deuten darauf hin, dass Mitochondrien vom zirkadianen Rhythmus beeinflusst werden und Auswirkungen auf biologische Rhythmen haben. Es ist bekannt, dass zirkadiane Faktoren entscheidende Regulatoren der Mitochondrienfunktion sind und eine wichtige Rolle bei der Aufrechterhaltung der Stoffwechselgesundheit spielen.
Bipolare Störung (BD) als Krankheit mit dereguliertem Energieverbrauch
Eine hohe Prävalenz von Stoffwechselstörungen bei Menschen mit BD, insbesondere solchen mit mehreren Stimmungsschwankungen, ist gut dokumentiert.
Stoffwechselanomalien kommen bei affektiven Störungen häufig vor, wobei etwa 50 % der Patienten an Fettleibigkeit, Diabetes mellitus und/oder Insulinresistenz leiden. Obwohl es einen gut dokumentierten Einfluss von iatrogenen und Lebensstilfaktoren auf die Stoffwechselstörung bei BD gibt, erklären sie nicht alle beobachteten Unterschiede. Beispielsweise weisen Menschen mit Tuberkulose auch ohne Pharmakotherapie schwere Stoffwechselstörungen auf . Es wird angenommen, dass Stoffwechselstörungen ein zentraler Bestandteil der Pathophysiologie der Krankheit sind und erheblich zur Mortalität bei Personen mit Tuberkulose beitragen, einschließlich höherer Sterberaten aufgrund von Herz-Kreislauf-Erkrankungen im Vergleich zur Allgemeinbevölkerung. Das Verständnis der Ätiologie von Stoffwechselstörungen wird es ermöglichen, ein weiteres Fortschreiten der Krankheit zu verhindern und die Sterblichkeit bei diesen Personen zu begrenzen.
Wenn man diese Daten zusammennimmt, ist es nicht überraschend, dass wiederholte Beweise darauf hinweisen, dass der Energiestoffwechsel sowohl bei der normalen als auch bei der abnormalen Gehirnfunktion eine entscheidende Rolle spielt. Das menschliche Gehirn macht 2 % der Körpermasse aus, verbraucht aber 25 % der Energiesubstrate, was darauf hindeutet, dass Veränderungen in der Energieregulierung die Nervenfunktion erheblich beeinflussen. Darüber hinaus gibt es Hinweise darauf, dass der Energiestoffwechsel im Gehirn eine wichtige Rolle im menschlichen Verhalten spielt, indem er sowohl die Energieaufnahme als auch den Energieverbrauch kontrolliert. Bestimmte neuronale Netzwerke, darunter die Dopaminübertragung in kortikostriatalen Bahnen, sowie Indikatoren für den Energiestatus, wie Glukose und Insulin, werden als möglicher Mechanismus zur Erklärung dieses Befundes angesehen. Tatsächlich haben Studien eine Störung der Insulinsignalisierung im Gehirn mit einer verringerten Dopaminübertragung und Symptomen einer veränderten Stimmung in Verbindung gebracht.
Untersuchungen haben wiederholt gezeigt, dass Menschen mit Stimmungsstörungen einen abnormalen Energiestoffwechsel im Gehirn aufweisen. Beispielsweise wurden Marker für eine gestörte Energieregulierung bei Personen mit Stimmungsstörungen identifiziert, zu denen ein erhöhter Laktatspiegel und ein niedrigerer pH-Wert gehören, sowie eine schwankende Energieerzeugung, bei der die Körpertemperatur bei Manie höher und bei Depressionen niedriger ist. Darüber hinaus wurden während depressiver Episoden sowohl bei schweren depressiven Störungen als auch bei BD verringerte Glukosestoffwechselraten im Gehirn festgestellt.
Als Folge eines dysfunktionalen Energiestoffwechsels bei Stimmungsstörungen gibt es Hinweise darauf, dass molekulare und zelluläre Wege, die den Energieverbrauch steuern, herunterreguliert sind. Verhaltensmäßig äußerte sich dies in einer verminderten körperlichen Aktivität während depressiver Episoden, was durch Akzelerometriestudien nachgewiesen wurde. Darüber hinaus zeigen Menschen mit Stimmungsstörungen im Vergleich zu gesunden Kontrollpersonen eine geringere Bereitschaft, körperliche Anstrengung zu unternehmen, um Belohnungen zu erhalten, was auf Motivationsänderungen und eine Funktionsstörung des Belohnungssystems hinweist .
Jüngste Arbeiten haben diesen Befund mit einer veränderten peripheren Insulinsignalisierung bei Menschen mit Depressionen in Verbindung gebracht, obwohl weitere Arbeiten erforderlich sind, um einen mechanistischen Zusammenhang zu identifizieren. Nach der Theorie des „egoistischen Gehirns“ wird die Glukoseverwertung für das Gehirn durch die Hemmung der Insulinsekretion aus der Bauchspeicheldrüse priorisiert. Dieser Mechanismus verbessert die Glukoseaufnahme im Zentralnervensystem, was ein insulinunabhängiger Prozess ist. Daher kann eine verminderte körperliche Aktivität bei Personen mit veränderter Energieregulation im Gehirn einen weiteren Kompensationsmechanismus bedeuten, der in Zuständen homöostatischen Ungleichgewichts, wie sie beispielsweise bei Stimmungsstörungen beobachtet werden, zur Energieeinsparung beiträgt .
Insulin ist ein Schlüsselhormon, das an der Regulierung des Energiestoffwechsels im Gehirn beteiligt ist und die Nahrungsaufnahme, den Energieverbrauch , die Ansammlung von Fettgewebe und den peripheren Stoffwechsel vermittelt. Die Insulinsignalisierung des Gehirns ist auch mit dem mesolimbischen Dopaminsystem verbunden und beeinflusst die Gehirnaktivität im Zusammenhang mit dem Belohnungsverhalten. Daher sind die Wirkungen von Insulin für die Erforschung der Ätiologie affektiver Störungen von großer Bedeutung. Tatsächlich wurde die Insulinresistenz des Gehirns bereits als möglicher Mechanismus für Stimmungsstörungen beschrieben. Trotz dieser Beweise gibt es unseres Wissens noch keine Studie, die den Zusammenhang zwischen der Insulinsignalisierung des Gehirns und dem Energieverbrauch bei Menschen mit Tuberkulose untersucht.
Bipolare Störung (TB) als Krankheit mit Stoffwechselverzögerung
Historisch gesehen haben die zirkadianen Rhythmen der Energieregulierung es unseren menschlichen Vorfahren ermöglicht, Stoffwechselressourcen entsprechend dem Auftreten von Aktivitäten während des Tag- und Nachtzyklus zuzuteilen. Der Einfluss des metabolischen Jetlags wird für den Menschen immer relevanter, da wir weiterhin soziale und persönliche Gewohnheiten annehmen, die vom Tageszyklus abweichen und sich in der Ruhephase auszeichnen. Eine Fehlanpassung zwischen innerer Physiologie und Verhalten wirkt sich nachteilig auf viele Aspekte der menschlichen Gesundheit aus. Die hohe Prävalenz und Auswirkung von Stoffwechselstörungen bei Menschen mit Tuberkulose stützt die Ansicht, dass der metabolische Jetlag ein Schlüsselaspekt der Pathophysiologie und des Krankheitsverlaufs sein könnte.
Stoffwechselanomalien sind bei BD im Vergleich zur Allgemeinbevölkerung deutlich häufiger und werden mit ungünstigen Krankheitsverläufen in Verbindung gebracht. Insbesondere weisen Labormarker auf erhöhte Serumtriglycerid- und glykosyliertes Hämoglobinspiegel, Hyperinsulinämie, Insulinresistenz und niedrige HDL-Spiegel im Vergleich zu gesunden Kontrollpersonen hin. Diese erhöhten Blutmarker des metabolischen Syndroms wurden mit einer verringerten Wirksamkeit der Behandlung und einer Verschlechterung des Krankheitsverlaufs bei Tuberkulose in Verbindung gebracht. Menschen mit Tuberkulose weisen im Vergleich zur Allgemeinbevölkerung auch eine höhere Prävalenz von Fettleibigkeit auf. Bei übergewichtigen Menschen mit Tuberkulose ist die Wahrscheinlichkeit höher, dass sie Episoden einer schweren Depression erleiden, sich Krankheiten häufen und therapieresistent werden. Studien haben Hinweise auf strukturelle und neurobiologische Veränderungen im Zusammenhang mit Fettleibigkeit ergeben, die zum Fortschreiten der BD beitragen können, obwohl weitere Arbeiten erforderlich sind, um die genauen zugrunde liegenden Mechanismen zu identifizieren, die dafür verantwortlich sind.
Auch bei Menschen mit Tuberkulose werden routinemäßig Anomalien in der Insulin- und Glukoseregulation beobachtet, die mit einer Verschlechterung der Stimmungssymptome und einer verringerten therapeutischen Wirksamkeit von Lithium zusammenhängen. Tatsächlich ist die Diagnose Diabetes mellitus Typ II bei Personen mit Tuberkulose dreimal häufiger als bei gesunden Personen. Als Hormon, das in Gehirnregionen wie Amygdala, Hypothalamus und Hippocampus wirkt, kann eine veränderte Insulinsignalisierung die gesunde Funktion von Nervengewebe stören. Konkret geht man davon aus, dass eine verminderte Insulinsensitivität zu einer Neurodegeneration in den oben genannten Regionen führen kann. Kognitive Beeinträchtigungen wurden auch mit einer Insulinresistenz bei Menschen mit Tuberkulose in Verbindung gebracht, was diesen Punkt weiter untermauert.
Eine weniger untersuchte zirkadiane somatische Veränderung bei BD hängt mit dem Appetit zusammen , der in hypomanischen, manischen und depressiven Episoden stark variieren kann, ähnlich wie bei Störungen des Schlaf-Wach-Zyklus. Jüngste Arbeiten haben desynchronisiertes zirkadianes Essverhalten als prominente Untergruppe von BD identifiziert, das mit schwerwiegenderen Stoffwechselkomorbiditäten und Stimmungssymptomen einhergeht. Unter physiologischen Bedingungen zeigen die meisten von uns ein rhythmisches Muster im Essverhalten. Patienten mit Tuberkulose beschreiben jedoch häufig Schwankungen oder Anomalien in ihrem Appetit und ihren Essgewohnheiten, doch die meisten dieser Anomalien sind noch nicht ausreichend erforscht. Nur wenige Studien haben Essrhythmen bei Menschen mit anderen psychischen Störungen als Anorexie und Bulimie untersucht, und nur sehr wenige davon wurden in Populationen mit BD durchgeführt. Der regelmäßige Zeitpunkt der Mahlzeiten ist ein wichtiger externer Hinweis für das zirkadiane System. Daher können Appetitveränderungen zusammen mit einer zirkadianen Fehlausrichtung negative Auswirkungen haben, wie in Abbildung 1 dargestellt.
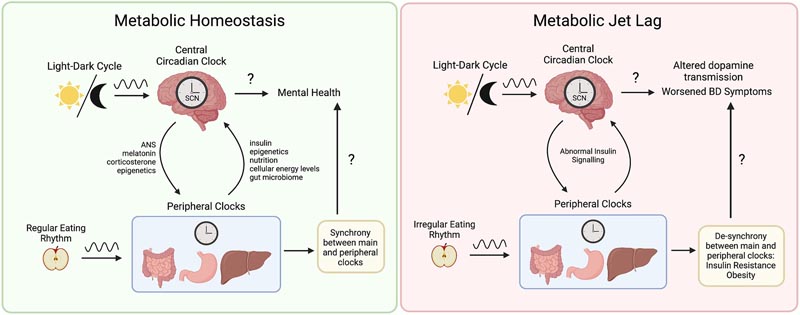
Abbildung 1 . Metabolischer Jetlag als zentraler Bestandteil der Pathophysiologie der bipolaren Störung (BD). Die Synchronität zwischen der zentralen und der peripheren Uhr wird durch externe Signale wie den Hell-Dunkel-Zyklus und regelmäßige Fütterungsmuster aufrechterhalten. Die zentrale zirkadiane Uhr beeinflusst periphere Gewebe über das autonome Nervensystem, Neurohormone wie Melatonin und Corticosteron sowie epigenetische Mechanismen wie die Kontrolle der Genexpression von Stoffwechselenzymen. Im Gegensatz dazu beeinflusst die Stoffwechselfunktion auch die zentrale zirkadiane Uhr durch Insulinsignale, die Kontrolle der Uhrgenexpression, die Mitochondrienfunktion, den Energieverbrauch, den Nährstoffgehalt und das Energieniveau. zellulär und durch die Darm-Hirn-Achse. Unregelmäßige Essrhythmen, die nicht mit dem Hell-Dunkel-Rhythmus übereinstimmen, tragen zu einer Vielzahl von Stoffwechselstörungen bei, darunter Insulinresistenz und Fettleibigkeit. Infolgedessen wurde eine abnormale Insulinsignalisierung mit neurobiologischen Veränderungen, einschließlich einer veränderten Dopaminübertragung, in Verbindung gebracht. Letztendlich trägt der metabolische Jetlag zu einer Verschlechterung des klinischen Verlaufs der BD bei, einschließlich einer verminderten Lebensqualität und Wirksamkeit der Behandlung, häufigeren Stimmungsschwankungen und einer kürzeren Lebensdauer. Die genauen Mechanismen, die dem metabolischen Jetlag und der Verschlechterung der TB-Symptome zugrunde liegen, sind weiterhin unbekannt. Die genauen Mechanismen, die dem metabolischen Jetlag und der Verschlechterung der TB-Symptome zugrunde liegen, sind weiterhin unbekannt. Die genauen Mechanismen, die dem metabolischen Jetlag und der Verschlechterung der TB-Symptome zugrunde liegen, sind weiterhin unbekannt.
Vorläufige Untersuchungen anhand einfacher Fragebögen legen nahe, dass bei BD während akuter Episoden und Euthymie eine Störung des Fütterungsrhythmus vorliegt. Dies wurde mit der Schwere der Symptome und einer schlechten Lebensqualität in Verbindung gebracht. Es hat sich gezeigt, dass Schlafstörungen zwar bei BD vorherrschend sind, Störungen des Essrhythmus jedoch stärker mit der exekutiven Funktion als mit dem Schlafrhythmus in der interepisodischen Periode verbunden sind. Insgesamt ist es wichtig, die Übereinstimmung interner und externer Reize bei Menschen mit Tuberkulose zu beurteilen und die Rolle von Ernährungsrhythmen und metabolischem Jetlag besser zu verstehen.
Auswirkungen auf Forschung und klinische Versorgung
Überlegungen zum metabolischen Jetlag und seiner Rolle in der Pathophysiologie von BD sind ein wichtiger Ansatzpunkt für zukünftige Forschungen. Klinisch ist die Einbeziehung der Beurteilung des Essrhythmus ein wichtiger Schritt für Menschen mit Tuberkulose, insbesondere im Hinblick auf häufige Begleiterkrankungen, die das Essverhalten beeinflussen, wie z. B. Schlaf-Wach-Störungen, Störungen des Alkoholkonsums, Substanzen und Essstörungen.
Verbesserungen bei der klinischen Bewertung von Fütterungsrhythmen
Derzeit verfügbare Studien verwenden sehr einfache Beurteilungen zur Beurteilung des Essrhythmus, einschließlich Ernährungstagebüchern, 24-Stunden-Erinnerungen und Fragebögen zur Häufigkeit von Nahrungsmitteln . Ernährungstagebücher sind oft langwierig und stellen sowohl für den Teilnehmer als auch für den Forscher eine große Belastung dar und stellen eine Herausforderung für die langfristige Einhaltung dar. Darüber hinaus werden 24-Stunden-Erinnerungen häufig mit Aspekten des episodischen Gedächtnisses und der Dateninterpretation verwechselt, wodurch eine Verzerrung der Erinnerung eine erhebliche Gefahr für die Genauigkeit der Ergebnisse darstellt. Schließlich können Fragebögen zur Häufigkeit von Nahrungsmitteln die Essgewohnheiten aufgrund fehlender Kontextinformationen nicht vollständig beurteilen. Technologische Fortschritte wie Dateneingabeanwendungen und Websites zur Lebensmittelverfolgung haben den mit der manuellen Lebensmittelverfolgung verbundenen Aufwand teilweise verringert, obwohl die Teilnahme der Teilnehmer weiterhin erforderlich ist.
Mit ökologischer Momentanbewertung
Die oben genannten Methoden stehen im Gegensatz zur Entwicklung ausgefeilterer Tools zur Bewertung von Ernährung und Ernährung, insbesondere angesichts der aktuellen Verfügbarkeit von Smartphone-Anwendungen , die zur aktiven und passiven Überwachung von Lebensstilfaktoren verwendet werden können, beispielsweise als Teil eines digitalen Phänotypisierungsansatzes . Beispielsweise ist die ökologische Momentanbewertung (EMA) eine aktive Überwachungsmethode, bei der menschliches Verhalten in der natürlichen Umgebung eines Teilnehmers gemessen wird, beispielsweise über ein Mobiltelefon. Diese Methode ermöglicht eine Echtzeitbewertung von Verhaltensweisen, wie z. B. Fressgewohnheiten, über einen bestimmten Zeitraum und hilft möglicherweise bei der frühzeitigen Erkennung von Anomalien. EMA erfordert seitens des Teilnehmers wenig Aufwand und vermeidet die Auswirkungen von Erinnerungsverzerrungen, die mit anderen Selbstberichtsmethoden verbunden sind, wodurch es effektiver ist als das Standard-Ernährungstagebuch.
EMA wurde in verschiedenen Zusammenhängen eingesetzt, beispielsweise um die Auswirkungen des Fastens auf Essstörungen und die zugrunde liegenden kognitiven Aspekte zu identifizieren, die das Verhalten bei Essstörungen erklären können. Die digitale Phänotypisierung umfasst auch Methoden der passiven Datenerhebung, also ohne aktive Eingaben des Nutzers, wie es bei EMA der Fall ist. Diese Methoden verwenden typischerweise das persönliche Gerät einer Person, manchmal in Verbindung mit tragbaren Sensoren. Diese Bewertungsmethode verwendet Datenströme im Zusammenhang mit sozialer Aktivität, Bewegung und biologischen Rhythmen, um menschliche Verhaltensphänotypen zu identifizieren. Die digitale Phänotypisierung zeigt ein erhebliches Potenzial für die Erfassung intraindividueller Unterschiede im Zeitverlauf sowie für die Verbesserung der Früherkennung von Stimmungsstörungen und die Vorhersage gesundheitlicher Ergebnisse nach einer klinischen Intervention. Insgesamt ist noch mehr Arbeit erforderlich, um die optimale Technologie zur Messung biologischer Rhythmen wie der Nahrungsaufnahme zu ermitteln und ihren Einsatz in der klinischen TB-Bewertung umzusetzen.
Die Integration der Chronobiologie in die Untersuchung der mitochondrialen Dysfunktion bei Tuberkulose
Obwohl die Funktion und Dysfunktion der Mitochondrien bereits bei BD untersucht wurde, wurde unseres Wissens nach in keiner Studie ein chronobiologischer Ansatz berücksichtigt. Es wäre sehr hilfreich zu verstehen, ob zirkadiane Lebensstilfaktoren wie Essenszeit, Bewegung und Schlaf die Mitochondrienfunktion bei BD positiv modulieren können und ob sie im weiteren Sinne auch bei Komorbiditäten von Vorteil sein könnten. Allgemeinärzte.
Erforschung von Essrhythmen als Interventionsziel
Weitere Untersuchungen sind erforderlich, um wirksamere Interventionsstrategien für die Behandlung von BD zu identifizieren, insbesondere für Patienten, die eine zirkadiane desynchronisierte Ernährung aufweisen. Darüber hinaus unterstreicht das Potenzial für nachteilige Auswirkungen der Pharmakotherapie auf den Energiehaushalt die Notwendigkeit komplementärer Ansätze zur Prävention und Behandlung metabolischer Komorbiditäten. Nicht-pharmazeutische Interventionen, insbesondere solche im Zusammenhang mit der Wahl des Lebensstils, könnten positive Veränderungen für diejenigen bewirken, die unter diesem schwerwiegenden Problem leiden, von dem mehr Menschen betroffen sind als berichtet. Es hat sich beispielsweise gezeigt, dass zwischenmenschliche und soziale Rhythmustherapien Stimmungssymptome verbessern und Rückfälle bei BD verhindern, indem sie Patienten dabei helfen, Routinen zur Stabilisierung ihres Tagesrhythmus zu etablieren.
Zeitlich begrenzte Fütterung (TRE) bezieht sich auf die Beschränkung des täglichen Fütterungsfensters auf 12 bis 20 Stunden und zeigt Vorteile in mehreren Aspekten der menschlichen Physiologie, einschließlich der Möglichkeit, dem metabolischen Jetlag entgegenzuwirken. Obwohl nur wenige Studien zur ERT am Menschen durchgeführt wurden, gibt es Hinweise darauf, dass die Gehirnfunktion und der periphere Energiestoffwechsel mit dieser Methode optimiert werden können, einschließlich der Förderung der Ketonkörpersynthese. Die Rolle von Ketonkörpern im Gehirn wird mit einem verbesserten Energiestoffwechsel in Verbindung gebracht und Ketose ist ein zunehmend attraktives therapeutisches Ziel bei BD. Darüber hinaus ermöglicht TRE die Regulierung des Fettstoffwechsels durch Hormone, die an der Stimmung beteiligt sind, wie Leptin, Adiponektin und Ghrelin. ERT kann verwendet werden, um bestimmten Stoffwechselanomalien entgegenzuwirken, die mit einer Verschlechterung der Symptome einer Stimmungsstörung in Verbindung gebracht werden, und das begrenzte Essfenster ermöglicht die Überwindung der zirkadianen desynchronisierten Essgewohnheiten.
Abschluss Störungen im zirkadianen Rhythmus wirken sich negativ auf Stoffwechselprozesse aus, was für Menschen mit Tuberkulose relevant ist. Schlaf-Wach- und Nahrungs-Fasten-Zyklen werden durch eine Störung des zirkadianen Rhythmus beeinflusst und sind ein typisches Merkmal der BD. Es ist jedoch noch nicht klar, ob die Störung auf physiologische Unterschiede bei Menschen mit BD zurückzuführen ist oder ob es sich dabei um einen Faktor handelt das trägt zu den damit verbundenen Störungen bei. In dieser Übersicht wurden wichtige Erkenntnisse im Zusammenhang mit BD und der Prävalenz metabolischer Dysfunktionen bei dieser Patientengruppe untersucht, was darauf hindeutet, dass eine veränderte Energieregulierung ein Schlüsselfaktor für die Pathophysiologie der Krankheit ist. Menschen mit Tuberkulose zeigen häufig Anzeichen eines metabolischen Jetlags , und es sind weitere Untersuchungen erforderlich, um den Zusammenhang zwischen biologischen Rhythmen, wie z. B. dem Zeitpunkt der Mahlzeiten, und dem Fortschreiten der Krankheit zu bestimmen. Darüber hinaus kann es möglich sein, ungünstige Krankheitsverläufe durch Interventionen wie die zeitbegrenzte Ernährung ( Time-Restricted Füttern , TRE) zu begrenzen, die die Synchronisierung zwischen Energiestoffwechsel und der zirkadianen Uhr verbessern. Als aufstrebendes Fachgebiet der Medizin zeigen chrono-ernährungsbasierte Ansätze in der Psychiatrie Potenzial zur Verbesserung der BD-Symptome, insbesondere angesichts der Unvorhersehbarkeit pharmakologischer Interventionen und der damit verbundenen Behandlungsresistenz. Als 24-Stunden-Gesellschaft sind weitere Untersuchungen erforderlich, um die Rolle von Rhythmusstörungen bei psychiatrischen Erkrankungen abzugrenzen. |
















