| Einführung |
Laut einem Bericht der Weltgesundheitsorganisation (WHO) konsumieren 53 % der westlichen Bevölkerung regelmäßig Alkohol. Heutige Trinker konsumieren durchschnittlich 32,8 g Alkohol pro Tag, und der Gehalt eines Standardgetränks liegt je nach Land zwischen 8 g (zum Beispiel im Vereinigten Königreich2) und 14 g in den Vereinigten Staaten sowie 13 g. 6 g in Kanada bis 20 g in Österreich.
Vorhofflimmern (AF) ist die häufigste symptomatische Arrhythmie weltweit, und die Kombination aus Bevölkerungsalterung und Lebensstilfaktoren, einschließlich Alkoholkonsum und seinen Folgen, trägt zu einer wachsenden Inzidenz dieser Krankheit bei ( Abbildung 1 ).
Obwohl die kardiovaskuläre Schutzwirkung kleiner Mengen Alkohol beispielsweise bei Gefäßerkrankungen diskutiert wurde, kann ein moderater gewohnheitsmäßiger Konsum mit Vorhofflimmern in Zusammenhang stehen. Daher empfehlen aktuelle Konsensdokumente ein umfassendes Management von Lebensstilkomponenten, einschließlich der Vermeidung von übermäßigem Alkoholkonsum, um das Auftreten und Fortschreiten von Vorhofflimmern zu verhindern.
In diesem Artikel überprüften die Autoren veröffentlichte Berichte über Alkohol und Vorhofflimmern, einschließlich pathophysiologischer Mechanismen, der Rolle von übermäßigem Alkoholkonsum, gewohnheitsmäßigem Trinken auf allen Ebenen, Zusammenhängen zwischen Alkohol und anderen Risikofaktoren für Vorhofflimmern und den prognostischen oder therapeutischen Auswirkungen.
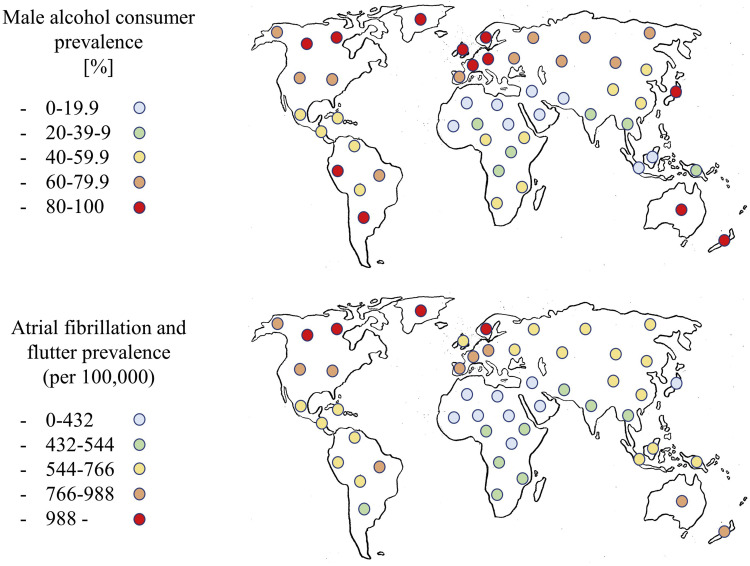
Abbildung 1. Weltkarte: Alkoholkonsum im Vergleich zur Prävalenz von Vorhofarrhythmien. (Oben) Prävalenz des Alkoholkonsums bei Männern, %. (Unten) Prävalenz von Vorhofflimmern und -flattern pro 100.000. Bemerkenswert ist, dass diese Abbildung eine grafische Darstellung darstellt, um den Zusammenhang zwischen der Prävalenz von Vorhofflattern/-flimmern und Alkoholkonsum zu veranschaulichen, basierend auf der Prävalenz des Alkoholkonsums bei Männern. Diese Zahl gibt keinen Aufschluss über die spezifischen Beziehungen der einzelnen Länder oder Geschlechter.
| Zusammenhang zwischen Alkoholkonsum und Vorhofflimmern |
Übermäßiger Alkoholkonsum und Urlaubsherzsyndrom. Das Urlaubsherzsyndrom wurde erstmals 1978 von Ettinger und Kollegen eingeführt, die bei 24 Patienten einen Krankenhausaufenthalt wegen Vorhofflimmern nach übermäßigem Alkoholkonsum am Wochenende beschrieben. Obwohl einige dieser Menschen regelmäßig Alkohol konsumierten, zeigten spätere Untersuchungen, dass das Urlaubsherzsyndrom nicht nur bei Gewohnheitstrinkern auftritt, sondern auch bei Nichttrinkern nach einer Episode starken Alkoholkonsums auftreten kann.
Es kann schwierig sein, einen eindeutigen zeitlichen Zusammenhang zwischen Alkoholkonsum und der Entstehung von Vorhofflimmern zu beurteilen, da einige Patienten zum Zeitpunkt des Alkoholkonsums Vorhofflimmern entwickeln, während bei anderen das Vorhofflimmern zwischen 12 und 36 Stunden nach dem übermäßigen Ereignis auftritt. Das Vorhofflimmern endet normalerweise innerhalb von 24 Stunden nach dem Verzehr, aber bei einem Drittel der Patienten kann es zu einem erneuten Auftreten des Vorhofflimmerns mit anschließender Essattacke kommen.
> Gewohnheitsmäßiger Alkoholkonsum
Regelmäßiger Alkoholkonsum kann Bluthochdruck oder Fettleibigkeit als Risikofaktor für Vorhofflimmern übertreffen. In einer bevölkerungsbasierten japanischen Kohortenstudie (8602 Teilnehmer) war starker Alkoholkonsum (>69 g/Tag) mit einer Hazard Ratio (RI) für die Entwicklung von Vorhofflimmern von 2,68 verbunden, verglichen mit einem RI von 1,72 für Fettleibigkeit und 1,02 gegen Bluthochdruck.
Der Zusammenhang zwischen chronischem mäßigem bis hohem Alkoholkonsum und der Inzidenz von Vorhofflimmern ist gut belegt, ein erhöhtes Risiko für Vorhofflimmern bei niedrigem oder hohem Alkoholkonsum wurde jedoch nicht durchgängig nachgewiesen.
> Spezifische Liste von Getränken, Alkohol und FA
Es ist nicht klar, wie verschiedene alkoholische Getränke zum Vorhofflimmern-Risiko beitragen. Einige Studien berichteten, dass bei denjenigen, die mehr als 14 Standardgetränke pro Woche konsumierten, nur Wein und Spirituosen und kein Bier ein erhöhtes Risiko für Vorhofflimmern hatte.
> Spezifischer Zusammenhang zwischen Geschlecht, Alkohol und Vorhofflimmern
Einige Studien zeigten ein erhöhtes Risiko für das Auftreten von Vorhofflimmern bei Männern, die Alkohol konsumieren. Mehrere Studien konnten kein erhöhtes VHF-Risiko bei Frauen bei allen Alkoholkonzentrationen nachweisen.
> Auswirkung von Alkoholentzug.
Die meisten aktuellen Daten deuten auf einen relativ linearen Zusammenhang zwischen Alkoholkonsum und neu auftretendem Vorhofflimmern hin. Basierend auf Beobachtungsstudien und nicht randomisierten Studien gibt es bei Patienten mit Vorhofflimmern in der Vorgeschichte wahrscheinlich keine sichere Menge an täglichem Alkoholkonsum. .
> Alkoholentzugssyndrom
Das plötzliche Aufhören übermäßigen Trinkens kann zum Alkoholentzugssyndrom (AAS) führen, das sowohl mit atrialen als auch ventrikulären Arrhythmien einhergeht.
| Pathophysiologie |
Das Einsetzen von AF-Auslösern wird durch Alkohol aufgrund eines erhöhten autonomen Ungleichgewichts und direkter akuter atrialer elektrophysiologischer Effekte gefördert, was zu kürzeren atrialen Aktionspotentialen, einer größeren Streuung der Refraktärität und einer langsameren intraatrialen Überleitung führt ( Abbildung 2 ).
Längerer Alkoholkonsum begünstigt eine atriale Kardiomyopathie, die strukturellen, funktionellen und elektrischen Umbauprozessen des Vorhofs ähnelt, wodurch Vorhofflimmern-Episoden stabilisiert und zu deren Fortschreiten beigetragen werden.
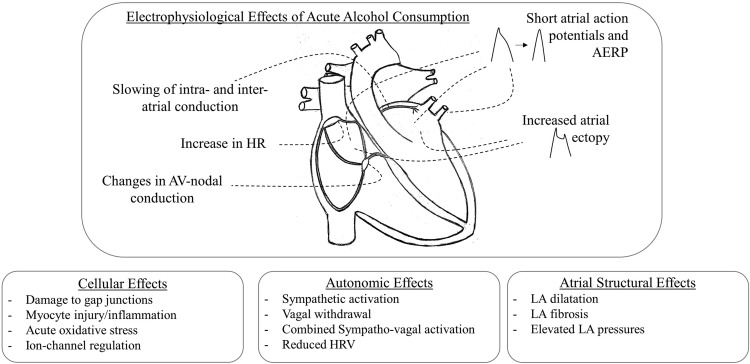
Figur 2 . Arrhythmogene Mechanismen von Alkohol. Die elektrophysiologischen, zellulären, autonomen und atrialen strukturellen Auswirkungen, die durch akuten Alkoholkonsum verursacht werden. AERP: atriale effektive Refraktärzeit; AV, atrioventrikulär; HR, Herzfrequenz; HRV, Herzfrequenzvariabilität; LA, linkes Atrium.
> Akute und mittelschwere arrhythmogene Wirkungen des Alkoholkonsums
Beim Menschen wurden die akuten kardialen Auswirkungen von Alkohol zunächst bei 14 Patienten im Rahmen elektrophysiologischer Untersuchungen beschrieben. In dieser Studie führten fünf Standardschüsse Whisky zu einer Verkürzung der atrialen Refraktärzeit und einer langsameren intraatrialen Überleitung. Kürzlich zeigte eine Veröffentlichung, dass kürzlicher Alkoholkonsum bei 100 Patienten, die vier Wochen lang mit einem kontinuierlichen EKG-Monitor und einem am Knöchel angebrachten transdermalen Ethanolsensor ausgestattet waren, mit einem Anstieg einzelner Vorhofflimmerepisoden verbunden war.
> Vorhofkardiomyopathie aufgrund chronischen Alkoholkonsums
Chronischer Alkoholkonsum ist mit einer Vorhofkardiomyopathie verbunden, die sowohl strukturelle als auch funktionelle Veränderungen widerspiegelt. in Humanstudien, bei denen Vorhofflimmern deutlich kürzere effektive atriale Refraktärzeiten aufwies und bei denen elektroanatomische Kartierungen niedrigere globale bipolare Spannungen, komplexe atriale Potentiale und eine langsamere atriale Leitungsgeschwindigkeit bei Trinkern im Vergleich zu Nichttrinkern ergaben.
Beim Menschen ist Alkoholkonsum mit einer mechanischen Dysfunktion des Vorhofs verbunden und Alkohol ist ein Prädiktor für einen vergrößerten LA-Durchmesser und das Auftreten von Vorhofflimmern. Herz-MRT bei gesunden Komastrinkern könnte weitere Aufschluss über zugrunde liegende strukturelle Veränderungen geben, da vorübergehende Anstiege der ventrikulären T2-Signalintensität auf ein Myokardödem und eine globale relative Verstärkung im Einklang mit einer Hyperämie hindeuteten.
> Autonome Wirkungen von Alkohol
Alkoholkonsum ist mit einer autonomen Aktivierung verbunden, die sowohl sympathischen als auch vagalen Reaktionen ähnelt. Im Allgemeinen verkürzt die vagale Aktivierung die Refraktärität des Vorhofs und kann den Wiedereintritt erleichtern, während die sympathische Aktivierung die zelluläre Kalziumkonzentration erhöht, was in Kombination mit der spontanen Kalziumfreisetzung aus dem sarkoplasmatischen Retikulum AF-Auslöser auslösen kann. Darüber hinaus kann Vorhofflimmern selbst durch die gleichzeitige Entladung des sympathischen und parasympathischen Nervensystems ausgelöst werden.
> Alkoholkonsum und Komorbiditäten im Zusammenhang mit Vorhofflimmern
Vorhofflimmern ist häufig eine Folge einer Vorhofkardiomyopathie, die möglicherweise aus einer Vielzahl von Komorbiditäten und Risikofaktoren besteht, die mit Vorhofflimmern verbunden sind. Alkoholkonsum ist pathophysiologisch mit Vorhofflimmern-Risikofaktoren wie Bluthochdruck, Schlafapnoe und linksventrikulärer Dysfunktion verbunden, die ein Vorhofflimmern-Substrat aufrechterhalten können.
Obwohl Alkohol das Risiko für Herzrhythmusstörungen bei gesunden Menschen erhöht, wird vermutet, dass bereits bestehende Vorhofstrukturveränderungen einen zunehmenden Einfluss auf die Arrhythmogenese haben, was wichtig wird, da chronischer Alkoholkonsum strukturelle Veränderungen induziert.
| Fazit und therapeutische Implikationen |
Alkoholkonsum ist ein akzeptierter und beliebter Bestandteil des Lebensstils, aber übermäßiger Konsum sowie gewohnheitsmäßiger Alkoholkonsum in moderaten Mengen sind mit einem erhöhten Risiko für Vorhofflimmern verbunden, und zwar durch direkte Auswirkungen, die das Risiko für Vorhofflimmern (Ferienherzsyndrom) vorübergehend erhöhen fortschreitende Entwicklung eines arrhythmogenen Substrats.
Auch wenn die Ergebnisse epidemiologischer Studien möglicherweise verwirrend sind, zeichnen sie ein ziemlich konsistentes Bild, dass Alkoholabstinenz für das Wiederauftreten und die Behandlung von Vorhofflimmern sowie für die Vorbeugung oder Entwicklung damit verbundener Komorbiditäten von Vorteil ist. Da der Zusammenhang zwischen Alkoholkonsum und Vorhofflimmern-Risiko ziemlich linear zu sein scheint, gibt es bei Patienten mit Vorhofflimmern in der Vorgeschichte möglicherweise kein sicheres Maß für den täglichen Alkoholkonsum. Allerdings sind weitere Studien erforderlich, um die Evidenz für die besten klinischen Empfehlungen zu untermauern.
















