Zusammenfassung Hypertensive Schwangerschaftsstörungen (HDP) sind nach wie vor weltweit eine der Hauptursachen für schwangerschaftsbedingte mütterliche und fetale Morbidität und Mortalität. Betroffene Frauen haben im späteren Leben auch ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen, unabhängig von den herkömmlichen Risiken für Herz-Kreislauf-Erkrankungen. Trotz der unmittelbaren und langfristigen Risiken für Herz-Kreislauf-Erkrankungen haben sich die Empfehlungen für die Diagnose und Behandlung von HDP in den Vereinigten Staaten in den letzten Jahrzehnten kaum oder gar nicht geändert, im Gegensatz zu den Hypertonie-Richtlinien für die Allgemeinbevölkerung. Zu den Gründen für diesen Ansatz gehören die Frage nach dem Nutzen einer Normalisierung der Blutdruckbehandlung für schwangere Frauen sowie theoretische Bedenken hinsichtlich des Wohlbefindens des Fötus aufgrund einer Verringerung der utero-plazentaren Perfusion und der utero-Exposition gegenüber blutdrucksenkenden Medikamenten. Dieser Bericht basiert auf einer Durchsicht der aktuellen Literatur und umfasst normale physiologische Veränderungen in der Schwangerschaft, die sich auf das klinische Erscheinungsbild von HDP auswirken können; Epidemiologie von HDP und die unmittelbaren und langfristigen Folgen von HDP; die Pathophysiologie der Präeklampsie, einer HDP, die häufig mit Proteinurie einhergeht und zunehmend als heterogene Erkrankung mit unterschiedlichen klinischen Phänotypen und wahrscheinlich unterschiedlichen pathologischen Mechanismen anerkannt wird; ein kritischer Überblick über aktuelle nationale und internationale HDP-Richtlinien; Neue Hinweise darauf, dass eine Senkung der Blutdruckbehandlungsziele während der Schwangerschaft schwere mütterliche Hypertonie reduzieren kann, ohne das Risiko eines Schwangerschaftsverlusts, einer intensiven Neugeborenenversorgung oder allgemeiner mütterlicher Komplikationen zu erhöhen; und die zunehmend anerkannte Morbidität im Zusammenhang mit postpartaler Hypertonie/Präeklampsie. Abschließend diskutieren wir die Zukunft der Forschung auf diesem Gebiet und die dringende Notwendigkeit, die sozioökonomischen und biologischen Faktoren zu untersuchen, die zu rassischen und ethnischen Ungleichheiten in der Gesundheitsversorgung von Müttern beitragen können. |
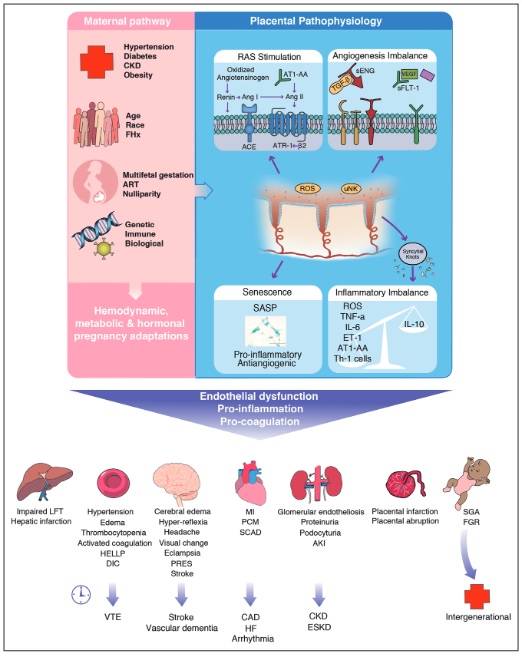
Pathogenese von HDP: Vorbestehende mütterliche Komorbiditäten, nicht veränderbare Patientenmerkmale, Fortpflanzungsgeschichte sowie genetische und immunologische Faktoren erhöhen das Risiko, eine hypertensive Schwangerschaftsstörung (HDP) zu entwickeln. Die molekularen und pathophysiologischen Mechanismen der Präeklampsie sind weitgehend unbekannt, aber die Ursache ist wahrscheinlich eine Kombination und Wechselwirkung zwischen Faktoren aus dem mütterlichen und plazentaren Stoffwechselweg.61 Die variablen Beiträge der zugrunde liegenden pathophysiologischen Stoffwechselwege von Mutter und Plazenta führen zu heterogenen Phänotypen der HDP. . Die damit verbundenen weitreichenden endovaskulären Schäden und Funktionsstörungen können von langer Dauer sein und möglicherweise generationsübergreifende Auswirkungen haben.
Kommentare
Die Behandlung von Bluthochdruck während der Schwangerschaft scheint für viele Frauen sicher zu sein und kann das mütterliche Risiko einer schweren Hypertonie verringern, ohne das fetale und neonatale Risiko zu erhöhen, heißt es in einer neuen wissenschaftlichen Stellungnahme der American Heart Association, die in der Fachzeitschrift Hypertension veröffentlicht wurde .
Eine wissenschaftliche Stellungnahme ist eine Expertenanalyse der aktuellen Forschung und kann als Grundlage für zukünftige Leitlinien für die klinische Praxis dienen. In dieser Stellungnahme „Hypertonie in der Schwangerschaft: Diagnose, Blutdruckziele und Pharmakotherapie“ überprüften und analysierten Experten aus den Bereichen Geburtshilfe und Gynäkologie, mütterlich-fetale Medizin, Kardiologie, Nephrologie, Bluthochdruck und Innere Medizin Qualitätsstudien mit Schwerpunkt auf hohem Blutdruck während der Schwangerschaft Schwangerschaft einschließlich Schwangerschaftshypertonie und Präeklampsie/Eklampsie.
Die neuesten Statistiken der American Heart Association zeigen, dass Bluthochdruck während der Schwangerschaft, definiert als ein systolischer Druck von 140 mm Hg oder mehr , weltweit die zweithäufigste Todesursache bei Müttern ist. Schwere Fälle sind für Mütter unmittelbar oder kurz nach der Entbindung und noch Jahre nach der Schwangerschaft mit einem erhöhten Risiko für Herz-Kreislauf-Komplikationen verbunden.
Bluthochdruck während der Schwangerschaft erhöhte das Risiko von Komplikationen für den Nachwuchs, wie z. B. Frühgeburt, geringes Gestationsalter und niedriges Geburtsgewicht.
Die Häufigkeit von Bluthochdruck während der Schwangerschaft nimmt weltweit zu, und Daten deuten darauf hin, dass Frauen unterschiedlicher Rasse und ethnischer Herkunft in den USA überproportional davon betroffen sind, insbesondere solche, die Schwarze, Indianer oder amerikanische Ureinwohner sind. Alaska.
Zu den Zielen der Behandlung während der Schwangerschaft gehören die Vorbeugung von schwerem Bluthochdruck und die Verhinderung einer Frühgeburt, damit der Fötus vor der Entbindung heranreifen kann.
„Jahrzehntelang war der Nutzen einer Blutdruckbehandlung für schwangere Frauen unklar. Und es gab Bedenken hinsichtlich des Wohlbefindens des Fötus aufgrund der Exposition gegenüber blutdrucksenkenden Medikamenten“, sagte Vesna D. Garovic, MD, Ph.D., Vorsitzende der Verfassergruppe, Professorin für Medizin und Vorsitzende der Abteilung für Nephrologie und Bluthochdruck mit gemeinsamer Ernennung in der Abteilung für Geburtshilfe und Gynäkologie der Mayo Clinic in Rochester, Minnesota.
„Durch unsere umfassende Durchsicht der vorhandenen Literatur ist es beruhigend, neue Beweise dafür zu sehen, dass die Behandlung von Bluthochdruck während der Schwangerschaft sicher und wirksam ist und bei niedrigeren Schwellen als bisher angenommen von Nutzen sein kann. „Jetzt haben wir die aktuelle Stellungnahme, die sich auf Bluthochdruck während der Schwangerschaft konzentriert, um als Grundlage für eine optimale Behandlung und zukünftige Forschung zu dienen.“
Der Erklärung zufolge weisen die Vereinigten Staaten unter den Ländern mit hohem Einkommen eine der höchsten Müttersterblichkeitsraten im Zusammenhang mit Bluthochdruck auf. Herz-Kreislauf-Erkrankungen, darunter Schlaganfall und Herzversagen, sind mittlerweile für bis zur Hälfte aller Müttersterblichkeiten in den USA verantwortlich, und die Krankenhauseinweisungen wegen schwangerschaftsbedingtem Schlaganfall stiegen von 1994 bis 2011 um mehr als 60 %.
Präeklampsie, die auftritt, wenn Bluthochdruck während der Schwangerschaft mit Anzeichen von Leber- oder Nierenproblemen wie Eiweiß im Urin einhergeht, betrifft 5 bis 7 % der Schwangerschaften und ist für mehr als 70.000 Todesfälle bei Müttern und 500.000 Todesfälle verantwortlich . Nach Angaben der American Heart Association kommt es jedes Jahr weltweit zu fetalen Todesfällen.
„Angesichts der steigenden Zahl von Fällen von Bluthochdruck während der Schwangerschaft und den mit Bluthochdruck verbundenen Komplikationen hat sich das Problem zu einer Krise der öffentlichen Gesundheit entwickelt, insbesondere bei Frauen unterschiedlicher ethnischer und rassischer Herkunft“, sagte Garovic.
Während die Definition von Bluthochdruck für die Allgemeinbevölkerung gemäß den Richtlinien des American College of Cardiology (ACC)/American Heart Association (AHA) für die Prävention, Erkennung, Bewertung und Behandlung von erhöhtem Blutdruck aus dem Jahr 2017 bei 130/80 mm Hg liegt Erwachsene, die meisten Leitlinien weltweit definieren Bluthochdruck während der Schwangerschaft als 140/90 mm Hg .
Es besteht kein Konsens darüber, wann mit der Behandlung von Bluthochdruck während der Schwangerschaft begonnen werden soll, da Bedenken hinsichtlich der möglichen Auswirkungen der Medikamente auf den Fötus bestehen. Mehrere Gesundheitsorganisationen empfehlen den Beginn der Behandlung, wenn die Blutdruckmessungen während der Schwangerschaft zwischen 140/90 mm Hg (kanadische Richtlinien) und 160/110 mm Hg (US-Richtlinien) liegen.
Die neue Stellungnahme weist darauf hin, dass eine blutdrucksenkende Therapie bei Bluthochdruck in der Schwangerschaft das Auftreten schwerer Bluthochdruckerkrankungen deutlich reduziert.
Weitere Untersuchungen sind erforderlich, um festzustellen, inwieweit eine Behandlung von Bluthochdruck auf einer niedrigeren Schwelle schwerwiegende hypertensive Komplikationen, insbesondere Organschäden und hypertensive Notfälle, verringern kann. Die Reduzierung von schwerem Bluthochdruck könnte besonders wichtig in Gemeinden sein, in denen es an Ressourcen und Fachwissen für die Reaktion auf Bluthochdruck-Notfälle mangelt, schreiben die Autoren der Stellungnahme.
„Zukünftige Studien sollten sich mit der Frage befassen, ob eine Senkung der Schwelle für die Behandlung von Bluthochdruck während der Schwangerschaft eine sichere und rechtzeitige Blutdruckkontrolle ermöglichen und eine übereilte Entbindung aufgrund unkontrollierter Hypertonie vermeiden könnte“, sagte Garovic.
Bisher deuten die neuesten Forschungsergebnisse darauf hin, dass die Behandlung von Bluthochdruck während der Schwangerschaft mit blutdrucksenkenden Medikamenten offenbar keine negativen Auswirkungen auf das Wachstum oder die Entwicklung des Fötus hat. Die Vorbeugung von Bluthochdruck während der Schwangerschaft fördert die Gesundheit von Müttern sowohl während als auch nach der Schwangerschaft .
Es ist allgemein bekannt, dass Frauen, die während der Schwangerschaft an Bluthochdruck leiden, im Vergleich zu Frauen, deren Blutdruck während der Schwangerschaft normal war, häufiger nach der Schwangerschaft einen anhaltenden Bluthochdruck entwickeln. Die Aussage untermauert aktuelle Forschungsergebnisse, die darauf hindeuten, dass Änderungen des Lebensstils vor und während der Schwangerschaft das Potenzial haben, die mütterlichen und fetalen Ergebnisse zu verbessern:
- Ernährungsumstellungen vor und während der Schwangerschaft können die Gewichtszunahme begrenzen und den Schwangerschaftsausgang verbessern.
- Bewegung während der Schwangerschaft kann das Risiko einer Schwangerschaftshypertonie um etwa 30 % und das Risiko einer Präeklampsie um etwa 40 % senken.
Die Erklärung hebt auch folgende Problembereiche hervor:
- Es gibt zunehmend Hinweise darauf, dass Bluthochdruck nach der Geburt (postpartal) mit schwerwiegenden Gesundheitsproblemen für Mütter verbunden sein kann.
- Die aktuelle Wissenschaft legt nahe, dass Ärzte Behandlungsentscheidungen unter Berücksichtigung von Risikofaktoren und Patientenpräferenzen individualisieren sollten.
- Die Betreuung von Frauen mit Bluthochdruck während der Schwangerschaft ist oft komplex und ein multidisziplinäres Team aus medizinischen Fachkräften kann von Vorteil sein.
„Zukünftige klinische Studien sind erforderlich, um die Frage zu beantworten, wann mit der Behandlung von Bluthochdruck während der Schwangerschaft begonnen werden sollte“, sagte Garovic. „Darüber hinaus wird eine enge Zusammenarbeit zwischen der American Heart Association und dem American College of Obstetricians and Gynecologists von entscheidender Bedeutung für die Optimierung der Diagnose und Behandlung von Bluthochdruck während der Schwangerschaft und für die Verbesserung der unmittelbaren und langfristigen Ergebnisse für viele Frauen sein, die während der Schwangerschaft an Bluthochdruck leiden.“ .
Diese wissenschaftliche Stellungnahme wurde von der Gruppe freiwilliger Autoren im Auftrag des Hypertension Council der American Heart Association erstellt; der Wissenschaftliche Unterausschuss des Rates für Nierenerkrankungen bei Herz-Kreislauf-Erkrankungen; der Rat für Atherosklerose, Thrombose und Gefäßbiologie; der Cardiometabolic Health and Lifestyle Council; der Rat für periphere Gefäßerkrankungen; und der Schlaganfallrat.

Greifen Sie auf den vollständigen Text auf Englisch zu
Die wissenschaftlichen Aussagen der American Heart Association fördern ein größeres Bewusstsein für Herz-Kreislauf-Erkrankungen und Schlaganfallprobleme und tragen dazu bei, fundierte Entscheidungen im Gesundheitswesen zu erleichtern. Wissenschaftliche Stellungnahmen beschreiben, was aktuell zu einem Thema bekannt ist und in welchen Bereichen weiterer Forschungsbedarf besteht. Während wissenschaftliche Aussagen in die Leitlinienentwicklung einfließen, geben sie keine Behandlungsempfehlungen ab. Die Richtlinien der American Heart Association enthalten die offiziellen Empfehlungen der Association für die klinische Praxis.
Co-Autoren sind Vizepräsidentin Phyllis August, MD, MPH.; Ralf Dechend, MD; S. Ananth Karumanchi, MD.; Suzanne McMurtry Baird, DNP, RN.; Thomas Easterling, MD; Laura A. Magee, MD.; Sarosh Rana, MD, MPH.; und Jane V. Vermunt, MBCh.B., M.Sc. Angaben zum Autor sind im Manuskript aufgeführt.
















