| Zusammenfassung Bei fast einem Drittel der Patienten verläuft die Infektion mit dem Hepatitis-C-Virus (HCV) als akute Erkrankung (Müdigkeit, Arthralgie, Gelbsucht), die meisten verlaufen jedoch asymptomatisch. Nach einer akuten Infektion können bis zu 45 % der jungen, gesunden Patienten starke Antikörper und eine zellvermittelte Immunantwort entwickeln, die zu einer spontanen Ausrottung des Virus führt. Bei den meisten infizierten Patienten gelingt es jedoch nicht, das Virus zu beseitigen. Dies führt zu chronischen Infektionen und fortschreitenden Leberschäden. |
Wie häufig kommt es vor?
Hepatitis C scheint in den meisten Teilen der Welt endemisch zu sein. Es wird geschätzt, dass die weltweite Gesamtprävalenz etwa 1,6 % beträgt, was 115 Millionen früheren virämischen Infektionen entspricht; Die Inzidenz und Prävalenz von Infektionen weist erhebliche geografische, altersbedingte und genotypische Unterschiede auf.
In einigen Teilen der Welt kann die Prävalenz bis zu 5–15 % betragen und verschiedene Regionen weisen ein unterschiedliches Risikoprofil und Alter auf. Die Prävalenz ist in bestimmten Bevölkerungsgruppen höher, beispielsweise bei inhaftierten oder institutionalisierten Personen.
Was ist die Ursache?
HCV ist ein infektiöses hepatotropes Virus aus der Familie der Flaviviren, das durch perkutanen Kontakt mit Blut übertragen wird. Die weltweit häufigste Ursache sind unsichere Injektionspraktiken während der medizinischen Behandlung.
Auch bei injizierenden Drogenkonsumenten kommt es häufig zu Infektionen. Seltener erfolgt die Übertragung durch sexuelle Aktivität, perinatal, intranasal oder nach versehentlichem Kontakt mit Blut (z. B. Hämodialyse).
Auch Blut und Blutprodukte, die nicht auf HCV untersucht wurden, waren Infektionsquellen. Etwa 10 % der Menschen mit einer HCV-Infektion haben keinen anerkannten Risikofaktor.
Einige Patienten, insbesondere jüngere Frauen, scheiden das Virus spontan aus, die meisten Menschen entwickeln jedoch eine chronische Infektion. Schwarze Menschen scheinen das Virus am wahrscheinlichsten spontan zu überwinden.
Wie wird es präsentiert?
Die Patienten sind im Allgemeinen asymptomatisch, können jedoch Anzeichen einer dekompensierten Zirrhose oder eines hepatozellulären Karzinoms aufweisen.
♦ Akute Infektion
Nach der ersten Exposition gegenüber dem Virus sind die meisten Patienten asymptomatisch. Etwa 30 % weisen charakteristische Symptome und Anzeichen wie Müdigkeit, Arthralgie oder Gelbsucht auf, die mit einem vorübergehenden Anstieg der Serumaminotransferasen, insbesondere der Alaninaminotransferase, einhergehen. Ein fulminantes Leberversagen ist jedoch äußerst selten.
♦ Chronische Infektion
Eine chronische Hepatitis-C-Infektion wird im Allgemeinen als das Fortbestehen von HCV-RNA im Blut für mindestens 6 Monate definiert. Die Patienten sind im Allgemeinen asymptomatisch, können jedoch Anzeichen einer dekompensierten Zirrhose (wie Gelbsucht, Aszites und hepatische Enzephalopathie) oder eines hepatozellulären Karzinoms aufweisen. Gelegentlich können bei Patienten extrahepatische Manifestationen auftreten (wie Vaskulitis, Nierenkomplikationen und Porphyria cutanea tarda).
Faktoren, die die Entwicklung einer chronischen Lebererkrankung beeinflussen, sind das höhere Alter zum Zeitpunkt der Infektion und das männliche Geschlecht. Auch eine chronische Hepatitis B, eine HIV-Infektion oder starker Alkoholkonsum erhöhen das Risiko einer fortschreitenden Lebererkrankung.
In einer prospektiven Studie an Patienten mit fortgeschrittener Hepatitis-C-bedingter Lebererkrankung war regelmäßiger Kaffeekonsum mit einer Verlangsamung des Krankheitsverlaufs verbunden. Der Konsum von mehr als 2 Tassen koffeinhaltigen Kaffee täglich ist mit einer Verringerung der histologischen Aktivität (Entzündung) chronischer HCV verbunden. Der tägliche Cannabiskonsum ist stark mit schwerer Fibrose und Steatose verbunden.
Wie wird Hepatitis C diagnostiziert?
Diagnosetests für HCV werden verwendet, um die Diagnose zu stellen, Infektionen durch Screening von Spenderblut zu verhindern und Entscheidungen über die medizinische Behandlung von Patienten zu treffen.
Was Sie wissen müssen |
♦ Akute Infektion
Zur Diagnose einer akuten Infektion ist ein HCV-RNA-Test erforderlich. Säuretests umfassen die reverse Transkription, gefolgt von der Polymerase-Kettenreaktion (PCR), der Analyse verzweigtkettiger DNA und der transkriptionsvermittelten Amplifikation (TMA). Ein positives Ergebnis weist auf das Vorliegen einer aktiven Infektion hin. Es gibt keinen bevorzugten Nukleinsäuretest, der empfindlichste ist jedoch der AMT.
Allerdings verwenden die meisten Anbieter PCR, da diese leichter verfügbar ist. Es ist wichtig zu bedenken, dass 15–45 % der exponierten Personen das Virus schließlich ohne Behandlung eliminieren. Bei diesen Patienten bleibt der HCV-Antikörpertest positiv, die Patienten sind jedoch nicht mehr virämisch und der Nukleinsäuretest wird negativ.
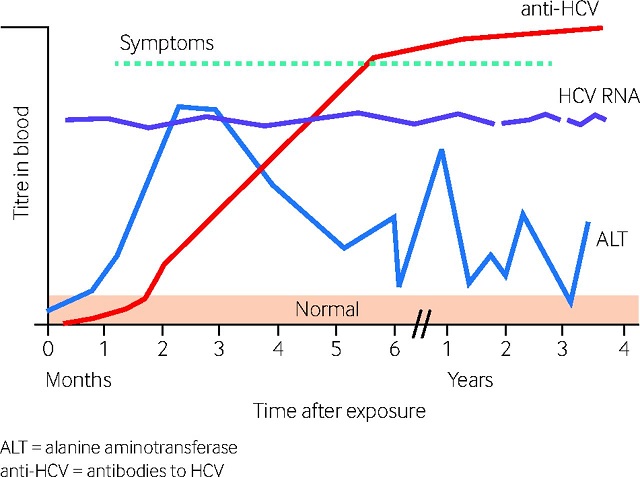 Veränderungen der Bluttiter von HCV-Infektionsmarkern im Laufe der Zeit. (angepasst vom Newfoundland and Labrador Public Health Laboratory. HCV-RNA (HCV-RNA-Nukleinsäureamplifikationstest). ALT : Alaninaminotransferase. Anti-HCV : Anti-HIV-Antikörper
Veränderungen der Bluttiter von HCV-Infektionsmarkern im Laufe der Zeit. (angepasst vom Newfoundland and Labrador Public Health Laboratory. HCV-RNA (HCV-RNA-Nukleinsäureamplifikationstest). ALT : Alaninaminotransferase. Anti-HCV : Anti-HIV-Antikörper
♦ Chronische Infektion
≈ Antikörpertests
Nach dem Kontakt mit dem Virus kann es mehrere Wochen dauern, bis sich Anti-HCV-Antikörper entwickeln. Darüber hinaus können Patienten das Virus bis zu 12 Wochen nach einer akuten Exposition (z. B. einer kontaminierten Nadelverletzung) spontan ausscheiden.
Daher kann ein Screening-Test wie der Enzymimmunoassay (EIE) negativ ausfallen und sollte nach 3 Monaten wiederholt werden. Bei allen Patienten mit einer HCV-Infektion sollte vor Beginn der Behandlung eine virale Genotypisierung durchgeführt werden, um das am besten geeignete Therapieschema zu bestimmen.
Ein EIE-Screeningtest weist Antikörper gegen das Virus nach. Dieselben Nukleinsäuretests, die bei akuten Infektionen verwendet werden, bestätigen die Virämie bei einem Patienten mit positivem EIE oder bewerten die Wirksamkeit einer antiviralen Therapie. Ein positives Ergebnis weist auf eine aktive Infektion hin.
Bei immungeschwächten oder dialysierten Patienten kann es gelegentlich zu falsch negativen Ergebnissen kommen. Bei Patienten mit einer Autoimmunerkrankung kann es zu falsch positiven Ergebnissen kommen. Auch der Verdacht falsch positiver oder negativer Ergebnisse sollte einen HCV-RNA-Test veranlassen.
≈ Leberfunktionstests
Die körperliche Untersuchung oder Laborwerte allein können möglicherweise erst im fortgeschrittenen Stadium auf eine Erkrankung hinweisen. Serumaminotransferasen, insbesondere Alaninaminotransferase, können zur Messung der Krankheitsaktivität verwendet werden, ihre Sensitivität und Spezifität sind jedoch gering.
≈ Leberbiopsie
Eine Leberbiopsie wird nicht zur Diagnose von Hepatitis C verwendet, ist aber hilfreich bei der Stadieneinteilung der Fibrose und dem Grad der Leberentzündung. Da eine direkt wirkende antivirale Therapie derzeit jedoch als sehr wirksam gilt, ist eine Biopsie selten gerechtfertigt. Ein weiterer möglicher Grund für die Durchführung einer Biopsie besteht darin, die Möglichkeit einer Leberzirrhose abzuklären und damit ein Überwachungsprogramm für hepatozelluläre Karzinome einzuleiten.
≈ Andere nicht-invasive Tests
Der Behandlungsstandard zur Vorhersage einer Fibrose im Vergleich zur Leberbiopsie sind nichtinvasive Tests. In Europa haben sich nicht-invasive Tests wie die Elastographie als Ersatz für die Leberbiopsie zunehmend durchgesetzt. Allerdings reicht die Elastographie allein nicht aus, um eine Fibrose auszuschließen oder zu bestätigen.
Wie wird Hepatitis C behandelt?
Ziel einer antiviralen Behandlung ist die Eliminierung des Virus aus dem Blut. Die Behandlung ist auch mit einer Stabilisierung oder sogar Verbesserung der Leberhistologie und der klinischen Entwicklung verbunden. Weitere Ziele sind die Symptomkontrolle und die Prävention fortschreitender Lebererkrankungen, einschließlich Leberzirrhose, dekompensierter Lebererkrankung und hepatozellulärem Karzinom.
♦ Akute Infektion
Es gibt keine spezifische Behandlung für eine akute Exposition, bis eine Virämie festgestellt wurde. Wenn Arzt und Patient entscheiden, dass eine Verzögerung der Erstbehandlung akzeptabel ist, sollte der Patient mindestens 6 Monate lang auf eine spontane Beseitigung des Virus überwacht werden. In diesem Fall ist eine antivirale Behandlung nicht erforderlich.
Die in den ersten 6 Monaten angewendete Behandlung ist die gleiche wie bei einer chronischen Infektion. Die HCV-RNA sollte mindestens 12–16 Wochen lang überwacht werden, um vor Beginn der Behandlung Zeit für eine spontane Clearance zu lassen. Wenn HCV-RNA nicht innerhalb von 12 bis 16 Wochen nach der Exposition nachgewiesen wird, ist es unwahrscheinlich, dass der Patient infiziert war oder eine spontane Beseitigung des Virus erlebt hat.
♦ Chronische Infektion
Leitlinien der American Association for the Study of Liver Diseases (AASLD) und der Infectious Diseases Society of America (IDSA) empfehlen die Behandlung aller HCV-infizierten Patienten, mit Ausnahme derjenigen mit einer kurzen Lebenserwartung (z. B. Komorbiditäten). Studien zeigen, dass eine Behandlung zu Beginn der Krankheit mit besseren Ergebnissen verbunden ist, als wenn man wartet, bis sich die Krankheit entwickelt.
Interferon-Therapieschemata werden derzeit bei HCV-Infektionen nicht empfohlen, da die Erstlinientherapie jetzt die neueren oralen direkten antiviralen Wirkstoffe verwendet. Bis zu 30 % der mit Interferon behandelten HCV-infizierten Patienten entwickeln eine schwere Depression.
Eine 12-jährige Bevölkerungskohortenstudie ergab, dass HCV-infizierte Patienten mit einer Interferon-induzierten Depression in der Vorgeschichte ein deutlich erhöhtes Risiko für wiederkehrende Depressionen hatten, auch ohne zusätzliche Exposition gegenüber Interferon α. Die Einnahme von Antidepressiva während der Behandlung mit Interferon α verringert das Risiko eines erneuten Auftretens nicht.
Die rasante Entwicklung neuer antiviraler Wirkstoffe hat zu Änderungen in den Behandlungsrichtlinien geführt, und Therapeutika basieren jetzt auf direkt wirkenden antiviralen Wirkstoffen (DALYs). Bevor Sie die am besten geeignete Behandlung auswählen, sollten Sie einen Spezialisten konsultieren. Spezifische Therapien hängen vom HCV-Genotyp und dem Vorliegen oder Fehlen einer Zirrhose ab.
Aktuelle Behandlungen für eine Hepatitis-C-Infektion. • Daclatasvir plus Sofosbuvir • Elbasvir/Grazoprevir-Kombination • Ledipasvir/Sofosbuvir-Kombination • Kombination von Ombitasvir/Paritaprevir/Ritonavir mit oder ohne Dasabuvir • Sofosbuvir plus Simeprevir • Sofosbuvir/Velpatasvir-Kombination |
Neue Behandlungsmöglichkeiten für Hepatitis-C-Infektionen • Sofosbuvir/Velpatasvir/Voxilaprevir-Kombination • Glecaprevir/Pibrentasvir-Kombination (Glecaprevir ist ein Protein-3/4A-Protease-Inhibitor. Pibrentasvir ist ein NS5A-Inhibitor • NS5a-Inhibitoren der zweiten Generation (außer Velpatasvir). • Alternative Daclatasvir-Therapien. • Andere Behandlungen. |
Eine Cochrane-Überprüfung von 138 randomisierten klinischen Studien (25.232 Patienten) aus dem Jahr 2017, in denen DALYs ohne Intervention oder Placebo, allein oder mit Co-Interventionen verglichen wurden, ergab, dass es sich bei DALYs in erster Linie um Kurzzeitstudien handelte und dass es als Ersatzergebnis kaum virologische Reaktionen gab oder keine Daten über die Wirkung von DALYs auf die Hepatitis-C-bedingte Morbidität oder Mortalität.
Die Einführung von DALYs in HCV-Therapiepläne bedeutet, dass ein erhöhtes Risiko einer Wechselwirkung mit anderen Arzneimitteln besteht, die der Patient möglicherweise erhält (antiretrovirale Arzneimittel, Antikonvulsiva, Antimykotika, Kortikosteroide, Statine, Antibiotika, pflanzliche Arzneimittel). Es besteht auch ein geringes Risiko einer Hepatitis-B-Reaktivierung.
Wie ist die Prognose für behandelte Patienten mit chronischer Infektion?
Die Sterblichkeit steigt und die Zahl der HCV-bedingten Todesfälle in den USA übersteigt derzeit die Zahl der Todesfälle durch HIV/AIDS. Die Zahl der Todesfälle durch HCV betrug im Jahr 2014 19.659 (5 Todesfälle/100.000 Einwohner), hauptsächlich bei Patienten im Alter von 55 bis 64 Jahren (25 Todesfälle/100.000 Einwohner oder 50,9 % aller Todesfälle). Die Sterblichkeitsrate war bei Männern etwa 2,6-mal höher als bei Frauen.
Eine anhaltende virologische Reaktion (SVR) ist definiert als nicht nachweisbares Virus im Serum 3 Monate nach Abschluss der Behandlung, was gut mit der langfristigen Virusfreiheit korreliert. Eine systematische Überprüfung ergab hohe SVR-Raten für alle von der FDA zugelassenen Behandlungen.
Die SVR-Raten lagen bei Patienten mit einer HCV-Genotyp-1-Infektion in den meisten Populationskombinationen bei >95 %. Die Gesamtrate schwerwiegender unerwünschter Ereignisse und Behandlungsabbrüche war bei allen Patienten niedrig (<10 %).
Es ist ratsam, auf Alkohol zu verzichten, das Idealgewicht beizubehalten, eine Prophylaxe gegen Hepatitis A oder B (durch Impfung) und HIV durch Safer Sex zu ergreifen.
Wie bei therapienaiven Patienten variieren die behandelten Patienten je nach HCV-Genotyp und dem Vorliegen oder Fehlen einer Zirrhose. Allerdings hängt es auch davon ab, dass die vorherige Therapie, die Sie erhalten haben, nicht wirksam war.
Kann Hepatitis C verhindert werden?
Saubere Nadeln und der Austausch von Nadeln für intravenöse Drogenkonsumenten konnten das Risiko einer HCV-Übertragung verringern. Obwohl die sexuelle Übertragung von HCV sehr ineffizient ist, ist Safer Sex bei Menschen mit mehreren Partnern und bei HIV-Infizierten eine vernünftige Vorsichtsmaßnahme. Bei medizinischen und zahnmedizinischen Eingriffen sollten medizinische und zahnmedizinische Einweggeräte verwendet werden. Das Risiko einer HCV-Ansteckung durch unsichere Arztpraxen ist in entwickelten Ländern sehr gering.
Sollte ein Screening auf Hepatitis C in der Allgemeinbevölkerung durchgeführt werden?
Screening-Tests können von Land zu Land unterschiedlich sein und insbesondere können Industrieländer andere Praktiken anwenden als Entwicklungsländer, die nur über begrenzte medizinische Einrichtungen verfügen. Die örtlichen Richtlinien sollten befolgt werden.
Beispielsweise sollten Babys, die in Ländern geboren wurden, in denen ein hohes Risiko einer medizinischen Übertragung besteht, auf HCV getestet werden. Die US Preventive Services Task Force hatte von einem routinemäßigen Screening auf HCV-Infektionen abgeraten, empfiehlt nun aber ein Screening für Personen mit hohem Infektionsrisiko.
Die US-amerikanischen National Institutes of Health empfehlen ein Screening auf Gruppen mit hohem Infektionsrisiko, darunter Drogenkonsumenten und Gefangene. Die Centers for Disease Control and Prevention (CDC) empfehlen außerdem ein Screening bei Flüchtlingen als Teil der routinemäßigen medizinischen Untersuchung von Neuankömmlingen.
In den USA wird ein Screening nach Geburtskohorte (z. B. die Kohorte aller zwischen 1945 und 1965 geborenen Personen) empfohlen; Dieser Ansatz scheint kosteneffektiv zu sein.
Das CDC empfiehlt ein einmaliges Screening für alle Personen, die zwischen 1945 und 1965 geboren wurden, da es sich in dieser Bevölkerungsgruppe um eine unverhältnismäßig hohe Prävalenz von HCV-Infektionen handelt. Diese Empfehlung gilt möglicherweise nicht für andere Länder, da spezifische Screening-Ansätze von der Epidemiologie abhängen.
















