Blutdrucksenkung und Risiko eines neu auftretenden Typ-2-Diabetes: eine Metaanalyse einzelner Teilnehmerdaten
Höhepunkte Es ist allgemein bekannt, dass die Blutdruckkontrolle eine wichtige Strategie zur Reduzierung kardiovaskulärer Ereignisse bei Menschen mit Diabetes ist. Aber kann eine Senkung des Blutdrucks überhaupt das Risiko senken, an Typ-2-Diabetes zu erkranken? Und wenn ja, machen die Medikamente, die wir verschreiben, um dieses Ziel zu erreichen, einen Unterschied? Diese Datenanalyse, die Studien mit mehr als 145.000 Teilnehmern umfasste, zeigt, dass eine Senkung des systolischen Blutdrucks um 5 mm Hg mit einer Verringerung des Risikos, an Typ-2-Diabetes zu erkranken, um 11 % verbunden war. Unter den wichtigsten blutdrucksenkenden Medikamentenklassen waren ACE-Hemmer und ARBs mit einem geringeren Risiko für die Entwicklung von Diabetes verbunden, Kalziumkanalblocker hatten keinen statistisch signifikanten Einfluss, Betablocker und Thiaziddiuretika erhöhten jedoch das Risiko für die Entwicklung von Diabetes. . Diese Studie hat wichtige Implikationen für Diabetes-Präventionsstrategien in der Grundversorgung sowie für die Behandlungen, die wir zur Kontrolle des Bluthochdrucks wählen. |
Hintergrund
Die Senkung des Blutdrucks ist eine etablierte Strategie zur Vorbeugung der mikro- und makrovaskulären Komplikationen von Diabetes, ihre Rolle bei der Vorbeugung von Diabetes selbst ist jedoch unklar.
Ziel dieser Studie war es , diese Frage anhand individueller Teilnehmerdaten aus großen randomisierten kontrollierten Studien zu untersuchen.
Methoden
Es wurde eine einstufige Metaanalyse der individuellen Teilnehmerdaten durchgeführt, in der die Daten gepoolt wurden, um die Auswirkung einer Blutdrucksenkung per se auf das Risiko eines neu auftretenden Typ-2-Diabetes zu untersuchen.
Mithilfe einer Netzwerk-Metaanalyse der Daten einzelner Teilnehmer wurden die unterschiedlichen Auswirkungen von fünf Hauptklassen von blutdrucksenkenden Arzneimitteln auf das Risiko eines neu auftretenden Typ-2-Diabetes untersucht.
Insgesamt wurden Daten aus 22 Studien, die zwischen 1973 und 2008 durchgeführt wurden, von der Blood Pressure Lowering Treatment Trialists‘ Collaboration (University of Oxford, Oxford, Vereinigtes Königreich) erhoben. Wir schlossen alle Studien zur Primär- und Sekundärprävention ein, in denen eine bestimmte Klasse oder Klassen von blutdrucksenkenden Medikamenten im Vergleich zu Placebo oder anderen Klassen von blutdrucksenkenden Medikamenten eingesetzt wurden und die in jedem randomisierten Arm eine Nachbeobachtungszeit von mindestens 1000 Personenjahren hatten.
Teilnehmer mit einer bekannten Diabetesdiagnose zu Studienbeginn und Studien, die an Patienten mit vorherrschendem Diabetes durchgeführt wurden, wurden ausgeschlossen. Das stratifizierte Cox-Proportional-Hazards-Modell wurde für die einstufige Metaanalyse der Daten einzelner Teilnehmer verwendet, und logistische Regressionsmodelle wurden für die Netzwerk-Metaanalyse der Daten einzelner Teilnehmer verwendet, um das relative Risiko (RR) für Vergleiche von Arzneimittelklassen zu berechnen.
Ergebnisse
145.939 Teilnehmer (88.500 [60–6 %] Männer und 57.429 [39–4 %] Frauen) aus 19 randomisierten kontrollierten Studien wurden in die einstufige Metaanalyse der individuellen Teilnehmerdaten einbezogen.
In die Netzwerk-Metaanalyse der Daten einzelner Teilnehmer wurden 22 Studien einbezogen. Nach einer mittleren Nachbeobachtungszeit von 4–5 Jahren (IQR 2–0) wurde bei 9883 Teilnehmern ein neu aufgetretener Typ-2-Diabetes diagnostiziert.
Die Senkung des systolischen Blutdrucks um 5 mm Hg reduzierte das Risiko für Typ-2-Diabetes in allen Studien um 11 % (Risikoverhältnis 0–89 [95 %-KI: 0–84–0–95]).
Die Untersuchung der Wirkung von fünf Hauptklassen von blutdrucksenkenden Arzneimitteln zeigte, dass im Vergleich zu Placebo Angiotensin-Converting-Enzym-Inhibitoren (RR 0-84 [95 % 0-76-0-93]) und Angiotensin-II-Rezeptorblocker (RR 0- 84 [0-76-0-92]) reduzierte das Risiko eines neu auftretenden Typ-2-Diabetes; Allerdings erhöhte die Verwendung von β-Blockern (RR 1-48 [1-27-1-72]) und Thiaziddiuretika (RR 1-20 [1-07-1-35]) dieses Risiko und wurde nicht festgestellt wesentliche Wirkung für Kalziumkanalblocker (RR 1-02 [0-92-1-13]).
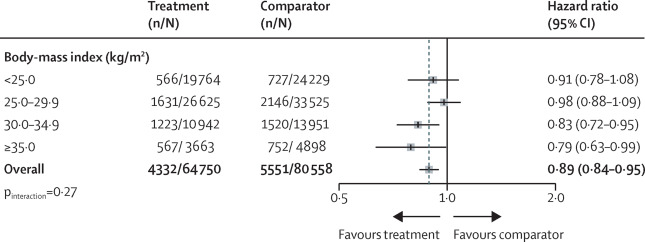
Blutdrucksenkende Behandlung und Risiko eines neu auftretenden Typ-2-Diabetes, nach Basiskategorien des Body-Mass-Index
Deutung
Allerdings haben etablierte pharmakologische Interventionen qualitativ und quantitativ unterschiedliche Auswirkungen auf Diabetes, wahrscheinlich aufgrund ihrer unterschiedlichen Off-Target-Wirkungen, wobei Angiotensin-Converting-Enzym-Inhibitoren und Angiotensin-II-Rezeptorblocker die günstigsten Ergebnisse erzielen. Diese Erkenntnisse unterstützen die Indikation bestimmter Klassen von blutdrucksenkenden Arzneimitteln zur Diabetesprävention, wodurch die Arzneimittelauswahl auf der Grundlage des klinischen Risikos einer Person für Diabetes weiter verfeinert werden könnte. |
Mögliche Mechanismen
Obwohl die genauen biologischen Wege, über die erhöhter Blutdruck zu neu auftretendem Typ-2-Diabetes führt, unbekannt sind, wurden mehrere mögliche Mechanismen beschrieben. Pathophysiologische Folgen einer Hypertonie sind unter anderem Insulinresistenz, Gefäßentzündungen und endotheliale Dysfunktionen , die der klinischen Manifestation eines Diabetes meist vorausgehen.
Die Insulinresistenz könnte eine entscheidende Rolle im Zusammenspiel zwischen Stoffwechsel und Herz-Kreislauf-Wegen spielen.
Andere Wege, wie eine erhöhte Aktivierung des sympathischen Nervensystems und chronische Entzündungen, die zu einer endothelialen Dysfunktion führen, wurden ebenfalls als Zusammenhang zwischen Bluthochdruck und Diabetesrisiko vermutet.
Es ist zu beachten, dass die Wirkung von blutdrucksenkenden Medikamentenklassen auf diese vermittelnden Faktoren unterschiedlich ist und ihre unterschiedlichen Off-Target-Wirkungen erklären könnte. Beispielsweise wurde gezeigt, dass die Renin-Angiotensin-Hemmung unabhängig von der blutdrucksenkenden Wirkung die Konzentration von Entzündungsmarkern verringert, was ihre Schutzwirkung bei Diabetes verstärken könnte.
Ein weiterer plausibler biologischer Mechanismus für seine Schutzwirkung ist die Verbesserung der Insulinresistenz durch Unterdrückung reaktiver Sauerstoffspezies.
Im Fall von β-Blockern und Thiaziddiuretika ist der biologische Weg des Diabetesrisikos zwar nicht mit Sicherheit bekannt, doch Studien deuten darauf hin, dass die Veränderung der Insulinsekretion und des Kohlenhydratstoffwechsels bei β-Blockern sowie der Kaliummangel bei Thiaziddiuretika eine Rolle spielen könnten . Darüber hinaus haben CCBs keine bekannten wesentlichen Auswirkungen auf diese Vermittlungsmechanismen oder könnten zusätzliche pathophysiologische Folgen haben, die ihre blutdrucksenkende Wirkung zunichte machen.
Um diese und andere mögliche Mechanismen zu untersuchen, sind weitere experimentelle Studien erforderlich. Indem diese Studie zeigt, dass das Diabetesrisiko mit Medikamenten, die nicht gegen Hyperglykämie wirken, verändert werden kann, regt sie darüber hinaus zukünftige Forschungen an, um andere molekulare Angriffspunkte für die Diabetesprävention zu identifizieren.
Implikationen aller verfügbaren Beweise
Diese Studie legt nahe, dass die Senkung des Blutdrucks zusätzlich zu den bekannten positiven Auswirkungen auf die Reduzierung kardiovaskulärer Ereignisse auch zur Vorbeugung von Diabetes beitragen kann.
Das relative Ausmaß der Verringerung des systolischen Blutdrucks pro 5 mm Hg war ähnlich wie bei der Prävention schwerwiegender kardiovaskulärer Ereignisse, was die Argumente für eine Blutdrucksenkung durch Interventionen wie z. B. des Lebens, die bekanntermaßen den Blutdruck senken, stärken wird und blutdrucksenkende Behandlungen mit Medikamenten und möglicherweise Gerätetherapien.
Auch die unterschiedlichen Wirkungen einiger Medikamentenklassen unterstützen die Entscheidungsfindung bei der Medikamentenauswahl entsprechend dem Risikoprofil jedes Einzelnen. Insbesondere Angiotensin-Converting-Enzym-Hemmer und Angiotensin-II-Rezeptor-Antagonisten sollten die Medikamente der Wahl sein , wenn das klinische Risiko einer Diabeteserkrankung besorgniserregend ist, während β-Blocker und Thiaziddiuretika nach Möglichkeit vermieden werden sollten.
Diese Studie regt auch zu weiterer Forschung an, um alternative Mechanismen zur Diabetesprävention zu identifizieren und klinisch zu testen, die nicht unbedingt auf Hyperglykämie abzielen. Somit könnte diese Forschung zusätzliche Möglichkeiten bieten, die wachsende Belastung durch Diabetes einzudämmen.
















