Le diagnostic inapproprié de pneumonie acquise en communauté (PAC) était fréquent dans cette étude menée sur 17 000 adultes hospitalisés dans 48 hôpitaux du Michigan, en particulier chez les personnes âgées, celles atteintes de démence et celles présentant un état mental altéré. Un traitement antibiotique complet chez les personnes faussement diagnostiquées avec une PAC peut être préjudiciable.
Dans cette étude de cohorte portant sur 17 290 adultes hospitalisés et traités pour une pneumonie dans 48 hôpitaux du Michigan, 12,0 % ont reçu un diagnostic incorrect. Les patients plus âgés, ceux atteints de démence et ceux présentant un état mental altéré présentaient le plus grand risque d’être mal diagnostiqués. Chez les patients mal diagnostiqués, la prescription d’un cycle complet d’antibiotiques était associée à des effets indésirables liés aux antibiotiques.
Les infections des voies respiratoires inférieures, y compris la pneumonie acquise en communauté (PAC), sont la quatrième cause la plus fréquente d’hospitalisation et la cause infectieuse la plus courante d’hospitalisation aux États-Unis. Bien que de nombreux patients hospitalisés traités pour une pneumonie aient une infection, des diagnostics inexactes ou inappropriés de pneumonie (c’est-à-dire un diagnostic de pneumonie en l’absence de pneumonie) sont courants.
Bien que certains diagnostics erronés de PAC soient inévitables en raison de l’incertitude diagnostique au moment de l’admission, de nombreux patients continuent à être mal diagnostiqués même après leur sortie de l’hôpital. Un diagnostic inapproprié de PAC peut nuire aux patients en retardant la reconnaissance et le traitement de pathologies aiguës (par exemple, exacerbation de l’insuffisance cardiaque), chroniques ou nouvelles (par exemple, cancer du poumon), et peut entraîner des erreurs diagnostiques, une utilisation inutile d´antibiotiques, des effets indésirables et une résistance aux antibiotiques.
Il a été difficile de quantifier précisément la proportion de patients traités pour PAC qui reçoivent un diagnostic incorrect, en raison de l’absence de définitions validées. En 2022, nous avons élaboré une métrique pour quantifier les diagnostics inappropriés de PAC, qui a été validée et ensuite approuvée par le National Quality Forum (NQF). Dans cet article, nous appliquons cette métrique à une cohorte de patients hospitalisés traités pour PAC dans 48 hôpitaux du Michigan afin de mieux comprendre l´épidémiologie et les résultats associés à un diagnostic inapproprié de PAC.
Cette étude de cohorte prospective, comprenant une révision des dossiers médicaux et des appels téléphoniques aux patients, a été réalisée dans 48 hôpitaux du Michigan. Des extracteurs formés ont évalué rétrospectivement les patients hospitalisés pour pneumonie acquise en communauté (PAC) entre le 1er juillet 2017 et le 31 mars 2020.
Les patients étaient éligibles à l’étude s’ils étaient des adultes hospitalisés en soins généraux, avec un code de diagnostic de sortie pour pneumonie et ayant reçu des antibiotiques les jours 1 ou 2 de l’hospitalisation. Les données ont été analysées de février à décembre 2023.
Un diagnostic inapproprié de PAC a été défini à l’aide d’une métrique approuvée par le National Quality Forum, comme une antibiothérapie orientée vers la PAC chez des patients présentant moins de 2 signes ou symptômes de PAC ou avec des images thoraciques négatives.
Les facteurs de risque de diagnostic inapproprié ont été évalués, et chez les patients faussement diagnostiqués, les résultats composites à 30 jours (mortalité, réadmission, visite aux urgences, infection à Clostridioides difficile et événements indésirables liés aux antibiotiques) ont été documentés et stratifiés pour un traitement antibiotique complet (>3 jours) contre un traitement court (≤3 jours) à l’aide de modèles d´équations d´estimation généralisées ajustés aux facteurs de confusion et à la propension au traitement.
Parmi les 17 290 patients hospitalisés et traités pour une pneumonie acquise en communauté (PAC), 2 079 (12,0 %) répondaient aux critères de diagnostic inapproprié (âge médian [IQR], 71,8 [60,1-82,8] ans ; 1 045 [50,3 %] femmes), dont 1 821 (87,6 %) ont reçu un traitement complet par antibiotiques.
Comparés aux patients correctement diagnostiqués pour PAC, ceux qui ont reçu un diagnostic erroné étaient plus âgés (odds ratio ajusté [AOR], 1,08 ; IC 95 %, 1,05-1,11 par décennie) et plus susceptibles de souffrir de démence (AOR, 1,79 ; IC 95 %, 1,55-2,08) ou de présenter un état mental altéré lors de l’admission (AOR, 1,75 ; IC 95 %, 1,39-2,19).
Parmi ceux ayant reçu un diagnostic inapproprié, les résultats composites à 30 jours pour un traitement complet par rapport à un traitement court ne différaient pas (25,8 % contre 25,6 % ; AOR, 0,98 ; IC 95 %, 0,79-1,23).
Cependant, la durée complète du traitement antibiotique était associée à un nombre plus élevé d’effets indésirables liés aux antibiotiques (31 sur 1 821 [2,1 %] contre 1 sur 258 [0,4 %] ; P = 0,03).
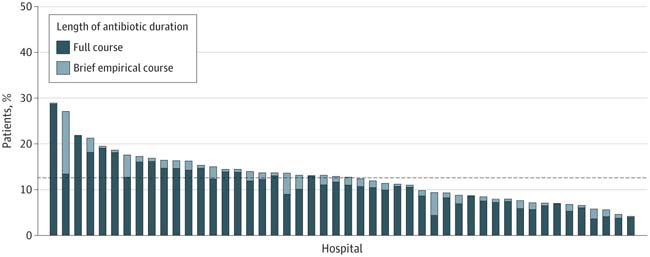
Figure : Patients traités pour une pneumonie acquise en communauté (PAC) ayant reçu un diagnostic incorrect. Un cycle complet de traitement antibiotique est défini comme plus de 3 jours de traitement, et un cycle court comme 3 jours ou moins. Chaque barre représente un hôpital (N = 48), et la ligne en pointillé indique la proportion moyenne de diagnostics inappropriés dans tous les hôpitaux au cours de la période d´étude.
Dans cette étude de cohorte, le diagnostic inapproprié de PAC chez les adultes hospitalisés était fréquent, en particulier chez les personnes âgées, celles atteintes de démence et celles présentant un état mental altéré. Un traitement antibiotique complet chez les personnes mal diagnostiquées avec une PAC peut être préjudiciable.
Nous avons appliqué une métrique innovante et validée à un ensemble unique de données collectées manuellement auprès de patients hospitalisés traités pour PAC et avons découvert qu´environ 1 patient sur 8 était faussement diagnostiqué. La plupart des hôpitaux ont mal diagnostiqué plus de 10 % des patients. Les patients les plus à risque de diagnostic incorrect étaient les personnes âgées, celles atteintes de démence ou présentant un état mental altéré. Au total, près de 88 % des patients mal diagnostiqués avec une PAC ont reçu un cycle complet d´antibiotiques, ce qui a été associé à des effets indésirables documentés par les médecins.
Premièrement, en raison de la fréquence de la PAC, les médecins sont exposés à un risque élevé de biais cognitifs, comme le biais de disponibilité (c’est-à-dire la tendance à prendre des décisions en fonction des informations qui viennent le plus facilement à l’esprit).
Deuxièmement, les symptômes de la PAC ne sont pas spécifiques et peuvent se chevaucher avec d’autres maladies cardiopulmonaires (par exemple, l´exacerbation de l´insuffisance cardiaque), rendant le diagnostic difficile. Étant donné les mauvaises issues associées à la PAC, dans un contexte d’incertitude, les professionnels de santé peuvent privilégier le surtraitement pour éviter de manquer un diagnostic de PAC.
Troisièmement, les mesures de qualité historiques imposées par des organisations comme la Joint Commission (par exemple, l´exigence d’administrer des antibiotiques dans les 6 heures suivant l’admission) peuvent avoir conduit involontairement à davantage de diagnostics inappropriés de PAC. Ces mesures, en vigueur dans les années 2000 et 2010, peuvent encore influencer les pratiques diagnostiques des professionnels de santé.
Enfin, des données publiées précédemment montrent une corrélation entre les diagnostics inappropriés de PAC et de certaines infections urinaires dans les hôpitaux, ce qui suggère que les politiques, procédures ou cultures locales peuvent affecter la précision diagnostique.
Cette étude de cohorte a d’importantes implications cliniques et politiques. Étant donné que les hospitalisations pour PAC sont fréquentes, les diagnostics inappropriés de PAC le sont également. Les risques d’un diagnostic incorrect ne sont pas uniformes dans toutes les populations : les groupes déjà très vulnérables sont les plus à risque de recevoir un diagnostic inapproprié. Ces mêmes populations vulnérables sont également plus susceptibles de subir les effets indésirables liés aux antibiotiques et la morbidité qui en résulte. Il reste donc essentiel de trouver un équilibre entre les dangers d’un sous-diagnostic et d’un surdiagnostic de la PAC.