Points forts Les patients qui se remettent d’une infection à coronavirus souffrent de taux plus élevés de problèmes neurologiques et psychologiques, selon une vaste étude observationnelle publiée dans The Lancet Psychiatry . Des chercheurs de l’Université d’Oxford ont examiné plus d’ un million de dossiers de patients et ont découvert que deux ans après l’infection, les patients qui s’étaient remis du COVID-19 présentaient un risque plus élevé de psychose, de démence et de « brouillard cérébral ». par rapport aux patients qui se sont rétablis du COVID-19. d’autres maladies respiratoires. Pour certains symptômes, il y a eu un pic initial qui s’est ensuite stabilisé. L’anxiété et la dépression sont tombées à des taux comparables à ceux d’autres maladies respiratoires après deux mois. Mais dans le cas du brouillard cérébral , par exemple, les adultes âgés de 18 à 64 ans qui s’étaient remis du COVID-19 en souffraient à un taux 16 % plus élevé que les patients souffrant d’autres maladies respiratoires. La différence était plus marquée chez les personnes de plus de 65 ans, où un risque plus élevé de psychose et de démence était également constaté. |
Arrière-plan
La COVID-19 est associée à un risque accru de séquelles neurologiques et psychiatriques dans les semaines et les mois qui suivent. On ne sait toujours pas combien de temps ces risques perdurent, s’ils affectent les enfants et les adultes de la même manière et si les variantes du SRAS-CoV-2 diffèrent dans leurs profils de risque.
Méthodes
Dans cette analyse d’études de cohorte rétrospectives de 2 ans, nous avons extrait les données du réseau de dossiers de santé électroniques TriNetX, un réseau international de données de dossiers de santé anonymisées d’environ 89 millions de patients collectées auprès des hôpitaux, des soins primaires et des prestataires de soins de santé. spécialistes. (principalement des États-Unis, mais aussi d’Australie, du Royaume-Uni, d’Espagne, de Bulgarie, d’Inde, de Malaisie et de Taiwan).
Une cohorte de patients de tout âge atteints de COVID-19 diagnostiqués entre le 20 janvier 2020 et le 13 avril 2022 a été identifiée et un score de propension apparié (1 : 1) à une cohorte contemporaine de patients atteints de toute autre infection. respiratoire. L’appariement a été effectué sur la base de facteurs démographiques, de facteurs de risque de COVID-19 et de maladie grave à COVID-19, ainsi que du statut vaccinal.
Les analyses ont été stratifiées par groupe d’âge (âge <18 ans [enfants], 18 à 64 ans [adultes] et ≥65 ans [adultes plus âgés]) et par date de diagnostic. Nous avons évalué les risques de 14 diagnostics neurologiques et psychiatriques après une infection par le SRAS-CoV-2 et comparé ces risques avec la cohorte de comparaison appariée. Les trajectoires de risque sur 2 ans ont été représentées par des rapports de risque (HR) variables dans le temps et résumées à l’aide de HR constants sur 6 mois (représentant des risques dans la phase antérieure de suivi, qui n’ont pas encore été bien caractérisés chez les enfants), l’horizon de risque pour chaque résultat (c’est-à-dire le moment où le HR revient à 1) et le temps nécessaire pour égaliser l’incidence dans les deux cohortes.
Nous avons également estimé combien de personnes sont décédées après un diagnostic neurologique ou psychiatrique au cours du suivi dans chaque tranche d’âge. Enfin, nous avons comparé des cohortes appariées de patients diagnostiqués avec le COVID-19 directement avant et après l’émergence des variantes alpha (B.1.1.7), delta (B.1.617.2) et omicron (B.1.1.529).
Résultats
Nous avons identifié 1 487 712 patients avec un diagnostic enregistré de COVID-19 au cours de la période d’étude, dont 1 284 437 (185 748 enfants, 856 588 adultes et 242 101 personnes âgées ; âge moyen global 42,5 ans [SD 21,9] ; 741 806 [57 ·8%] étaient des femmes et 542 192 [42,2%] étaient des hommes) ont été appariés de manière appropriée avec le même nombre de patients atteints d’une autre infection respiratoire.
Les trajectoires de risque des résultats après l’infection par le SRAS-CoV-2 dans l’ensemble de la cohorte différaient considérablement. Alors que la plupart des critères de jugement présentaient des HR significativement supérieurs à 1 après 6 mois (à l’exception de l’encéphalite, du syndrome de Guillain-Barré, des troubles des nerfs, des racines et plexus nerveux et du parkinsonisme), leurs horizons de risque et le temps nécessaire pour atteindre une incidence égale variaient considérablement.
Les risques de troubles psychiatriques courants sont revenus à la valeur initiale après 1 à 2 mois (troubles de l’humeur à 43 jours, troubles anxieux à 58 jours) et ont ensuite atteint une incidence globale égale à celle du groupe témoin apparié (troubles de l’humeur à 457 jours, troubles anxieux à 58 jours). 417 jours). jours).
En revanche, les risques de déficits cognitifs (appelés brouillard cérébral ), de démence, de troubles psychotiques et d’épilepsie ou de convulsions étaient encore en augmentation à la fin de la période de suivi de deux ans.
Les trajectoires de risque post-COVID-19 différaient chez les enfants par rapport aux adultes : dans les 6 mois suivant l’infection par le SRAS-CoV-2, les enfants ne présentaient pas de risque accru de changements d’humeur (HR 1 · 02 [IC à 95 % 0,94–1· 10) ou des troubles anxieux (1,00 [0,94-1,06]), mais présentaient un risque plus élevé de déficits cognitifs, d’insomnie, d’hémorragie intracrânienne, d’accident vasculaire cérébral ischémique, de troubles des nerfs, des racines et plexus nerveux, de troubles psychotiques, et l’épilepsie ou les convulsions (HR allant de 1,20 [1,09-1,33] à 2,16 [1,46-3,19]).
Contrairement aux adultes, le déficit cognitif chez les enfants avait un horizon de risque fini (75 jours) et un temps limité pour atteindre une incidence égale (491 jours). Une proportion considérable de personnes âgées ayant reçu un diagnostic neurologique ou psychiatrique, dans l’une ou l’autre des cohortes, sont décédées par la suite, en particulier celles atteintes de démence, d’épilepsie ou de convulsions.
Les profils de risque étaient similaires juste avant et juste après l’émergence du variant alpha (n=47 675 dans chaque cohorte). Juste après (contre juste avant) l’émergence de la variante delta (n = 44 835 dans chaque cohorte), des risques accrus d’accident vasculaire cérébral ischémique, d’épilepsie ou de convulsions, de déficits cognitifs, d’insomnie et de troubles anxieux ont été observés, aggravés par un taux de mortalité plus élevé. Avec omicron (n = 39 845 dans chaque cohorte), le taux de mortalité était inférieur à celui juste avant l’émergence de la variante, mais les risques d’issues neurologiques et psychiatriques restaient similaires.
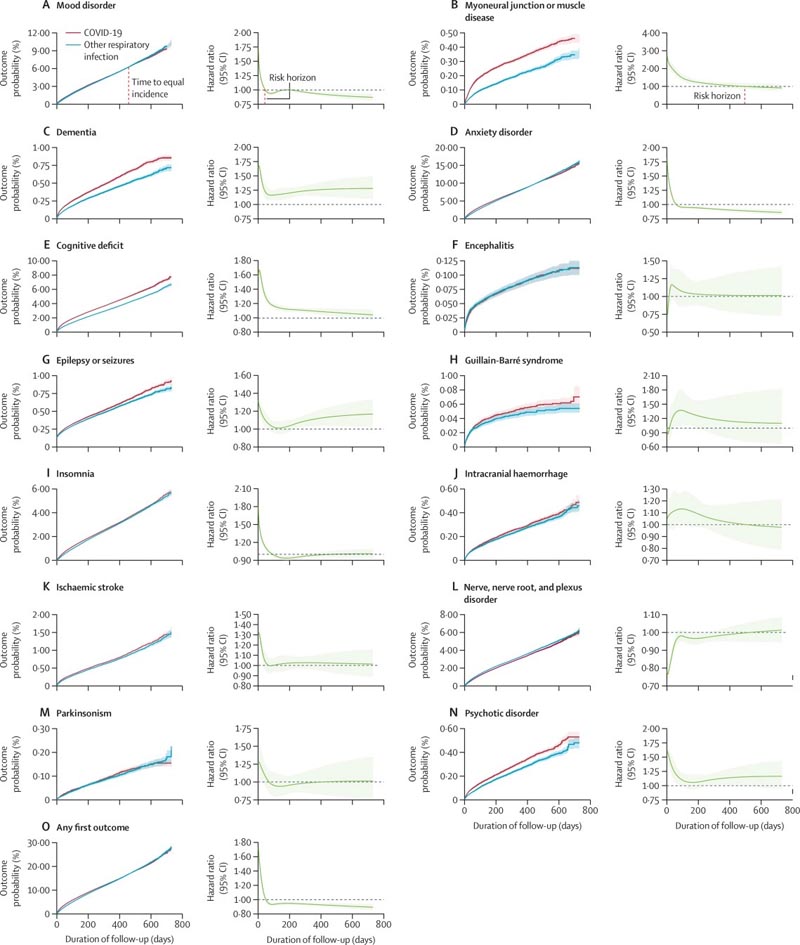
Courbes de Kaplan-Meier et HR variables dans le temps au cours de la période de suivi de 2 ans pour chaque résultat (AN) et tout premier résultat (O) après le COVID-19 ou une autre infection respiratoire dans les cohortes appariées selon le score de propension.
Interprétation
Cette analyse d’études de cohorte rétrospectives de 2 ans portant sur des personnes diagnostiquées avec le COVID-19 a montré que l’incidence accrue des troubles de l’humeur et de l’anxiété était transitoire, sans excès global de ces diagnostics par rapport aux autres infections respiratoires. En revanche, le risque accru de troubles psychotiques, de déficits cognitifs, de démence et d’épilepsie ou de convulsions a persisté tout au long du traitement. Les différentes trajectoires suggèrent une pathogenèse différente de ces résultats.
Les enfants ont un profil de risque psychiatrique global plus bénin que les adultes et les personnes âgées, mais leur risque accru et soutenu pour certains diagnostics est préoccupant. Le fait que les résultats neurologiques et psychiatriques aient été similaires lors des vagues delta et Omicron indique que le fardeau sur le système de santé pourrait continuer même avec des variantes moins graves à d’autres égards.
Nos résultats sont pertinents pour comprendre les risques de troubles neurologiques et psychiatriques aux niveaux individuel et démographique suite à une infection par le SRAS-CoV-2 et peuvent contribuer à éclairer nos réponses à ces problèmes.
Valeur ajoutée de cette étude
À notre connaissance, il s’agit de la première étude avec une cohorte comparative qui évalue les risques de diverses conséquences neurologiques et psychiatriques du COVID-19 jusqu’à 2 ans après l’infection index par le SRAS-CoV-2. Nous avons constaté que les risques d’évolution neurologique et psychiatrique post-COVID suivent des trajectoires différentes : le risque de déficits cognitifs, de démence, de troubles psychotiques et d’épilepsie ou de convulsions reste élevé 2 ans après l’infection par le SRAS-CoV-2, tandis que les risques d’autres diagnostics ( notamment les troubles de l’humeur et l’anxiété) disparaissent au bout de 1 à 2 mois et ne montrent pas d’excès global pendant 2 ans de suivi.
Nous avons également constaté que les trajectoires de risque diffèrent quelque peu chez les enfants : ils ne présentent pas de risque accru de troubles de l’humeur ou d’anxiété (même pendant les 6 premiers mois) et leur risque de déficits cognitifs est transitoire, mais ils partagent le risque que les adultes présentent divers autres diagnostics. . et présentent un risque notable d’épilepsie ou de convulsions. Enfin, nous avons constaté que les risques d’issues neurologiques et psychiatriques restent similaires après l’émergence du variant Omicron (B.1.1.529) comme avec le variant delta (B.1.617.2), mais sont compensés par un taux de mortalité plus faible. significativement inférieur.
Implications de toutes les preuves disponibles
Le risque accru persistant de déficits cognitifs, de démence, de troubles psychotiques et d’épilepsie ou de convulsions post-COVID-19 2 ans après l’infection initiale nécessite une amélioration de la prestation de services pour diagnostiquer et gérer ces séquelles, ainsi que des recherches pour comprendre les mécanismes.
Le profil différent des diagnostics neurologiques et psychiatriques post-COVID-19 chez les enfants éclaire l’ association risque-bénéfice des politiques visant à prévenir le COVID-19 dans les populations pédiatriques et suggère que les mécanismes sous-jacents pourraient être, en partie, différents de ceux des adultes.
L’observation de risques neurologiques et psychiatriques comparables juste après (par rapport à juste avant) l’émergence du variant Omicron suggère un fardeau neuropsychiatrique continu du COVID-19, même avec des variants conduisant à une maladie moins grave.
















