Résumé La maladie artérielle périphérique (MAP) représente un énorme fardeau social et économique et contribue de manière significative au fardeau sanitaire mondial. Les différences entre les sexes en matière d’AOMI sont évidentes, des données récentes suggérant une prévalence égale ou supérieure chez les femmes et que les femmes ont de moins bons résultats cliniques. On ne sait pas pourquoi cela se produit. Pour identifier les raisons sous-jacentes des inégalités entre les sexes dans l’EAP, nous avons mené une exploration plus approfondie à travers une perspective sociale constructive. Une étude de cadrage a été menée à l’aide du modèle de l’Organisation mondiale de la santé pour l’analyse des besoins en matière de soins de santé liés au genre. Des facteurs d’interaction complexes, notamment des variables biologiques, cliniques et sociales, ont été examinés pour mettre en évidence les inégalités liées au sexe dans le diagnostic, le traitement et la prise en charge de l’AOMI. Les lacunes actuelles dans les connaissances ont été identifiées et des idées sur les orientations futures visant à améliorer ces inégalités ont été discutées. Nos résultats mettent en évidence les complexités à plusieurs niveaux qui doivent être prises en compte pour les stratégies visant à améliorer les besoins liés au genre dans les soins de santé PAD. |
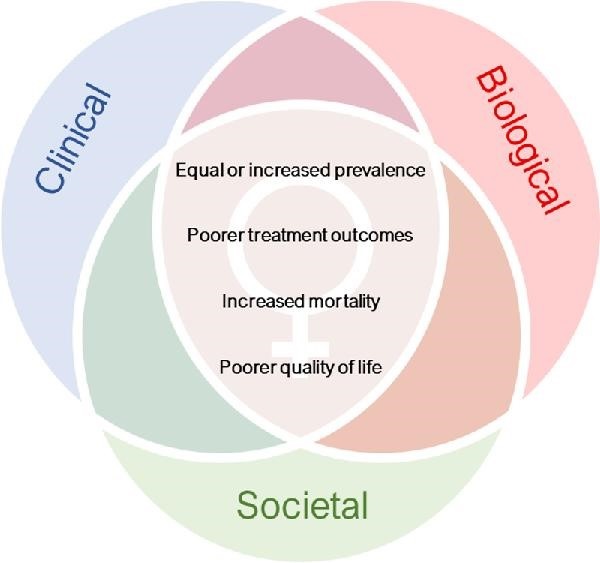
Figure : Interactions biologiques, cliniques et sociales qui ont un impact sur les inégalités liées à la santé chez les femmes atteintes de maladie artérielle périphérique (MAP).
commentaires
Les traitements de la maladie artérielle périphérique (MAP) ont été largement développés chez les hommes et sont moins efficaces chez les femmes, selon une revue publiée dans European Heart Journal – Quality of Care and Clinical Outcome s, une revue de la Société européenne de cardiologie (ESC). L’article met en évidence les raisons biologiques, cliniques et sociales pour lesquelles la maladie peut passer inaperçue chez les femmes, qui répondent moins bien au traitement et ont de moins bons résultats cliniques.
"Il est nécessaire de mieux comprendre pourquoi nous ne nous attaquons pas à l’écart entre les sexes en matière de résultats en matière de santé", a déclaré l’auteur Mary Kavurma, professeure agrégée à l’Australian Heart Research Institute. « Cette revue couvre non seulement les raisons biologiques, mais également la manière dont les services de santé et le rôle des femmes dans la société peuvent jouer un rôle. « Tous ces éléments doivent être pris en compte afin que les méthodes de diagnostic et de traitement les plus efficaces puissent cibler les femmes atteintes de MAP. »
L’AOMI est la principale cause d’amputation des membres inférieurs.
Plus de 200 millions de personnes dans le monde souffrent d’une MAP où les artères des jambes sont bloquées, ce qui restreint la circulation sanguine et augmente le risque de crise cardiaque et d’accident vasculaire cérébral. Les données suggèrent qu’un nombre égal ou supérieur de femmes souffrent de cette maladie et que leurs résultats sont pires. Cet examen a été réalisé pour identifier les raisons des inégalités entre les sexes dans l’EAP. Les chercheurs ont rassemblé les meilleures preuves disponibles et ont utilisé le modèle de l’Organisation mondiale de la santé pour analyser les besoins en matière de soins de santé liés au genre.
Le document commence par un résumé des inégalités entre les sexes dans le diagnostic et le traitement de l’AOMI. Il décrit ensuite les variables biologiques, cliniques et sociales responsables de ces disparités liées au sexe. Concernant le diagnostic , l’AOMI est classée en trois phases : des symptômes asymptomatiques et typiques de douleurs et de crampes dans les jambes lors de la marche, soulagés par le repos (claudication intermittente) et une ischémie chronique menaçant les membres (CLTI), qui est le stade le plus sévère et peut inclure gangrène ou ulcères.
Les femmes ne présentent souvent aucun symptôme ou des symptômes atypiques, tels qu’une légère douleur ou un inconfort lors de la marche ou du repos.
Ils sont moins susceptibles que les hommes de souffrir de claudication intermittente et deux fois plus susceptibles de souffrir de CLTI. Les hormones semblent jouer un rôle, car les femmes ont tendance à présenter des symptômes typiques (claudication intermittente) après la ménopause. L’indice cheville-brachial, qui compare la pression artérielle dans les membres supérieurs et inférieurs, est utilisé pour le diagnostic, mais est moins précis chez les personnes sans symptômes ou avec des muscles du mollet plus petits.
Le traitement de la MAP comprend des médicaments, de l’exercice et une intervention chirurgicale. Il vise à contrôler les symptômes et à réduire les risques d’ulcération, d’amputation, de crise cardiaque et d’accident vasculaire cérébral. Les femmes sont moins susceptibles que les hommes de recevoir les médicaments recommandés et réagissent moins bien à la thérapie par l’exercice supervisé. Les femmes ont des taux de chirurgie plus faibles et sont plus susceptibles de mourir après une amputation ou une chirurgie ouverte que les hommes.
Concernant les raisons des inégalités susmentionnées, des facteurs biologiques peuvent contribuer aux différences entre les sexes dans la présentation, la progression et la réponse au traitement de la maladie. Par exemple, les femmes courent un risque plus élevé de caillots sanguins (une cause de l’AOMI) et de vaisseaux sanguins plus petits, tandis que les contraceptifs oraux et les complications de la grossesse ont été associés à des taux plus élevés d’AOMI.
Les facteurs cliniques font référence à la manière dont les patients interagissent avec les services de santé, à leurs relations avec les médecins et aux processus établis pour diagnostiquer et traiter la MAP. Le document cite une faible sensibilisation au risque de MAP chez les femmes parmi les prestataires de soins de santé et les femmes elles-mêmes. Le personnel de santé est moins susceptible de reconnaître l’AOMI chez les femmes que chez les hommes, et les femmes sont plus susceptibles que les hommes d’être diagnostiquées à tort pour d’autres affections, notamment des troubles musculo-squelettiques.
Les femmes ont tendance à minimiser leurs symptômes et sont moins susceptibles de parler de la MAP avec leur médecin.
Au cours des 10 dernières années, seulement un tiers des participants aux essais cliniques sur le traitement de la MAP étaient des femmes. Une des raisons pourrait être que les critères d’inclusion exigent la présence d’une claudication intermittente, moins fréquente chez les femmes.
L’examen a identifié un certain nombre de variables sociales susceptibles de contribuer aux inégalités entre les sexes dans le PAD. Un statut socio-économique inférieur est associé à une probabilité plus élevée de MAP et d’hospitalisation pour MAP. En outre, l’incidence de la MAP est plus élevée dans les pays à revenu faible ou intermédiaire et augmente plus rapidement chez les femmes. Les auteurs notent que les femmes ont une position socio-économique inférieure à celle des hommes dans la plupart des pays, en partie à cause de la réduction des revenus et des niveaux d’éducation, ainsi que des responsabilités en matière de soins. "La pauvreté accrue et les disparités socio-économiques vécues par les femmes à travers le monde pourraient contribuer à une augmentation des taux de MAP chez les femmes", indique le document.
Les auteurs soulignent la faible proportion de femmes chirurgiennes vasculaires et leur représentation insuffisante dans les rôles de direction et dans les équipes de rédaction des lignes directrices du PAE. Le professeur agrégé co-auteur Sarah Aitken, chirurgienne vasculaire et chef du service de chirurgie à l’Université de Sydney, a commenté : « Tandis que nous travaillons pour encourager les femmes à se former en tant que chirurgiennes vasculaires, le déficit actuel signifie qu’il est peu probable que les patientes se tournent vers un chirurgien. » du même sexe, et la recherche, les publications et les politiques peuvent ne pas représenter pleinement les perspectives des femmes.
Le professeur agrégé Kavurma a exhorté les femmes à ne pas ignorer les symptômes : « Faites attention aux douleurs dans vos mollets lorsque vous marchez ou vous reposez. Demandez à votre médecin quelle est la probabilité que vous souffriez d’une MAP. Les femmes ont tendance à suivre et à attribuer les douleurs aux jambes à une vie bien remplie. "Ils doivent s’arrêter et écouter leur corps."
Elle a conclu : « En tant que biologiste vasculaire, mes principales questions de recherche sur l’AOMI sont les suivantes : Pourquoi les femmes sont-elles asymptomatiques ? La maladie est-elle différente entre les hommes et les femmes, notamment avant la ménopause ? Et pourquoi les femmes réagissent-elles moins bien au traitement ? Les réponses à ces questions sont essentielles : comment les médecins peuvent-ils diagnostiquer et traiter les patients atteints d’AOMI sans comprendre comment la maladie évolue et si elle est différente selon les sexes ? Pour améliorer les traitements, nous avons également besoin que les essais cliniques incluent davantage les femmes.
La Société européenne de cardiologie (ESC) sensibilise depuis 2008 aux différences entre les sexes dans les maladies cardiovasculaires avec une campagne Women in the ESC. De nombreuses activités ont suivi, notamment un focus sur les femmes et les maladies cardiovasculaires lors du congrès ESC 2011. L’ESC héberge le seul registre de grossesse et de maladies cardiaques (ROPAC). En 2022, la politique de genre de l’ESC a été lancée, fixant des objectifs pour l’inclusion des femmes cardiologues et scientifiques en cardiologie à des postes de direction et décrivant des mesures pour améliorer l’égalité des sexes, notamment en promouvant le mentorat et l’avancement de carrière.
















