Senso Il COVID-19 rappresenta attualmente una grave minaccia per la salute globale. Tuttavia, non sono disponibili agenti antivirali specifici per il suo trattamento. In questo lavoro, esploriamo la fattibilità della trasfusione di plasma convalescente (CP) per salvare i pazienti critici. I risultati di 10 casi gravi di adulti hanno mostrato che una dose (200 ml) di PC era ben tollerata e poteva aumentare o mantenere significativamente gli anticorpi neutralizzanti a un livello elevato, portando alla scomparsa della viremia entro 7 giorni. Nel frattempo, i sintomi clinici e i criteri paraclinici sono migliorati rapidamente entro 3 giorni. L’esame radiologico ha mostrato vari gradi di assorbimento delle lesioni polmonari in 7 giorni. Questi risultati indicano che il PC può fungere da promettente opzione di salvataggio per il COVID-19 grave, mentre è giustificato uno studio randomizzato. |
Da dicembre 2019, a Wuhan, in Cina, è emersa una polmonite associata alla sindrome respiratoria acuta grave coronavirus 2 (SARS-CoV-2), denominata malattia da coronavirus 2019 (COVID-19) dall’Organizzazione mondiale della sanità (OMS).
L’epidemia si è diffusa rapidamente in tutto il mondo nell’arco di 3 mesi ed è stata definita pandemia dall’OMS l’11 marzo 2020. Al 12 marzo 2020, in Cina erano stati segnalati un totale di 80.980 casi confermati e 3.173 decessi. Nel frattempo, sono stati segnalati un totale di 44.377 casi confermati e 1.446 decessi in altri 108 paesi o regioni.
Attualmente non esistono agenti antivirali specifici approvati che colpiscano il nuovo virus, mentre alcuni farmaci sono ancora in fase di studio, tra cui remdesivir e lopinavir/ritonavir. Sebbene sia stato segnalato che remdesivir ha un possibile effetto antivirale in un paziente COVID-19 negli Stati Uniti, sono in corso studi randomizzati e controllati su questo farmaco per determinarne la sicurezza e l’efficacia.
Inoltre, il trattamento con corticosteroidi per il danno polmonare da COVID-19 rimane controverso, a causa della ritardata eliminazione dell’infezione virale e delle complicanze. Poiché non sono disponibili vaccini efficaci e farmaci antivirali specifici, è urgente cercare una strategia alternativa per il trattamento del COVID-19, soprattutto tra i pazienti gravi.
La terapia con plasma convalescente (CP), una classica immunoterapia adattativa, è stata applicata alla prevenzione e al trattamento di molte malattie infettive da più di un secolo. Negli ultimi due decenni, la terapia CP è stata utilizzata con successo nel trattamento della SARS, della MERS e della pandemia H1N1 del 2009 con efficacia e sicurezza soddisfacenti.
Una meta-analisi di 32 studi sull’infezione da coronavirus SARS e sull’influenza grave ha mostrato una riduzione statisticamente significativa delle probabilità aggregate di mortalità dopo la terapia con CP, rispetto al placebo o all’assenza di terapia (odds ratio, 0,25; intervallo di confidenza al 95%). %, 0,14–0,45). Tuttavia, la terapia CP non è riuscita a migliorare significativamente la sopravvivenza nella malattia da virus Ebola , probabilmente a causa dell’assenza di dati sulla titolazione degli anticorpi neutralizzanti per l’analisi stratificata.
Poiché le caratteristiche virologiche e cliniche condividono somiglianze tra SARS, sindrome respiratoria del Medio Oriente (MERS) e COVID-19, la terapia CP potrebbe essere un’opzione terapeutica promettente per il salvataggio di COVID-19 (16). I pazienti che sono guariti da COVID-19 con un titolo anticorpale altamente neutralizzante possono essere una preziosa fonte di donatori di PC.
Tuttavia, il potenziale beneficio clinico e il rischio degli emoderivati convalescenti nella COVID-19 rimangono incerti. Pertanto, abbiamo condotto questo studio pilota in tre ospedali partecipanti per esplorare la fattibilità del trattamento CP in 10 pazienti affetti da COVID-19 gravemente malati.
Metodi
Una trasfusione di 200 ml di plasma convalescente (CP) derivato da donatori recentemente guariti con titoli di anticorpi neutralizzanti superiori a 1:640 è stata trasfusa ai pazienti come aggiunta alla massima terapia di supporto e agli agenti antivirali.
- L’ obiettivo primario era la sicurezza della trasfusione di CP.
- Il secondo endpoint era il miglioramento dei sintomi clinici e dei parametri di laboratorio entro 3 giorni dalla trasfusione di PC.
Il tempo mediano dall’insorgenza della malattia alla trasfusione di PC è stato di 16,5 giorni. Dopo la trasfusione di PC, il livello degli anticorpi neutralizzanti è aumentato rapidamente fino a 1:640 in cinque casi, mentre quello degli altri quattro casi è rimasto ad un livello elevato (1:640).
Risultati
I sintomi clinici sono migliorati significativamente insieme all’aumento della saturazione dell’ossiemoglobina entro 3 giorni.
Diversi parametri tendevano a migliorare rispetto alla pretrasfusione, tra cui l’aumento della conta dei linfociti (0,65 × 109/L contro 0,76 × 109/L) e la diminuzione della proteina C-reattiva (55,98 mg/L contro 18,13 mg/L).
Gli esami radiologici hanno mostrato vari gradi di assorbimento delle lesioni polmonari entro 7 giorni. La carica virale non era rilevabile dopo la trasfusione in sette pazienti che avevano avuto una precedente viremia.
Non sono stati osservati effetti avversi gravi.
Questo studio ha dimostrato che la terapia CP era ben tollerata e poteva migliorare i risultati clinici neutralizzando la viremia nei casi gravi di COVID-19. La dose ottimale e il punto temporale, nonché il beneficio clinico della terapia CP, necessitano di ulteriori indagini in studi più ampi e ben controllati.
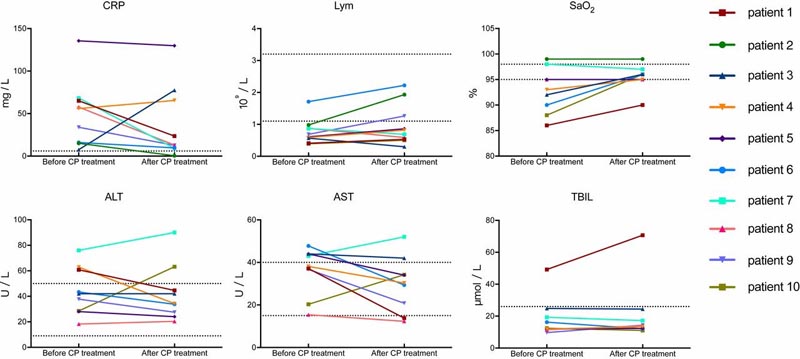 Cambiamenti dinamici dei parametri di laboratorio in tutti i pazienti. La linea orizzontale tratteggiata rappresenta l’intervallo dei valori di riferimento. SaO2, saturazione dell’ossiemoglobina; TBIL, bilirubina totale; ALT, alanina aminotransferasi; AST, aspartato aminotransferasi; Lym, linfociti.
Cambiamenti dinamici dei parametri di laboratorio in tutti i pazienti. La linea orizzontale tratteggiata rappresenta l’intervallo dei valori di riferimento. SaO2, saturazione dell’ossiemoglobina; TBIL, bilirubina totale; ALT, alanina aminotransferasi; AST, aspartato aminotransferasi; Lym, linfociti.
Discussione
Il nostro studio esplora la fattibilità della terapia CP in COVID-19. Tutti i pazienti arruolati in pazienti affetti da COVID-19 grave hanno ottenuto risultati primari e secondari. Una dose trasfusionale di CP di 200 ml è stata ben tollerata, mentre i sintomi clinici sono migliorati significativamente con l’aumento della saturazione di ossiemoglobina entro 3 giorni, accompagnato da una rapida neutralizzazione della viremia.
La polmonite grave causata dal coronavirus umano era caratterizzata da rapida replicazione virale, massiccia infiltrazione di cellule infiammatorie e elevate citochine proinfiammatorie o addirittura tempesta di citochine negli alveoli polmonari, con conseguente danno polmonare acuto e sindrome da distress respiratorio acuto. (SINDROME DA DISTRESS RESPIRATORIO ACUTO).
Studi recenti su COVID-19 hanno dimostrato che la conta dei linfociti nel sangue periferico era marcatamente diminuita e i livelli di citochine nel plasma dei pazienti che necessitavano di supporto in unità di terapia intensiva (ICU), tra cui IL-6, IL-10, TNF e colonie di granulociti-macrofagi -fattore stimolante, erano significativamente più alti rispetto a coloro che non necessitavano di condizioni di terapia intensiva.
Il plasma convalescente (CP), ottenuto da pazienti guariti da COVID-19 che avevano stabilito l’immunità umorale contro il virus, contiene una grande quantità di anticorpi neutralizzanti in grado di neutralizzare la SARS-CoV-2 ed eradicare l’agente patogeno dalla circolazione sanguigna e dai tessuti polmonari.
Nel presente studio, tutti i pazienti studiati hanno raggiunto la negatività sierica dell’RNA SARS-CoV-2 dopo la trasfusione di PC, accompagnata da un aumento della saturazione di ossigeno e della conta dei linfociti e da un miglioramento della funzionalità epatica. e PCR.
I risultati suggeriscono che l’infiammazione e la reazione eccessiva del sistema immunitario sono state alleviate dagli anticorpi contenuti nel PC.
I tassi di mortalità (CFR) nel presente studio erano dello 0% (0/10), paragonabili ai CFR della SARS, che variavano dallo 0% (0/10) al 12,5% (10/80) nel quattro studi non comparativi con trattamento CP (9, 20 ⇓ – 22). Sulla base dei nostri risultati preliminari, la terapia PC può essere un’opzione di salvataggio facilmente accessibile, promettente e sicura per i pazienti affetti da COVID-19 grave. Tuttavia, vale la pena ricordare che l’assorbimento delle lesioni polmonari è stato spesso inferiore al miglioramento dei sintomi clinici, come dimostrato nei pazienti 9 e 10 di questo studio.
Il primo fattore chiave associato alla terapia CP è il titolo anticorpale neutralizzante.
Un piccolo studio campione sull’infezione da MERS-CoV ha dimostrato che il titolo anticorpale neutralizzante deve superare 1:80 per ottenere una terapia CP efficace. Un prerequisito è trovare donatori idonei che abbiano alti livelli di anticorpi neutralizzanti.
Cao et al. hanno dimostrato che il livello di anticorpi neutralizzanti specifici contro la SARS-CoV è gradualmente diminuito 4 mesi dopo il processo patologico, raggiungendo livelli non rilevabili nel 25,6% (IgG) e nel 16,1% (anticorpi neutralizzanti) dei pazienti a 36 mesi dopo lo stato patologico. la malattia.
Uno studio su pazienti infetti da MERS-CoV e operatori sanitari esposti ha mostrato che la prevalenza della sieroreattività IgG MERS-CoV era molto bassa (2,7%) e il titolo anticorpale diminuiva rapidamente entro 3 mesi. Questi studi hanno suggerito che gli anticorpi neutralizzanti rappresentavano una risposta immunitaria umorale di breve durata e che il plasma di pazienti recentemente guariti dovrebbe essere più efficace.
Nel presente studio, i pazienti COVID-19 recentemente guariti, che sono stati infettati da SARS-CoV-2 con un titolo anticorpale neutralizzante superiore a 1:640 e reclutati da ospedali locali, dovrebbero essere considerati donatori idonei. L’età media dei donatori era inferiore a quella dei riceventi (42,0 anni contro 52,5 anni). Tra i nove casi esaminati, i titoli anticorpali neutralizzanti di cinque pazienti sono aumentati fino a 1:640 entro 2 giorni, mentre quattro pazienti hanno mantenuto lo stesso livello. I titoli anticorpali nella CP nel COVID-19 appaiono quindi più alti di quelli utilizzati nel trattamento del paziente MERS (1:80).
Il secondo fattore chiave associato all’efficacia è il momento del trattamento.
Un migliore esito del trattamento è stato osservato tra i pazienti con SARS che hanno ricevuto CP prima di 14 dpoi (58,3% vs 15,6%; P <0,01), evidenziando l’importanza di una terapia di salvataggio tempestiva. Il tempo medio dall’insorgenza della malattia alla trasfusione di PC è stato di 16,5 giorni.
Coerentemente con la ricerca precedente, i tre pazienti che hanno ricevuto trasfusioni di plasma somministrate prima di 14 dpoi (pazienti 1, 2 e 9) nel nostro studio hanno mostrato un rapido aumento della conta dei linfociti e una diminuzione della PCR, con notevole assorbimento delle lesioni polmonari alla TC.
In particolare, i pazienti che hanno ricevuto una trasfusione di PC dopo 14 dpoi hanno mostrato un miglioramento molto meno significativo, come il paziente 10. Tuttavia, la dinamica della viremia SARS-CoV-2 non era chiara, quindi il momento ottimale della trasfusione dovrebbe essere determinato in futuro.
Nel presente studio non sono stati osservati effetti avversi gravi.
Uno dei rischi della trasfusione di plasma è la trasmissione del possibile agente patogeno. In questo studio è stata applicata la fotochimica del blu di metilene per inattivare possibili virus residui e mantenere il più possibile l’attività degli anticorpi neutralizzanti, un metodo noto per essere molto migliore della luce ultravioletta (UV) C (25). . Nessun virus specifico è stato rilevato prima della trasfusione.
Una lesione polmonare acuta correlata alla trasfusione è stata segnalata in una donna affetta da malattia da virus Ebola che aveva ricevuto terapia con PC. Sebbene rara nella popolazione generale che riceve trasfusioni di plasma, questa specifica reazione avversa è degna di nota, soprattutto tra i pazienti critici che presentano lesioni polmonari significative.
Un altro rischio raro che vale la pena menzionare durante la terapia con PC è l’aumento dell’infezione dipendente dagli anticorpi, che si verifica a concentrazioni subneutralizzanti, che potrebbero sopprimere i sistemi antivirali innati e quindi consentire la crescita intracellulare logaritmica del virus. Un miglioramento speciale dell’infezione potrebbe essere riscontrato anche nell’infezione da SARS-CoV in vitro. Nei nostri pazienti non è stato osservato alcun danno polmonare né miglioramento dell’infezione, probabilmente a causa degli alti livelli di anticorpi neutralizzanti, della trasfusione tempestiva e del volume plasmatico appropriato.
C’erano alcune limitazioni al presente studio.
- Innanzitutto, ad eccezione della trasfusione di PC, i pazienti hanno ricevuto altre cure standard. Tutti i pazienti hanno ricevuto un trattamento antivirale nonostante l’incertezza sull’efficacia dei farmaci utilizzati. Di conseguenza, non si può escludere la possibilità che questi agenti antivirali possano contribuire al recupero dei pazienti o creare sinergia con l’effetto terapeutico del PC. Inoltre, alcuni pazienti hanno ricevuto una terapia con glucocorticoidi, che potrebbe interferire con la risposta immunitaria e ritardare l’eliminazione del virus.
- In secondo luogo, il tempo mediano dall’insorgenza dei sintomi alla trasfusione di PC è stato di 16,5 giorni (IQR, da 11,0 giorni a 19,3 giorni). Sebbene la cinetica della viremia durante la storia naturale rimanga poco chiara, la relazione tra deplezione dell’RNA del SARS-CoV-2 e terapia CP, nonché la concentrazione ottimale di anticorpi neutralizzanti e il programma di trattamento, dovrebbero essere chiariti. ancora di più.
- In terzo luogo, non sono stati studiati i cambiamenti dinamici delle citochine durante il trattamento. Tuttavia, i risultati preliminari di questo studio sembrano promettenti e giustificano uno studio clinico randomizzato e controllato su una coorte di pazienti più ampia.
In conclusione , questo studio pilota sulla terapia con PC mostra un potenziale effetto terapeutico e un basso rischio nel trattamento di pazienti con COVID-19 grave. Una dose di PC con un’elevata concentrazione di anticorpi neutralizzanti può ridurre rapidamente la carica virale e tende a migliorare i risultati clinici. La dose ottimale e il momento temporale del trattamento, nonché i benefici clinici definitivi della terapia CP, dovrebbero essere ulteriormente studiati in studi clinici randomizzati. |
















