Wichtige Punkte Fragen Zeigen bestimmte Organsysteme bei Personen mit häufigen neuropsychiatrischen Erkrankungen einen schlechten Gesundheitszustand? Ergebnisse Diese multizentrische, bevölkerungsbasierte Kohortenstudie, an der 85.748 Erwachsene mit neuropsychiatrischen Störungen und 87.420 gesunde Kontrollpersonen teilnahmen, ergab, dass eine schlechte körperliche Gesundheit, insbesondere des Stoffwechsel-, Leber- und Immunsystems , eine ausgeprägtere Manifestation einer psychischen Erkrankung war als Veränderungen im Gehirn. Neuroimaging-Phänotypen ermöglichten jedoch die Unterscheidung zwischen verschiedenen neuropsychiatrischen Diagnosen. Bedeutung Die Behandlung schwerer neuropsychiatrischer Erkrankungen sollte die Bedeutung einer schlechten körperlichen Gesundheit berücksichtigen und auf die Wiederherstellung der Gehirn- und Körperfunktionen abzielen. |
Einführung
Psychische Erkrankungen sind im Vergleich zur Allgemeinbevölkerung mit einer höheren Rate an chronischen körperlichen Erkrankungen, einschließlich koronarer Herzkrankheit, Fettleibigkeit und Diabetes, verbunden. Dies trägt aufgrund der erhöhten Morbidität, Behinderung und Mortalität erheblich zur globalen gesundheitlichen und wirtschaftlichen Belastung bei. Allerdings wird die körperliche Gesundheit in der psychiatrischen Versorgung und in den Diensten seit Jahrzehnten vernachlässigt und unzureichend berücksichtigt.
Trotz des gestiegenen Bewusstseins für körperliche Gesundheit in der Psychiatrie bleibt die Erkennung und Behandlung chronischer körperlicher Erkrankungen eine Herausforderung. Der schlechte körperliche Gesundheitszustand von Patienten wird wahrscheinlich aufgrund bestehender Ungleichheiten in der Gesundheitsversorgung für Menschen mit psychischen Erkrankungen unterschätzt , wie z. B. mangelnder Zugang zu angemessener Grundversorgung, Überschattung der Diagnose und Schwierigkeiten bei der Erkennung und Meldung von Problemen. Ärzte einiger Patienten. Daher ist weitere Arbeit erforderlich, um die Zusammenhänge zwischen psychischen und physischen Komorbiditäten zu verstehen, was eine ganzheitliche und integrierte Versorgung in der Psychiatrie erleichtern könnte.
Der Großteil der Metaforschung konzentrierte sich auf kardiovaskuläre und metabolische Komorbiditäten in der Psychiatrie. Während auch infektiöse und immunbedingte Komorbiditäten untersucht wurden, ist die chronische Krankheitslast häufiger Krankheiten, die andere Körpersysteme betreffen, kaum erforscht. Der Zusammenhang zwischen der Gesundheit von Gehirn und Körper sowie dem damit verbundenen Krankheitsrisiko und der physischen Multimorbidität über Körpersysteme hinweg ist daher nach wie vor nur unzureichend geklärt.
Wir untersuchen systematisch die Gesundheit von Gehirn und Körper bei häufigen neuropsychiatrischen Erkrankungen (z. B. Schizophrenie, bipolare Störung, Depression und generalisierte Angststörung). Mithilfe von Bildgebung des Gehirns, physiologischen Messungen sowie blut- und urinbasierten Markern, die bei mehr als 100.000 Menschen erfasst wurden , haben wir zusammengesetzte Organgesundheitsscores für Gehirne und Körpersysteme erstellt. Wir berechneten alters- und geschlechtsspezifische normative Referenzbereiche für jeden Organgesundheitsscore auf der Grundlage gesunder Vergleichspersonen und quantifizierten das Ausmaß, in dem Personen mit den oben genannten Erkrankungen von den festgelegten normativen Bereichen abwichen. Dies ermöglichte es uns, Multiorgan-Gesundheitsprofile für jede neuropsychiatrische Erkrankung zu entwickeln und die relative Wirkung dieser Profile auf die Körpersysteme und die körperliche Gesundheit jedes Einzelnen abzuschätzen.
Bedeutung
Die körperliche Gesundheit und chronische medizinische Komorbiditäten werden in der Psychiatrie unterschätzt, unzureichend behandelt und oft übersehen. Eine multiorganische und systemische Charakterisierung der Gehirn- und Körpergesundheit bei neuropsychiatrischen Erkrankungen könnte eine systematische Bewertung des Gehirn- und Körpergesundheitszustands bei Patienten ermöglichen und möglicherweise neue therapeutische Ziele identifizieren.
Ziel
Bewerten Sie den Gesundheitszustand des Gehirns und von sieben Körpersystemen bei häufigen neuropsychiatrischen Erkrankungen.
Design, Umgebung und Teilnehmer
Phänotypen der Bildgebung des Gehirns, physiologische Messungen sowie blut- und urinbasierte Marker wurden in mehreren bevölkerungsbasierten Neuroimaging-Biobanken in den USA, Großbritannien und Australien harmonisiert, einschließlich der Biobank aus dem Vereinigten Königreich; Australische Schizophrenie-Forschungsbank; Australische Studie zu Alterungsbildgebung, Biomarkern und Lebensstil; Neuroimaging-Initiative zur Alzheimer-Krankheit; Prospektive bildgebende Untersuchung des Alterns; Human-Young Adult Connectome Project; und Human Connectome-Aging-Projekt.
Zur Untersuchung der Organgesundheit wurden zwischen März 2006 und Dezember 2020 erfasste Querschnittsdaten verwendet. Die Daten wurden vom 18. Oktober 2021 bis zum 21. Juli 2022 analysiert. Eingeschlossen wurden Erwachsene im Alter von 18 bis 95 Jahren mit einer lebenslangen Diagnose einer oder mehrerer häufiger neuropsychiatrischer Störungen, darunter Schizophrenie, bipolare Störung, Depression, generalisierte Angstzustände, sowie eine gesunde Vergleichsgruppe.
Wichtigste Ergebnisse und Maßnahmen
Abweichungen von normativen Referenzbereichen für zusammengesetzte Gesundheitswerte, die die Gesundheit und Funktion des Gehirns und sieben Körpersysteme indizieren. Zu den sekundären Ergebnissen gehörten die Genauigkeit der Klassifizierung von Diagnosen (Krankheit vs. Kontrolle) und die Differenzierung zwischen Diagnosen (Krankheit vs. Krankheit), gemessen anhand der Fläche unter der Receiver Operating Characteristic Curve (AUC).
Ergebnisse
In diese Studie wurden 85.748 Teilnehmer mit vorselektierten neuropsychiatrischen Erkrankungen (36.324 Männer) und 87.420 gesunde Kontrollpersonen (40.560 Männer) einbezogen. Die Körpergesundheit, insbesondere die Werte für die Stoffwechsel-, Leber- und Immungesundheit , wichen bei allen vier untersuchten neuropsychiatrischen Erkrankungen von den normativen Referenzbereichen ab.
Bei Schizophrenie (AUC für Körper = 0,81 [95 %-KI, 0,79–0,82]; AUC für Gehirn = 0,79 [95 %-KI, 0,79–0,79]), bipolar, war eine schlechte körperliche Gesundheit eine ausgeprägtere Krankheitsmanifestation als Veränderungen im Gehirn Störung (Körper-AUC = 0,67 [95 %-KI, 0,67–0,68]; Gehirn-AUC = 0,58 [95 %-KI, 0,57–0,58]), Depression (AUC für Körper = 0,67 [95 %-KI, 0,67–0,68]); AUC für Gehirn = 0,58 [95 %-KI, 0,58–0,58]) und Angst (AUC für Körper = 0,63 [95 %-KI, 0,63–0,63]; AUC für Gehirn = 0,57 [95 %-KI, 0,57–0,58]).
Allerdings 60] und mittlere AUC für Gehirn = 0,65 [95 %-KI: 0,65–0,65]; Depression-Sonstiges: mittlere AUC für Körper = 0,61 [95 %-KI, 0,60–0,63] und mittlere AUC für Gehirn = 0,65 [95 %-KI, 0,65–0,66]; Angst-Sonstiges: Mittlere AUC für Körper = 0,63 [95 %-KI, 0,62–0,63] und mittlere AUC für Gehirn = 0,66 [95 %-KI, 0,65–0,66]. 60] und mittlere AUC für Gehirn = 0,65 [95 %-KI: 0,65–0,65]; Depression-Sonstiges: mittlere AUC für Körper = 0,61 [95 %-KI, 0,60–0,63] und mittlere AUC für Gehirn = 0,65 [95 %-KI, 0,65–0,66]; Angst-Sonstiges: Mittlere AUC für Körper = 0,63 [95 %-KI, 0,62–0,63] und mittlere AUC für Gehirn = 0,66 [95 %-KI, 0,65–0,66].
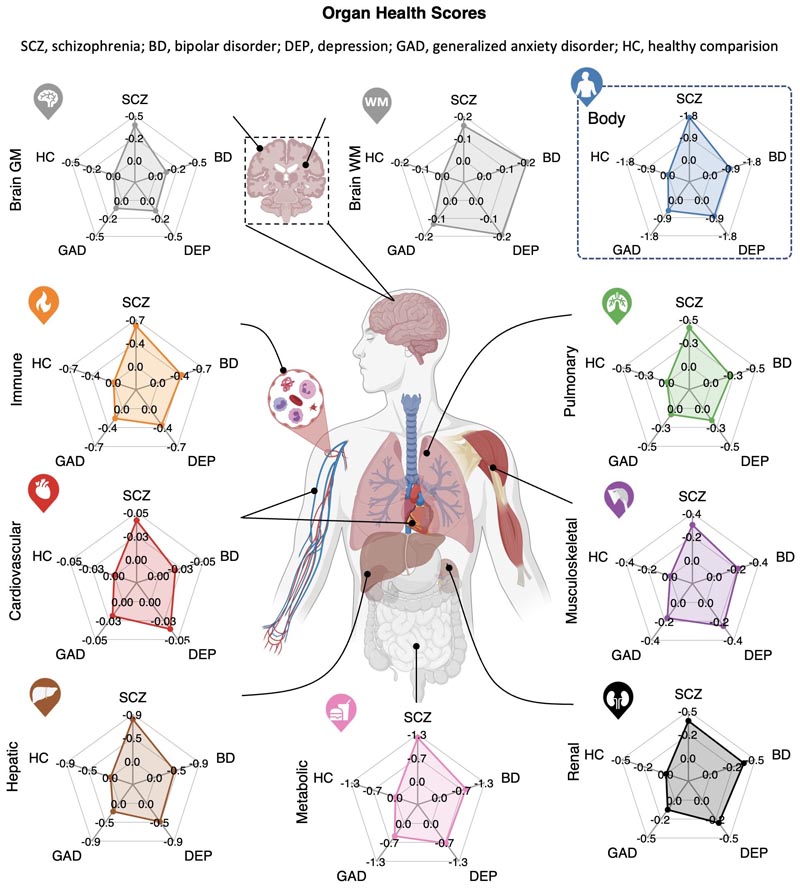
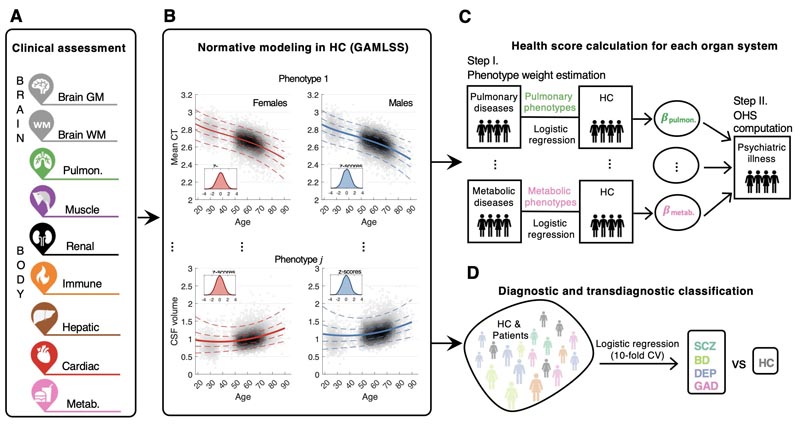
Abbildung : Normative Modelle und Organgesundheitswerte für das Gehirn und sieben Körpersysteme über die gesamte Lebensspanne eines Erwachsenen unter Verwendung multimodaler Bildgebung des Gehirns, Blut, Urin und physiologischer Marker, die bei mehr als 100.000 Menschen erfasst wurden.
Schlussfolgerungen und Relevanz
In dieser Querschnittsstudie hatten neuropsychiatrische Erkrankungen einen erheblichen und sich weitgehend überschneidenden Einfluss auf die schlechte Körpergesundheit. Eine routinemäßige Überwachung der Körpergesundheit und eine umfassende körperliche und geistige Gesundheitsfürsorge können dazu beitragen, die negativen Auswirkungen körperlicher Komorbidität bei Menschen mit psychischen Erkrankungen zu verringern.
Diskussion
In dieser Querschnittsstudie erstellen wir mithilfe bevölkerungsbasierter Kohorten normative Modelle der Gehirn- und Körperfunktionen über die gesamte Lebensspanne eines Erwachsenen und kartieren Multisystem-Gesundheitsprofile für vier häufige neuropsychiatrische Erkrankungen. Wir haben gezeigt, dass Personen, bei denen diese neuropsychiatrischen Störungen diagnostiziert wurden, nicht nur durch Abweichungen von normativen Referenzbereichen für Gehirnphänotypen gekennzeichnet waren, sondern im Vergleich zu ihren gesunden Altersgenossen auch eine deutlich schlechtere körperliche Gesundheit in mehreren Körpersystemen aufwiesen. Eine schlechte körperliche Gesundheit war ein ausgeprägterer Ausdruck einer neuropsychiatrischen Erkrankung als die Gesundheit des Gehirns. Die Phänotypen des Gehirns ermöglichten jedoch eine genauere Differenzierung zwischen Paaren neuropsychiatrischer Diagnosen.
Trotz erheblicher Abweichungen von etablierten normativen Referenzbereichen für mehrere Körpersysteme (z. B. Stoffwechsel, Leber, Immunsystem und Niere) blieben chronische körperliche Komorbiditäten häufig undiagnostiziert , selbst Jahre nach der Beurteilung der Erkrankung. Körperfunktion. Unterschiede bei diesen körperlichen Gesundheitsergebnissen können auf den Mangel an körperlicher Untersuchung, Vorsorgeuntersuchungen, Interventionen und Zugang zu Standard-Gesundheitssystemen zurückzuführen sein, der bei Menschen mit psychischen Erkrankungen häufig vorkommt.
In allen vier neuropsychiatrischen Störungsgruppen zeigten das Stoffwechsel-, Leber- und Immunsystem durchweg schlechte Gesundheitswerte. Eine schlechte Stoffwechselgesundheit steht im Einklang mit dem häufig berichteten erhöhten Risiko für die Entwicklung von Stoffwechselerkrankungen, einschließlich Diabetes, metabolischem Syndrom und Fettleibigkeit bei Menschen mit psychischen Erkrankungen, und kann teilweise auf die Nebenwirkungen von Antipsychotika und chronischen Krankheiten zurückgeführt werden.
Chronischer psychischer Stress ist mit psychischen Erkrankungen verbunden und führt zu einer Fehlregulation der Hypothalamus-Hypophysen-Nebennieren-Achse sowie des endokrinen und metabolischen Systems.
Daher könnten unsere Erkenntnisse über eine schlechte Stoffwechselgesundheit bei neuropsychiatrischen Erkrankungen auf chronischen Stress zurückzuführen sein , der die genetische Disposition für diese Erkrankungen durch eine Fehlregulation der Stoffwechsel- und endokrinen Wege verschlimmert. Eine schlechte Lebergesundheit kann mit übermäßigem Alkoholkonsum, einer höheren Rate an Hepatitis-B- und Hepatitis-C-Infektionen und einer durch Psychopharmaka verursachten Hepatotoxizität bei Menschen mit psychischen Erkrankungen verbunden sein. Umgekehrt könnte eine schlechte Immungesundheit ein Auslöser oder eine Folge des reziprok erhöhten Risikos zwischen immun-inflammatorischer Reaktion und psychiatrischen Störungen sein. Wenn auch in geringerem Ausmaß, wurde bei diesen Patienten auch eine deutlich schlechtere Nierengesundheit beobachtet, was teilweise auf die nachteiligen Auswirkungen von Stimmungsstabilisatoren, insbesondere Lithium, zurückzuführen sein könnte, während eine schlechte Lungen- und Muskel-Skelett-Gesundheit möglicherweise damit zusammenhängt. im Zusammenhang mit Rauchen und Verhaltensweisen im Zusammenhang mit sitzender Lebensweise, körperlicher Inaktivität und sozialem Rückzug.
Eine schlechte Körpergesundheit kann auch mit vorzeitiger Alterung im mittleren Alter verbunden sein. Das biologische Gehirnalter weicht bei mehreren Hirnerkrankungen vom chronologischen Alter ab. Dies deutet auf einen beschleunigten Alterungsprozess des Gehirns hin und könnte erklären, warum manche Menschen ein erhöhtes Risiko für altersbedingte Krankheiten haben. Um diese Hypothesen zu testen, sind Längsschnittstudien erforderlich, um das Zusammenspiel zwischen Gehirn- und Körpergesundheit im Verlauf einer psychiatrischen Erkrankung zu bestimmen.
Während Körperphänotypen bei der diagnostischen Klassifizierung im Allgemeinen genauer waren als Gehirnphänotypen, übertrafen Klassifizierungsmodelle für Gehirnphänotypen alle Körpersysteme bei der Differenzierung verschiedener Diagnosen. Unsere Modelle sind nicht für die Klassifizierung von Krankheiten im klinischen Umfeld gedacht, sondern bieten vielmehr eine alternative, quantitative Abbildung, wie Gehirn- und Körpersysteme bei neuropsychiatrischen Erkrankungen unterschiedlich beeinflusst werden können. Unsere Ergebnisse legen nahe, dass die Muster abnormaler Abweichungen im Gehirn bei verschiedenen neuropsychiatrischen Erkrankungen relativ unterschiedlich waren. Diese Unterscheidung war bei Schizophrenie stärker ausgeprägt als bei Angstzuständen, Depressionen und bipolaren Störungen, bei denen letztere nicht genau unterschieden werden konnten.
Um einen Anhaltspunkt zu schaffen, haben wir in ergänzenden Analysen unsere Ergebnisse einer schlechten Körpergesundheit mit einer häufigen neurodegenerativen Erkrankung (z. B. Demenz) verglichen. Wir fanden heraus, dass Demenz von allen untersuchten Erkrankungen die schlechteste Gehirn- und Körpergesundheit aufwies. Obwohl Demenz häufig mit einem fortschreitenden Verlust der grauen Substanz einhergeht, wurden die extremsten Abweichungen von den Normbereichen im Stoffwechsel- und Lebersystem beobachtet , was bei allen vier neuropsychiatrischen Erkrankungen der Fall ist. Es wurde die Hypothese aufgestellt, dass die Kombination von Insulinresistenz und Leberfunktionsstörung bei Demenz zu einer unzureichenden Entfernung von Amyloid und toxischen Metaboliten aus dem Gehirn führt, die von der Leber produziert werden und die Blut-Hirn-Schranke passieren, was zu Entzündungen und Pathologien führt. zerebral.
Unsere Ergebnisse deuten darauf hin, dass sich der körperliche Gesundheitszustand dieser Personen möglicherweise verschlechtert hat, was möglicherweise zum Risiko einer späteren Demenzentwicklung beiträgt. Prospektive Studien sind erforderlich, um die Organgesundheit über die gesamte Lebensspanne hinweg zu verfolgen und festzustellen, wann Körper- und Gehirnsysteme zum ersten Mal von den hier festgelegten normativen Referenzbereichen abweichen. Zukünftige Arbeiten sind auch erforderlich, um zu bewerten, ob unsere Organgesundheitswerte, insbesondere Stoffwechsel- und Lebergesundheitswerte, den Beginn einer Demenz vorhersagen und eine frühzeitige Identifizierung von Personen mit einem Risiko für Demenz ermöglichen können.
Unsere Ergebnisse liefern biologische Belege für die Übernahme etablierter Prinzipien und Strategien zur Prävention der öffentlichen Gesundheit, die in der Allgemeinbevölkerung häufig bei körperlichen Erkrankungen eingesetzt werden (z. B. das Diabetes-Präventionsprogramm) in der psychiatrischen Versorgung als Ergänzung zu psychotropen Medikamenten. krankheitsspezifische und psychologische Behandlungen. Dies könnte eine kostengünstige Möglichkeit sein, die Krankheitslast und die Mortalität bei neuropsychiatrischen Erkrankungen zu reduzieren.
Die körperliche Gesundheit von Menschen mit psychischen Erkrankungen sollte routinemäßig beurteilt und angemessen behandelt werden, um Morbidität und Mortalität zu reduzieren und das Wohlbefinden der Patienten zu verbessern. Die in unserer Studie entwickelten organspezifischen Gesundheitsscores ermöglichten eine systematische und ganzheitliche Beurteilung des Gesundheitszustands von Gehirn und Körper bei Menschen mit häufigen neuropsychiatrischen Erkrankungen. Weitere Untersuchungen sind erforderlich, um festzustellen, ob unsere Organgesundheitswerte körperliche Komorbidität vor dem Ausbruch der Krankheit vorhersagen und Personen identifizieren können, bei denen das Risiko besteht, eine körperliche Erkrankung zu entwickeln. Dies könnte wiederum zu neuen Präventionsstrategien führen.
Letzte Nachricht In dieser Studie wurden deutliche Abweichungen von normativen Referenzbereichen für die Gesundheit von Gehirn und Körper in mehreren Organsystemen bei Menschen mit neuropsychiatrischen Störungen festgestellt. Das Stoffwechsel-, Leber- und Immunsystem zeigte bei den untersuchten Erkrankungen die schlechteste Gesundheit und Funktion. Trotz der eindeutigen neuronalen Grundlage häufiger neuropsychiatrischer Erkrankungen deuten die Ergebnisse dieser Studie darauf hin, dass eine schlechte körperliche Gesundheit und Funktionsfähigkeit wichtige Manifestationen der Krankheit sein können, die eine fortlaufende Behandlung bei Patienten erfordern. Eine routinemäßige Überwachung der Körpergesundheit und eine umfassende körperliche und geistige Gesundheitsfürsorge in der psychiatrischen Praxis können kosteneffektive Ziele zur Reduzierung der negativen Auswirkungen körperlicher Komorbidität bei Menschen mit psychischen Erkrankungen darstellen. |
















