Klinische Vignette Eine 53-jährige Frau mit einer erheblichen Vorgeschichte von Bluthochdruck stellt sich mit Kopfschmerzen und Schwindel in der Notaufnahme vor . Ihre Symptome waren in den letzten zwei Wochen konstant. Ihr Hausarzt diagnostizierte bei ihr peripheren Schwindel und schickte sie mit Meclizin nach Hause, was jedoch zu keiner Linderung der Symptome führte. Körperliche Untersuchung Zu den Triage-Vitalzeichen (VS) gehören BP 163/89, HR 78, T 98,4, RR 14, SpO2 98 % der Raumluft. Bei der Untersuchung wurde kein Nystagmus beobachtet. Seine extraokularen Bewegungen und die Hirnnerven II–XII sind intakt, die Kraft aller vier Extremitäten beträgt 5/5 ohne jegliche fokale Schwäche, und es gibt keine erkennbaren sensorischen Defizite. Es besteht jedoch eine Dysmetrie der rechten oberen Extremität. |
Bilder
Die kontrastfreie Kopf-CT zeigt Folgendes:
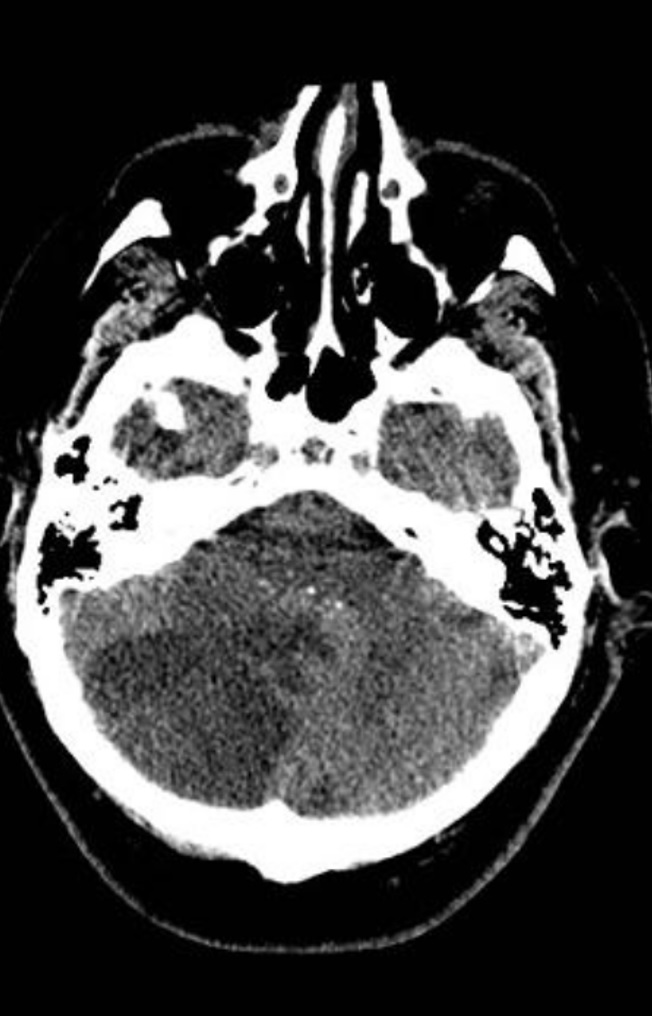
Wie lautet die Diagnose?
Antwort : Kleinhirnschlag
Epidemiologie:
1–4 % der Schlaganfälle ereignen sich im Kleinhirn.
In den Vereinigten Staaten erleiden jedes Jahr etwa 795.000 Menschen einen Schlaganfall.
Kleinhirnschlaganfälle sind mit einer hohen Morbidität und Mortalität verbunden . Ödeme im Zusammenhang mit einem Infarkt können zu Hernien, erhöhtem Hirnstammdruck oder einer Verstopfung des vierten Ventrikels führen, was zu einem obstruktiven Hydrozephalus führt.
Im Vergleich zu Hirnschlaganfällen ist die Sterblichkeitsrate bei Kleinhirnschlaganfällen fast doppelt so hoch .
Während Schlaganfälle bei pädiatrischen Patienten seltener sind, machen Schlaganfälle im hinteren Kreislauf 30–40 % aller Schlaganfälle im Kindesalter aus.
Die Literatur geht davon aus, dass das Durchschnittsalter der Patienten 62 Jahre beträgt , wobei die häufigsten Ursachen atherosklerotische oder kardioembolische Erkrankungen sind. Seltener führen Wirbelarteriendissektionen zu Schlaganfällen im Kleinhirn, die bei jüngeren Patienten auftreten können .
Pathophysiologie:
Das Kleinhirn wird von drei Hauptarterien versorgt: der A. cerebellaris superior, der A. cerebellaris anterior inferior und der A. cerebellaris posterior inferior.
Verschiedene Arten von Kleinhirninfarkten können durch ihre Gefäßversorgung definiert werden, obwohl sich die körperlichen Manifestationen häufig überschneiden oder atypisch sein können.
Schlaganfälle der oberen Kleinhirnarterie gehen am häufigsten mit Kopfschmerzen, Gangataxie und Dysarthrie einher . Schwindel und Erbrechen werden seltener beobachtet.
Schlaganfälle der hinteren unteren Kleinhirnarterie gehen mit schwerer Dysphagie, Dysarthrie und Dysphonie einher , auch bekannt als laterales Marksyndrom .
Die häufigsten Symptome sind Schlaganfälle der vorderen unteren Kleinhirnarterie, auch bekannt als laterales Pontin-Syndrom . Dazu gehören schwerer Schwindel, Übelkeit, Erbrechen, Nystagmus, ipsilaterale Hemiataxie, ipsilaterales Horner-Syndrom, Gesichtsschwäche, Verlust der Tränensekretion, Verlust des Speichelflusses, Geschmacksverlust in den vorderen 2/3 der Zunge, Verlust des Hornhautreflexes, Verlust von Schmerzen und Temperatur des ipsilateralen Gesichts und des kontralateralen Körpers.
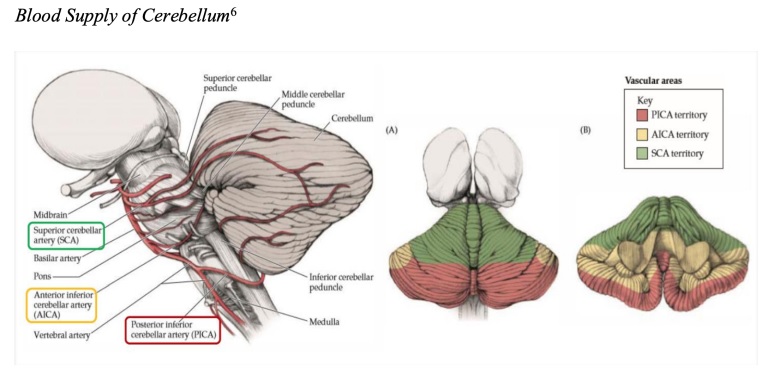
Bewertung:
Es kann schwierig sein, zwischen peripherem und zentralem Schwindel zu unterscheiden. Der wichtigste Unterschied besteht darin, dass peripherer Schwindel oft mit vestibulokochleären Symptomen einhergeht, durch Positionen ausgelöst werden kann, intermittierend auftritt, normalerweise ohne Kopfschmerzen, und keine anderen neurologischen Defizite (Seh-, Sprach-, Gangstörungen) aufweist.
Die körperliche Untersuchung sollte aus einer vollständigen neurologischen Untersuchung bestehen, die eine Beurteilung der Hirnnerven, der motorischen Funktion, der Empfindung, der Sprache, des Nystagmus, des Abstands von der Zehe zur Nase, der Ferse bis zum Schienbein und die Beurteilung des Gangs umfasst.
Die Schlaganfallskala der National Institutes of Health kann ebenfalls hilfreich bei der Bestimmung der Schwere von Schlaganfällen sein, obwohl sie am nützlichsten für Schlaganfälle ist, die den vorderen Kreislauf beeinträchtigen.
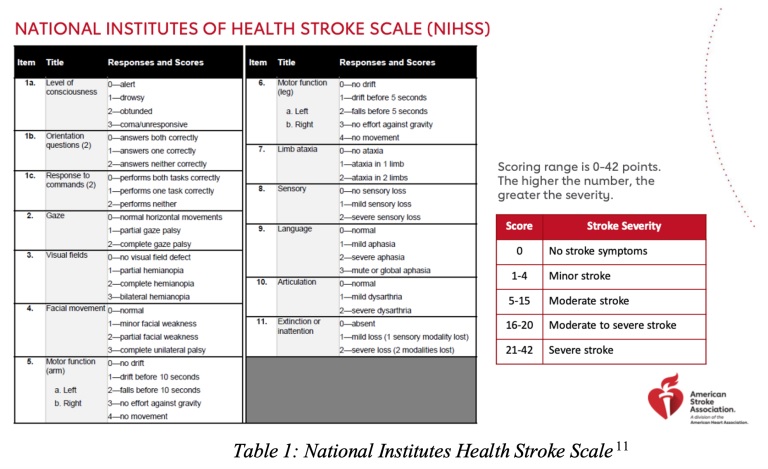
Zu den anfänglichen Tests sollte ein kontrastmittelfreier CT-Scan des Kopfes gehören , um einen hämorrhagischen Schlaganfall festzustellen. Zusätzlich sollte ein CT-Scan des Kopfes und Halses durchgeführt werden, wenn Bedenken hinsichtlich eines Schlaganfalls im hinteren Kreislauf bestehen.
Die endgültige Diagnose eines Kleinhirnschlags wird mit einer MRT des Gehirns gestellt , da CT-Bilder (sowohl kontrastfreie als auch intravenöse Kontrastmittel) oft unauffällig sind und eine geringe Empfindlichkeit für einen Kleinhirnschlag aufweisen.
EKG und Labortests (Glukose, Blutbild, Elektrolyte, Nieren-/Leberfunktion, Troponin, PT/PTT) werden ebenfalls empfohlen.
Behandlung:
Die Behandlung von Kleinhirnschlaganfällen hängt davon ab, ob die Ätiologie des Schlaganfalls ischämisch oder hämorrhagisch ist .
Patienten mit intrakranieller Blutung sollten sich einer formellen neurochirurgischen Untersuchung unterziehen, um eine chirurgische oder unterstützende Behandlung festzulegen.
Aufhebung der Antikoagulation nach Bedarf:
Führen Sie eine prophylaktische antiepileptische Behandlung mit Levetiracetam 20 mg/kg i.v. durch.
Die Kontrolle des Blutdrucks ist von zentraler Bedeutung für die Behandlung und kann durch Bolusgaben von Labetalol und/oder eine Infusion von Nicardipin oder Clevidipin kontrolliert werden.
Vor der akuten Reperfusion bei ischämischem Schlaganfall liegt der Zielblutdruck bei <185/110 .
24 Stunden nach akuter Reperfusion bei ischämischem Schlaganfall, Blutdruckziel <180/105 .
Das Ziel eines hämorrhagischen Schlaganfalls hängt vom anfänglichen Blutdruck ab.
Systolischer Ausgangsblutdruck 150-220, systolischer Zielblutdruck 140.
Systolischer Ausgangsblutdruck > 220, systolischer Zielblutdruck 140-160.
Bei Anzeichen und Symptomen eines Hirnödems einen 100-ml-Bolus mit 3 % iger hypertoner Kochsalzlösung oder Mannit verabreichen.
Halten Sie das Kopfende des Bettes auf 30 Grad erhöht und stellen Sie, wenn der Patient intubiert ist, die Atemfrequenz höher ein, um das Hirnödem vorübergehend bis zur endgültigen Behandlung zu behandeln.
Kleinhirninfarkte können Kandidaten für eine Thrombolyse sein , wenn sie innerhalb der korrekten Zeit von 4,5 Stunden auftreten und das Defizit signifikant genug ist, um den Einsatz zu rechtfertigen, da ein hohes Blutungsrisiko besteht.
Liegt keine Thrombolyse vor, sollten sie 324 mg Aspirin erhalten.
Wenn Sie eine Thrombolyse erhalten, sollte die Einnahme von Aspirin 24 Stunden lang fortgesetzt werden.
Die endovaskuläre Therapie, einschließlich mechanischer Thrombektomie und Aspiration, ist schweren Schlaganfällen im hinteren Kreislauf vorbehalten, da der Nutzen in der Vergangenheit nicht besser war als die medizinische Behandlung.
Fahren:
Patienten mit diagnostiziertem Kleinhirnschlag oder mit starkem Verdacht auf Kleinhirnschlag sollten zur weiteren Untersuchung und Behandlung aufgenommen werden.
Einweisung in eine Telemetriestation oder eine neurologische Intensivstation, je nach klinischem Erscheinungsbild und Management. Patienten, die eine Thrombolyse erhalten, müssen zur neurologischen Überwachung auf die Intensivstation eingewiesen werden.
Perlen zum Erinnern:
|















