Chirurgie bariatrique-métabolique versus intervention sur le mode de vie et meilleurs soins médicaux dans la stéatohépatite non alcoolique (BRAVES) : un essai multicentrique, ouvert et randomisé
Résumé
Arrière-plan
Des études observationnelles suggèrent que la chirurgie bariatrique et métabolique pourrait grandement améliorer la stéatohépatite non alcoolique (NASH). Cependant, l’efficacité de la chirurgie dans la NASH n’a pas encore été comparée aux effets des interventions sur le mode de vie et du traitement médical dans le cadre d’un essai randomisé.
Méthodes
Nous avons réalisé un essai randomisé multicentrique ouvert dans trois grands hôpitaux de Rome, en Italie. Les participants âgés de 25 à 70 ans souffrant d’obésité (IMC 30 à 55 kg/m2), avec ou sans diabète de type 2, avec une NASH confirmée histologiquement ont été inclus. Nous avons assigné au hasard (1:1:1) les participants à une modification de leur mode de vie associée aux meilleurs soins médicaux, à un pontage gastrique Roux-en-Y ou à une gastrectomie en manchon. Le critère d’évaluation principal de l’étude était la résolution histologique de la NASH sans aggravation de la fibrose à un an de suivi. Cette étude est enregistrée auprès de ClinicalTrials.gov, NCT03524365.
Résultats
Entre le 15 avril 2019 et le 21 juin 2021, nous avons biopsié 431 participants ; parmi eux, 103 (24 %) n’avaient pas de NASH histologique et 40 (9 %) ont refusé de participer. Nous avons assigné au hasard 288 (67 %) participants atteints d’une NASH prouvée par biopsie à une modification de leur mode de vie associée aux meilleurs soins médicaux (n = 96 [33 %]), à un pontage gastrique de Roux-en-Y (n = 96 [33 %]) ou à une gastrectomie en manchon. (n=96 [33 %]).
Dans l’analyse en intention de traiter, le pourcentage de participants répondant au critère d’évaluation principal était significativement plus élevé dans le groupe de pontage gastrique Roux-en-Y (54 [56%]) et dans le groupe de gastrectomie en manchon (55 [57%]) par rapport à la modification du mode de vie (15 [16 %] ; p<0,0001).
La probabilité estimée de résolution de la NASH était 3,60 fois plus élevée (IC 95 % 2,19–5,92 ; p<0,0001) dans le groupe bypass gastrique Roux-en-Y et 3,67 fois plus élevée (2,23 –6,02 ; p<0· 0001) dans le groupe de gastrectomie en manchon par rapport au groupe de modification du mode de vie.
Dans l’analyse per protocole (236 [82 %] participants ayant terminé l’essai), le critère d’évaluation principal a été atteint chez 54 (70 %) des 77 participants du groupe de pontage gastrique Roux-en-Y et 55 (70 %) des 79 participants dans le groupe gastrectomie en manchon, contre 15 (19 %) sur 80 dans le groupe modification du mode de vie (p < 0,0001).
Aucun décès ni complication potentiellement mortelle n’a été signalé dans cette étude. Des événements indésirables graves sont survenus chez dix (6 %) participants ayant subi une chirurgie bariatrique et métabolique, mais ces participants n’ont pas nécessité de réintervention et les événements indésirables graves ont été résolus par un traitement médical ou endoscopique.
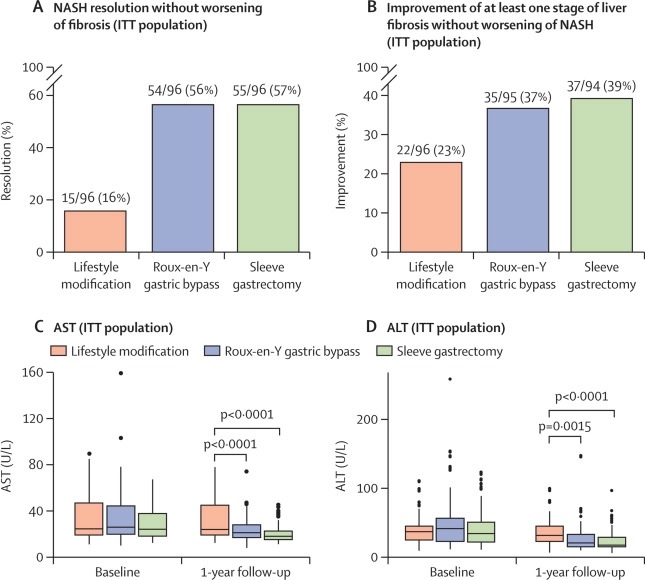
Résultats du critère principal, du critère secondaire, AST et ALT dans la population ITT (A) Pourcentage de patients avec résolution de la NASH sans aggravation de la fibrose après modification du mode de vie et amélioration des soins médicaux, pontage Y-gastrique de Roux et gastrectomie en manchon dans la population ITT. Les données en haut des barres correspondent au nombre de répondeurs sur le nombre total d’individus et au pourcentage de répondeurs dans chaque groupe d’intervention. (B) Pourcentage de patients présentant une amélioration de la fibrose hépatique à au moins un stade sans aggravation de la NASH dans les groupes de modification du mode de vie, de pontage gastrique Roux-en-Y et de gastrectomie en manchon dans la population ITT. Les données en haut des barres correspondent au nombre de répondeurs sur le nombre total d’individus et au pourcentage de répondeurs dans chaque groupe d’intervention. (C) Concentrations d’AST au départ et après un an de suivi dans les groupes de modification du mode de vie, de pontage gastrique Roux-en-Y et de gastrectomie en manchon dans la population ITT. (D) Concentrations d’ALT au départ et après un an de suivi dans les groupes de modification du mode de vie, de pontage gastrique Roux-en-Y et de gastrectomie en manchon pour la population ITT. ALT = alanine aminotransférase. AST = aspartate aminotransférase. ITT = intention de traiter. NASH = stéatohépatite non alcoolique.
Interprétation
La chirurgie bariatrique et métabolique est plus efficace que les interventions liées au mode de vie et la thérapie médicale optimisée dans le traitement de la NASH.
Argent
Fondazione Policlinico Universitario A Gemelli, Policlinico Universitario Umberto I et Hospital S Camillo, Rome, Italie.
commentaires
Un nouvel article, publié dans The Lancet par le King’s College de Londres et l’Université catholique de Rome, est le premier à comparer trois traitements actifs contre la stéatohépatite non alcoolique (NASH) et à étudier spécifiquement l’efficacité de la chirurgie métabolique (chirurgie par perte de sang). . poids) dans un essai clinique randomisé.
La stéatose hépatique non alcoolique (NAFLD) est la cause la plus fréquente de maladie hépatique chronique, touchant 55 % des personnes atteintes de diabète de type 2 et 75 % des personnes obèses dans le monde. La stéatohépatite non alcoolique (NASH) est la forme progressive de la maladie et se caractérise par des lésions et une inflammation des cellules hépatiques, qui induisent une fibrose hépatique (cicatrisation des tissus). Si elle n’est pas traitée, elle peut entraîner une insuffisance hépatique et un cancer du foie, et constitue l’une des principales causes de transplantation hépatique dans le monde occidental. La NASH augmente également le risque de maladies cardiovasculaires et de mortalité globale chez les patients souffrant d’obésité ou de diabète de type 2. La NAFLD/NASH touche actuellement 12 % des adultes au Royaume-Uni ; Aux États-Unis, on estime que cette maladie touchera 27 millions de personnes d’ici 2030.
L’essai randomisé multicentrique a été mené en Italie. L’essai a comparé l’efficacité de la chirurgie bariatrique et métabolique aux modifications du mode de vie et aux meilleurs soins médicaux actuels chez 288 patients.
Les biopsies hépatiques pré- et postopératoires ont montré que la chirurgie était la plus efficace pour induire une inversion complète de l’inflammation et des dommages cellulaires dans le foie, caractéristiques centrales de la NASH, sans aggraver la fibrose hépatique après un an de chirurgie. La probabilité d’obtenir une inversion de la NASH était 3 à 5 fois plus élevée avec une chirurgie métabolique qu’avec des soins médicaux. La chirurgie s’est également révélée plus efficace pour améliorer au moins un stade de la fibrose hépatique, un autre critère d’évaluation prédéterminé de l’essai. Les deux interventions chirurgicales semblent améliorer la NASH de manière égale.
Les chercheurs affirment que la capacité de la chirurgie à contrôler et même à améliorer la fibrose associée à la NASH revêt une importance clinique particulière, puisque la fibrose est le principal prédicteur de complications hépatiques, de mauvais résultats cardiovasculaires et de décès chez les patients atteints de NASH.
Le professeur Geltrude Mingrone, premier auteur du rapport, professeur de médecine à l’Université catholique de Rome et professeur de diabète et de nutrition au King’s College de Londres, a déclaré : « Les résultats de notre étude soutiennent l’utilisation de la chirurgie métabolique comme traitement du La NASH, une pathologie longtemps considérée comme orpheline des thérapies efficaces.
Le professeur Francesco Rubino, co-chercheur principal et président de la chirurgie métabolique et bariatrique au King’s College de Londres et chirurgien consultant au King’s College Hospital, a déclaré : « La présence de la NASH prédit un risque important de complications et de mortalité chez les personnes atteintes de formes sévères. et le diabète de type 2. Les résultats de cette étude fournissent des arguments convaincants en faveur de la priorité à la chirurgie métabolique dans cette population de patients.
Par rapport au traitement médical conventionnel, la chirurgie a également entraîné de meilleurs bénéfices globaux pour la santé. Bien que les deux procédures chirurgicales semblent améliorer la NASH de manière égale, le groupe de pontage gastrique s’est avéré plus efficace que la gastrectomie en manchon pour améliorer le diabète de type 2 et réduire d’autres facteurs de risque cardiovasculaire associés à la NAFLD/NASH.
Valeur ajoutée de cette étude À notre connaissance, BRAVES est le premier essai randomisé comparant les effets de la chirurgie bariatrique et métabolique avec une modification du mode de vie ainsi que les meilleurs soins médicaux chez les personnes atteintes de NASH histologiquement confirmée. Le traitement chirurgical a abouti à la résolution de la NASH sans aggraver la fibrose selon l’évaluation diagnostique du pathologiste et l’algorithme de notation de l’activité de la stéatose hépatique non alcoolique proposé par le NASH Clinical Research Network. L’analyse selon le protocole a montré que cet objectif a été atteint chez 70 % des patients ayant subi un pontage gastrique Roux-en-Y ou une gastrectomie en manchon, dépassant de loin les effets de tous les médicaments testés jusqu’à présent dans des essais randomisés. . Il est important de noter que plus la NASH et la fibrose hépatique sont sévères, plus la proportion de patients présentant une résolution de la NASH est élevée. L’amélioration d’au moins un stade de sévérité de la fibrose sans aggravation de la NASH était presque deux fois supérieure à celle du groupe témoin. Implications de toutes les preuves disponibles Chez les participants présentant un score d’activité de stéatose hépatique non alcoolique d’au moins 4 et une fibrose de stade 2 ou 3, la probabilité de résolution de la NASH sans aggravation de la fibrose était 4,40 fois plus élevée dans le groupe bypass Roux-en-Y gastrique et 3,43 fois fois plus élevé dans le groupe gastrectomie en manchon que dans le groupe modification du mode de vie. Dans ce sous-groupe, l’amélioration d’au moins un stade de fibrose était presque deux fois plus élevée après pontage gastrique de Roux-en-Y et gastrectomie en manchon qu’après modification du mode de vie. La capacité de la chirurgie à contrôler et même à améliorer la fibrose associée à la NASH revêt une importance clinique particulière étant donné que la fibrose est le principal prédicteur des complications hépatiques et de la morbidité et de la mortalité cardiovasculaires dans la NASH. Ces résultats soutiennent en outre le recours à la chirurgie bariatrique-métabolique chez les personnes atteintes de maladies métaboliques. La NASH doit être considérée comme un facteur important dans la prise de décisions concernant la priorité à la chirurgie chez les personnes souffrant d’obésité et de diabète de type 2. |