Hypertension Chronique et Grossesse – CHAP
Arrière-plan
Les avantages et la sécurité du traitement de l’hypertension chronique légère (tension artérielle <160/100 mm Hg) pendant la grossesse sont incertains. Des données sont nécessaires pour savoir si une stratégie ciblant une tension artérielle inférieure à 140/90 mm Hg réduit l’incidence des issues défavorables de la grossesse sans compromettre la croissance fœtale.
Méthodes
Dans cet essai randomisé, multicentrique et ouvert, nous avons assigné des femmes enceintes souffrant d’hypertension chronique légère et des fœtus uniques ayant un âge gestationnel inférieur à 23 semaines à recevoir des médicaments antihypertenseurs recommandés pour une utilisation pendant la grossesse (groupe de traitement actif) ou à ne pas recevoir de tels médicaments. traitement sauf si une hypertension sévère (pression systolique ≥ 160 mm Hg ; ou pression diastolique ≥ 105 mm Hg) s’est développée (groupe témoin).
Le critère de jugement principal était une prééclampsie présentant des caractéristiques sévères, un accouchement prématuré médicalement indiqué à moins de 35 semaines de gestation, un décollement placentaire ou une mort fœtale ou néonatale.
Le critère de jugement en matière de sécurité était un faible poids à la naissance pour un âge gestationnel inférieur au 10e percentile de l’âge gestationnel.
Les critères de jugement secondaires comprenaient des composites de complications maternelles ou néonatales graves, de prééclampsie et d’accouchement prématuré.
Résultats
Au total, 2 408 femmes ont participé à l’essai. L’incidence d’un événement de critère de jugement principal était plus faible dans le groupe de traitement actif que dans le groupe témoin (30,2 % contre 37,0 %), pour un risque relatif ajusté de 0,82 (intervalle de confiance [IC à 95 %, 0,74 à 0,92 ; p < 0,001). ).
Le pourcentage de poids de naissance petit pour l’âge gestationnel inférieur au 10e percentile était de 11,2 % dans le groupe de traitement actif et de 10,4 % dans le groupe témoin (rapport de risque ajusté, 1,04 ; 0,82 à 1,31 ; P = 0,76).
L’incidence des complications maternelles graves était respectivement de 2,1 % et 2,8 % (rapport de risque, 0,75 ; IC à 95 %, 0,45 à 1,26), et l’incidence des complications néonatales graves était de 2,0 % et 2,6 % (rapport de risque, 0,77 ; 95 % IC, 0,45 à 1,30).
L’incidence de toute prééclampsie dans les deux groupes était respectivement de 24,4 % et 31,1 % (rapport de risque : 0,79 ; IC à 95 % : 0,69 à 0,89).
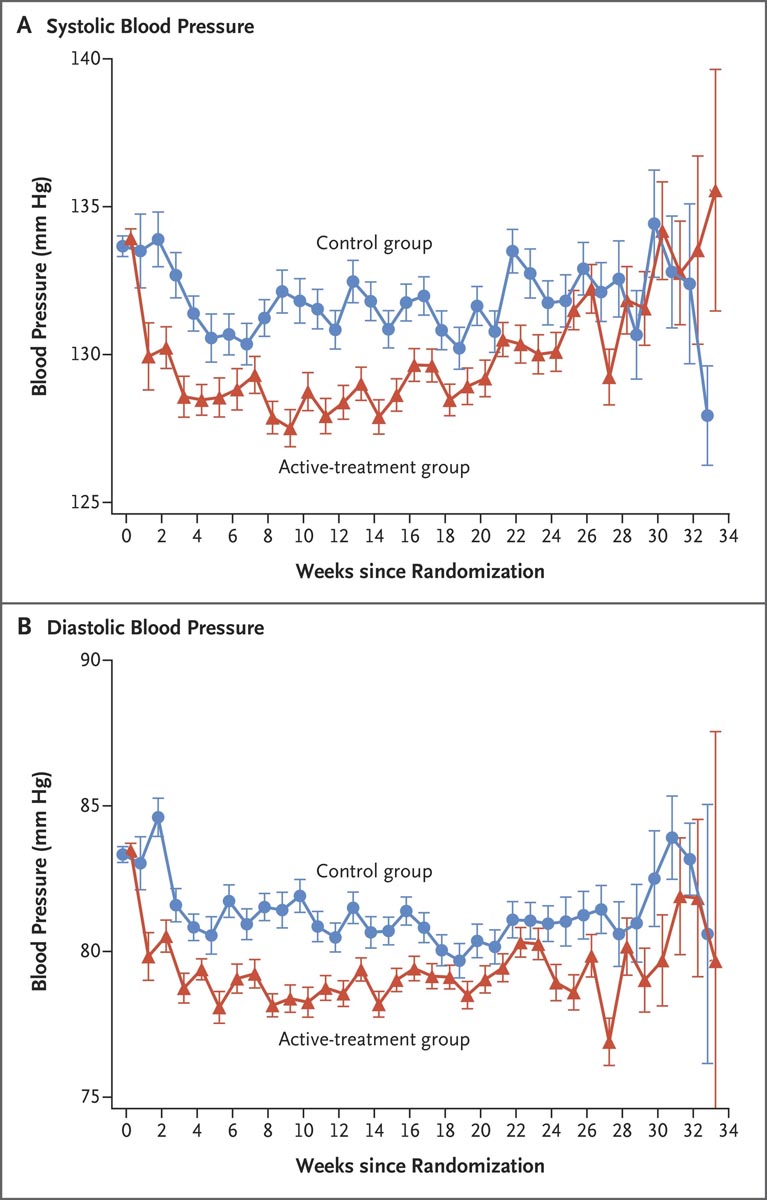
Figure : Pression artérielle moyenne après randomisation. Entre la randomisation et l’accouchement, le niveau moyen global de pression artérielle était plus faible dans le groupe de traitement actif que dans le groupe témoin, tant pour la pression systolique (129,5 mm Hg contre 132,6 mm Hg) que pour la pression diastolique (79,1 mm Hg contre 132,6 mm). Hg). 81,5 mmHg). Les barres indiquent les erreurs standard.
Conclusions Chez les femmes enceintes souffrant d’hypertension chronique légère, une stratégie ciblant une tension artérielle inférieure à 140/90 mm Hg était associée à de meilleures issues de grossesse qu’une stratégie consistant à réserver le traitement uniquement à l’hypertension sévère, sans augmentation du risque d’insuffisance pondérale à la naissance. selon l’âge gestationnel. |
Discussion
Chez les femmes enceintes souffrant d’hypertension chronique légère, un traitement actif avec un objectif de tension artérielle inférieur à 140/90 mm Hg était associé à de meilleures issues de grossesse qu’une stratégie de contrôle sans traitement antihypertenseur, à moins que la pression artérielle systolique ne soit supérieure ou égale à 160 mm Hg ou que la la pression diastolique était de 105 mm Hg ou plus.
Les femmes ayant reçu un traitement actif présentaient un risque plus faible d’un ou plusieurs événements de résultat principal tels qu’une prééclampsie avec des caractéristiques graves, un accouchement prématuré médicalement indiqué à moins de 35 semaines de gestation, un décollement placentaire ou un décès fœtal ou néonatal.
Les estimations des composantes du critère de jugement principal et de la plupart des critères de jugement secondaires (y compris les composites de complications maternelles ou néonatales graves, de prééclampsie et d’accouchement prématuré) étaient cohérentes avec les résultats de l’analyse principale. Il a été déterminé que 14 à 15 patients devraient recevoir un traitement actif pour éviter un événement lié au critère de jugement principal.
Il n’y avait aucune différence significative entre les groupes en ce qui concerne les résultats en matière de sécurité des nouveau-nés dont le poids était inférieur au 10e percentile ou au 5e percentile pour l’âge gestationnel. La différence entre les groupes en termes de pression artérielle moyenne après randomisation était apparemment faible.
Dans cet essai, nous avons constaté qu’un traitement actif avec des médicaments antihypertenseurs améliorait les issues de la grossesse sans préjudice apparent.
Dans les analyses de sous-groupes prédéfinis du critère de jugement principal, les estimations ponctuelles du risque relatif approchaient 1,00 pour les patients présentant une hypertension chronique nouvellement diagnostiquée et pour les patients présentant un indice de masse corporelle de 40 ou plus, mais les intervalles de confiance pour 95 % étaient larges et cohérents avec l’ensemble. effet du traitement.
L’essai n’était pas conçu pour évaluer les différences dans les effets du traitement entre les sous-groupes. Une évaluation plus approfondie de l’effet du traitement chez les patients présentant une hypertension nouvellement diagnostiquée ou un indice de masse corporelle de 40 ou plus peut être informative. Nos résultats suggèrent que l’incidence de l’hypertension sévère était plus faible chez les patients ayant reçu un traitement actif.
Les références
Tita AT, Szychowski JM, Boggess K et al., au nom du consortium d’essai sur l’hypertension chronique et la grossesse (CHAP). Traitement de l’hypertension chronique légère pendant la grossesse. N Engl J Med 2022
(Financé par le National Heart, Lung, and Blood Institute ; numéro CHAP ClinicalTrials.gov, NCT02299414. s’ouvre dans un nouvel onglet.)
















