Punti salienti
|
Riepilogo
Importanza
La menopausa è definita come la cessazione del ciclo mestruale di una persona. Viene definito retrospettivamente, 12 mesi dopo l’ultimo periodo mestruale. La perimenopausa, o transizione alla menopausa, è il periodo di alcuni anni che precede l’ultimo periodo mestruale di una persona ed è caratterizzato da una maggiore variabilità nella durata del ciclo mestruale e da periodi di amenorrea e spesso da sintomi come disfunzione vasomotoria. La prevalenza e l’incidenza della maggior parte delle malattie croniche (ad esempio malattie cardiovascolari, cancro, osteoporosi e fratture) aumentano con l’età e si prevede che gli americani che raggiungono la menopausa vivano in media per più di altri 30 anni. .
Scopo
Per aggiornare la sua raccomandazione del 2017, la US Preventive Services Task Force ( USPSTF ) ha commissionato una revisione sistematica per valutare i benefici e i danni della terapia ormonale sistemica (cioè orale o transdermica) per la prevenzione delle condizioni croniche nelle persone in postmenopausa e se i risultati variano per età o tempi di intervento dopo la menopausa.
Popolazione
Persone asintomatiche in postmenopausa che stanno prendendo in considerazione la terapia ormonale per la prevenzione primaria di condizioni mediche croniche.
Valutazione delle prove
L’USPSTF conclude con moderata certezza che l’uso di estrogeni e progestinici combinati per la prevenzione primaria delle condizioni croniche nelle persone in postmenopausa con utero intatto non ha alcun beneficio netto. L’USPSTF conclude con moderata certezza che l’uso dei soli estrogeni per la prevenzione primaria delle condizioni croniche nelle persone in postmenopausa che hanno subito un’isterectomia non ha alcun beneficio netto .
Raccomandazione
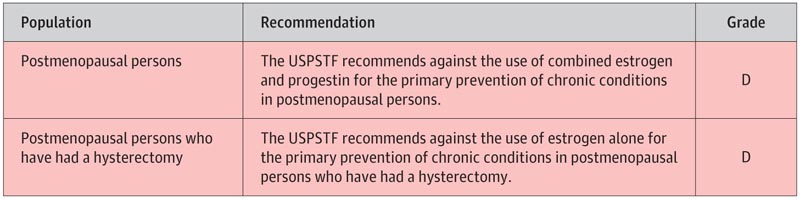
- L’USPSTF sconsiglia l’uso di estrogeni e progestinici combinati per la prevenzione primaria delle condizioni croniche nelle persone in postmenopausa.
- (Raccomandazione D) L’USPSTF sconsiglia l’uso dei soli estrogeni per la prevenzione primaria delle condizioni croniche nelle persone in postmenopausa che hanno subito un’isterectomia. (Raccomandazione D)
Riepilogo delle raccomandazioni
Importanza
La menopausa è definita come la cessazione del ciclo mestruale di una persona. Viene definito retrospettivamente, 12 mesi dopo l’ultimo periodo mestruale. La perimenopausa, o il passaggio alla menopausa, è il periodo di alcuni anni che precede l’ultimo periodo mestruale di una persona ed è caratterizzato da una maggiore variabilità nella durata del ciclo mestruale e da periodi di amenorrea e spesso da sintomi come disfunzione vasomotoria. La menopausa naturale avviene ad un’età media di 51,3 anni.
La prevalenza e l’incidenza della maggior parte delle malattie croniche (ad esempio, malattie cardiovascolari, cancro, osteoporosi e fratture) aumentano con l’età e si prevede che gli americani che raggiungono la menopausa vivano in media più a lungo rispetto agli altri. 30 anni. Tuttavia, l’eccesso di rischio di malattie croniche attribuibili solo alla menopausa è incerto.
Valutare l’entità del beneficio netto dell’USPSTF
La US Preventive Services Task Force ( USPSTF) conclude con moderata certezza che non vi è alcun beneficio dall’uso combinato di estrogeni e progestinici per la prevenzione primaria di condizioni croniche nelle persone in postmenopausa con utero intatto. netto .
L’USPSTF conclude con moderata certezza che l’uso dei soli estrogeni per la prevenzione primaria delle condizioni croniche nelle persone in postmenopausa che hanno subito un’isterectomia non ha alcun beneficio netto .
Considerazioni per la pratica
Popolazione di pazienti presa in considerazione
Questa dichiarazione di raccomandazione si applica agli individui asintomatici in postmenopausa che stanno prendendo in considerazione la terapia ormonale per la prevenzione primaria di condizioni mediche croniche. Non si applica alle persone che stanno prendendo in considerazione la terapia ormonale per controllare i sintomi della perimenopausa, come vampate di calore o secchezza vaginale. Inoltre, non si applica alle persone che hanno avuto una menopausa prematura (insufficienza ovarica primaria) o una menopausa chirurgica.
Gli studi che hanno fornito prove sui benefici e sui danni della terapia ormonale in menopausa per questa raccomandazione hanno generalmente utilizzato il termine "donne" per descrivere i partecipanti, sebbene sia probabile che questi studi abbiano arruolato i partecipanti sulla base del sesso, non dell’identità di genere.
Altre raccomandazioni USPSTF correlate
L’USPSTF ha formulato diverse raccomandazioni relative alla prevenzione delle malattie cardiovascolari e di altre condizioni croniche negli adulti, compreso l’uso dell’aspirina per la prevenzione delle malattie cardiovascolari, lo screening per l’ipertensione, lo screening per il prediabete e il diabete di tipo 2, la consulenza comportamentale per promuovere alimentazione sana e attività fisica per la prevenzione delle malattie cardiovascolari negli adulti (con e senza fattori di rischio cardiovascolare) e lo screening dell’osteoporosi. L’USPSTF ha inoltre formulato raccomandazioni sullo screening del cancro al seno e sullo screening del cancro del colon-retto.
Aggiornamento alla precedente raccomandazione USPSTF
Questa raccomandazione sostituisce la raccomandazione USPSTF del 2017 sulla terapia ormonale per la prevenzione primaria delle condizioni croniche nelle donne in postmenopausa. Nel 2017, l’USPSTF ha sconsigliato l’uso di estrogeni e progestinici combinati per la prevenzione primaria delle condizioni croniche nelle donne in postmenopausa e contro l’uso dei soli estrogeni per la prevenzione primaria delle condizioni croniche nelle donne in postmenopausa che hanno subito un’isterectomia. Questa raccomandazione è coerente con la raccomandazione USPSTF del 2017.
Benefici e danni dei farmaci preventivi
L’USPSTF ha trovato 20 studi clinici randomizzati che hanno confrontato gli effetti degli estrogeni, da soli o in combinazione con il progestinico, rispetto al placebo per la prevenzione di condizioni croniche. Di questi studi, gli studi WHI erano gli unici studi in grado di valutare l’efficacia della terapia ormonale per la prevenzione primaria di varie condizioni croniche. Gli studi WHI includevano persone in postmenopausa di età compresa tra 50 e 79 anni; L’età media dei partecipanti era di 63 anni. Il WHI ha confrontato 0,625 mg/die di estrogeni equini coniugati per via orale, con o senza 2,5 mg/die di medrossiprogesterone acetato, con il placebo.
Le prove su altri tipi, dosi o modalità di somministrazione della terapia ormonale erano limitate. Il WHI ha avuto anche la durata di follow-up più lunga, con un tempo di intervento mediano di 7,2 anni per lo studio con soli estrogeni e 5,6 anni per lo studio con estrogeni più progestinici, nonché un follow-up a lungo termine fino a 20. 4 anni.
Raccomandazioni di altre istituzioni
L’ American College of Obstetricians and Gynecologists raccomanda di non utilizzare la terapia ormonale della menopausa per la prevenzione primaria e secondaria della malattia coronarica. Si rileva inoltre che l’evidenza suggerisce che le donne in menopausa precoce che hanno una buona salute cardiovascolare e un basso rischio di esiti cardiovascolari avversi dovrebbero essere considerate candidate all’uso della terapia con estrogeni o di estrogeni equini coniugati più un progestinico per alleviare i sintomi della menopausa e che l’ormone della menopausa la terapia è approvata per l’uso nelle donne con un aumentato rischio di osteoporosi e fratture.
La North American Menopause Society raccomanda di non prescrivere la terapia ormonale per la prevenzione delle malattie croniche. Si rileva inoltre che una durata prolungata dell’uso della terapia ormonale può essere appropriata nelle donne sintomatiche o per la prevenzione dell’osteoporosi se le terapie alternative non sono tollerate, sulla base di un’attenta valutazione dei benefici e dei rischi individuali.
L’ American Academy of Family Physicians sostiene la precedente raccomandazione dell’USPSTF sulla terapia ormonale nelle persone in postmenopausa.















