Riepilogo L’attuale definizione di prediabete è controversa e soggetta a continuo dibattito. Tuttavia, il prediabete è un fattore di rischio per il diabete di tipo 2, ha un’alta prevalenza ed è associato a complicanze e mortalità del diabete. Pertanto, in futuro, potrebbe diventare una grave pressione sui sistemi sanitari, richiedendo l’intervento dei politici e degli operatori sanitari. Ma come possiamo ridurre al meglio il peso che ne deriva sulla salute? Come compromesso tra le diverse opinioni presenti in letteratura e tra gli autori di questo articolo, suggeriamo di stratificare le persone con prediabete in base al rischio stimato e di offrire interventi preventivi a livello individuale solo alle persone ad alto rischio . Allo stesso tempo, sosteniamo l’identificazione delle persone con prediabete accertato e complicanze legate al diabete e il loro trattamento come tratteremmo le persone con diabete di tipo 2 accertato. |
Più di 20 anni fa, l’ American Diabetes Association (ADA) ha sostituito i termini “ridotta tolleranza al glucosio” (IGT) e “compromissione del glucosio a digiuno” (IBG) con “prediabete” nei suoi standard di cura, una mossa controversa. che da allora ha scatenato accesi dibattiti.
I sostenitori del cambiamento sostengono che il termine è utile per una potenziale prevenzione a livello individuale, mentre gli oppositori sostengono che etichettare tutti gli individui con iperglicemia intermedia come affetti da una malattia preesistente medicalizza un’ampia porzione della popolazione.
Il disaccordo include anche la definizione di prediabete/iperglicemia intermedia e come affrontare gli individui identificati con prediabete. Nonostante le controversie, il termine prediabete ha trovato utilizzo presso (alcuni) operatori sanitari e organizzazioni governative.
Perché dovrebbero essere identificate le persone con prediabete?
La prevalenza del prediabete è elevata e, in media, le persone con prediabete corrono un rischio maggiore di sviluppare diabete, complicanze diabetiche e altre malattie correlate, rispetto a quelle con livelli normali di glucosio nel sangue. Di conseguenza, il peso del prediabete sulla salute della popolazione è sostanziale, il che sottolinea la necessità di avviare tempestivamente azioni preventive per evitare lo sviluppo di malattie.
Tuttavia, allo stesso tempo, esiste una grande eterogeneità nel rischio individuale delle persone con prediabete. E qui sta il puzzle: come garantire un intervento precoce nei soggetti con problemi progressivi, cercando al tempo stesso di trovare un equilibrio tra sottotrattamento e sovratrattamento ? Questo equilibrio è essenziale per evitare medicalizzazioni inutili e stigmatizzazione, per garantire il numero necessario di persone da curare, in tempo e con le risorse richieste dai programmi di prevenzione, e anche per tenere sotto controllo i costi sanitari.
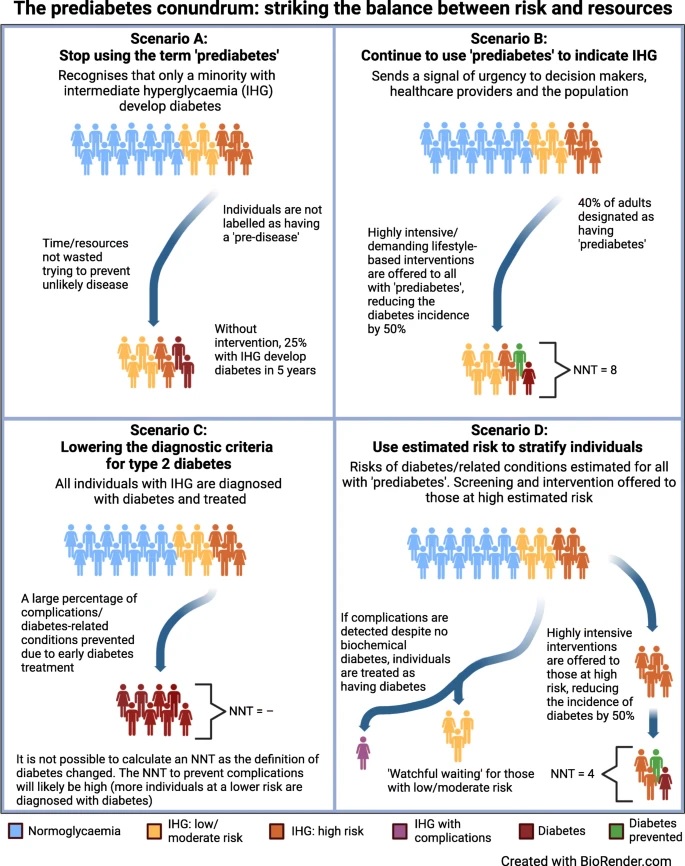
Le opinioni su come affrontare il prediabete variano notevolmente. Alcuni sostengono l’attuale definizione, mentre altri propongono di ripensare l’approccio all’identificazione delle persone a rischio, includendo più indicatori di rischio . Ce ne sono altri che vogliono abbandonare completamente il concetto di prediabete; è stato addirittura suggerito di ridurre la soglia diagnostica del diabete per includere il range prediabetico. Tutte queste alternative possono avere conseguenze sia positive che negative.
| Definizione e storia del prediabete e dell’iperglicemia intermedia |
Il diabete di tipo 2 è una malattia metabolica multifattoriale e multisistemica.
Tuttavia, per ragioni storiche e pratiche, la diagnosi di diabete e prediabete si basa esclusivamente sui livelli di glucosio nel sangue o di HbA1c. Il prediabete è definito come la presenza di iperglicemia intermedia sotto forma di almeno uno dei seguenti: “ridotta tolleranza al glucosio” ( IGT), “compromissione del glucosio a digiuno” (IFG) o HbA1c leggermente elevata .
Tuttavia, la sovrapposizione tra individui identificati con prediabete utilizzando criteri diversi è relativamente scarsa. Inoltre, sebbene la letteratura non mostri una soglia chiara per il successivo rischio di diabete, vengono utilizzati punti cut-off specifici ma variabili per definire il prediabete/iperglicemia intermedia .
La tolleranza al glucosio ridotta (IGT) è stata introdotta nel 1979/1980 per coprire l’intervallo di glucosio tra il diabete e la normale tolleranza al glucosio. La stessa dose di glucosio viene utilizzata per tutti gli individui, mentre le donne generalmente hanno livelli di glucosio plasmatico nelle 2 ore più elevati rispetto agli uomini, in parte a causa delle differenze nelle dimensioni corporee e nel volume di distribuzione.
Il “glucosio a digiuno alterato” (IFG) è stato introdotto nel 1991 ed è stato definito in modo tale che la prevalenza di TGA e FIG era simile nello studio di coorte del Paris Prospective Study . Il valore soglia inferiore per GAA nello studio era 6,1 mmol/l (NT: 110,90 mg/dl). Il valore è ancora utilizzato dall’OMS. Nel 2003, l’ADA ha ridotto questo valore soglia a 5,6 mmol/l (NT: 101,83 mg/dl), aumentando drasticamente la prevalenza dell’OAG. Il livello più basso di glicemia a digiuno non è stato adottato dall’OMS a causa della mancanza di prove di beneficio in termini di riduzione degli esiti avversi.
Nel 2008, un comitato di esperti composto da membri dell’ADA, dell’EASD e dell’IDF (International Diabetes Federation) ha concluso che l’HbA1c era una misura affidabile dell’iperglicemia cronica, associata a complicanze a lungo termine. Pertanto, è stato suggerito che l’HbA1c possa essere utilizzato per la diagnosi del diabete. Il comitato di esperti ha inoltre affermato che i soggetti con livelli di HbA1c compresi tra 42 mmol/l (6%) e 47 mmol/mol (6,4%) dovrebbero ricevere interventi preventivi a causa della probabilità relativamente alta di progressione verso il diabete. Hanno anche sollevato preoccupazioni riguardo all’uso del termine “prediabete” per etichettare questo gruppo di persone, poiché non tutte le persone con HbA1c in questo intervallo svilupperanno il diabete. Nel 2010, l’ADA ha affermato che l’HbA1c ad alto rischio varia tra il 5,7 e il 6,4%. L’EASD e l’IDF non hanno adottato queste modifiche.
Quando si utilizza l’HbA1c (un indicatore dei livelli di glucosio nel sangue) come strumento diagnostico primario per il (pre)diabete, è importante notare che fattori oltre al glucosio plasmatico contribuiscono alla variazione dell’HbA1c, soprattutto nell’intervallo dei non diabetici. Inoltre, vi è evidenza di una crescente discrepanza tra HbA1c e altre misurazioni del glucosio plasmatico con l’aumentare dell’età, ma ciò necessita di ulteriori indagini.
Perché identificare le persone con prediabete?
La prevalenza del prediabete è elevata e, in media, le persone con prediabete hanno un rischio maggiore di sviluppare diabete, complicanze diabetiche e altre malattie correlate, rispetto a quelle con glicemia normale. Di conseguenza, il peso sanitario del prediabete a livello di popolazione è sostanziale, sottolineando la necessità di iniziative tempestive per prevenire lo sviluppo della malattia. Tuttavia, allo stesso tempo, esiste una grande eterogeneità nel rischio individuale tra i soggetti con prediabete.
L’enigma sarebbe: come garantire un intervento precoce nei soggetti con problemi progressivi?
Allo stesso tempo si tratta di mantenere l’equilibrio tra sottotrattamento e sovratrattamento. Questo equilibrio è essenziale per evitare medicalizzazioni inutili e stigmatizzazione, per garantire il numero necessario di persone da curare in modo tempestivo e con risorse che richiedono programmi di prevenzione, e anche per tenere sotto controllo i costi sanitari.
Le opinioni su come affrontare il prediabete variano notevolmente. Alcuni sostengono l’attuale definizione, mentre altri propongono di ripensare l’approccio all’identificazione delle persone a rischio includendo più marcatori di rischio, mentre altri vogliono abbandonare completamente il concetto di prediabete. È stato addirittura suggerito di abbassare la soglia diagnostica del diabete per includere il range prediabetico. Tutte queste alternative possono avere conseguenze sia positive che negative (materiale supplementare elettronico).
| Prevalenza del prediabete e rischio di malattie future |
A livello individuale, i livelli di glucosio nel sangue e la progressione verso il diabete di tipo 2 sono il risultato di una complessa interazione tra il corredo genetico e l’ambiente sociale e fisico. Pertanto, la prevalenza del prediabete dipende dalle caratteristiche della popolazione e dai criteri diagnostici utilizzati. Di conseguenza, se un individuo viene etichettato con la diagnosi di prediabete si basa in parte sui valori limite utilizzati nel paese di residenza e spesso non è possibile confrontare le stime di prevalenza tra paesi/studi.
Tuttavia, indipendentemente dai criteri diagnostici utilizzati, una percentuale significativa della popolazione adulta mondiale presenta un prediabete definito come iperglicemia intermedia. Ad esempio, è stato riportato che la prevalenza stimata del prediabete negli adulti è pari a circa il 50% in un ampio studio cinese e a circa il 38% in un altro studio statunitense (entrambe le stime sono basate sui criteri ADA per GAA, proporzione e prediabete basati su HbA1c). e il 17% in una coorte olandese di adulti di età compresa tra 45 e 75 anni (utilizzando i criteri dell’OMS per GAA e TGA).
A seconda della definizione utilizzata e della popolazione esaminata, il 10-50% delle persone con prediabete progredirà in diabete conclamato entro i prossimi 5-10 anni, con un rischio maggiore nel gruppo di individui con “tolleranza al glucosio compromessa”. (TGA), “glucosio a digiuno alterato” (GAA) combinato. Tuttavia, un numero ancora maggiore di persone con prediabete (circa il 30-60%) tornerà ai normali livelli di glucosio nel sangue in un periodo da 1 a 5 anni .
L’elevata prevalenza e il tasso relativamente basso di conversione al diabete di tipo 2 a 5-10 anni possono essere dovuti, in parte, ai valori limite utilizzati per definire il prediabete (in particolare con gli elevati criteri ADA e americani) . Association of Clinical Endocrinologists ) che rimangono entro i limiti di riferimento per i livelli di glucosio riportati nelle popolazioni a basso rischio, soprattutto con l’aumentare dell’età.
Punti di soglia bassi potrebbero anche spiegare perché il 30% dei giovani adulti con un indice di massa corporea medio (BMI) di circa 25 kg/m2, ma senza altri fattori di rischio apparenti per il diabete, hanno livelli prediabetici. di HbA1c e/o GAA definiti dall’ADA in uno studio sulla popolazione del Liechtenstein.
Poco si sa sul rischio di diabete di tipo 2 nel corso della vita nelle persone con prediabete. In uno studio olandese, il rischio medio di sviluppare il diabete di tipo 2 a livello di popolazione nel corso della vita dipendeva in gran parte dalle dimensioni corporee . Per i soggetti con OAG (sulla base dei criteri OMS) e sovrappeso/obesità (BMI >25 kg/m 2 ), il rischio era >75% all’età di 45 anni, mentre nei soggetti con OAG e BMI < 25 kg/m 2 era ~ 36%. Tenendo conto della circonferenza della vita, il rischio è stato ulteriormente stratificato.
Il prediabete è stato associato a un lungo elenco di malattie attuali e future, tra cui malattie cardiovascolari, steatosi epatica non alcolica, neuropatia, malattia renale cronica , cancro e demenza, nonché alla mortalità generale. Il rischio può essere più elevato nei soggetti affetti da TGA, sebbene manchino prove certe.
Come nel caso del diabete, lo sviluppo di questi esiti deriva da processi complessi e gli individui con prediabete rappresentano un gruppo eterogeneo con rischio variabile di sviluppare complicanze. I risultati degli studi di randomizzazione mendeliana sulle varianti che influenzano la glicemia indicano una relazione causale con la malattia coronarica, anche all’interno del range prediabetico. Tuttavia, le associazioni riportate in letteratura non sono sufficientemente forti per utilizzare il prediabete come test di screening per il rischio di complicanze successive.
| Interventi in persone con prediabete |
Il diabete di tipo 2 può essere prevenuto (o almeno ritardato) mediante cambiamenti intensivi dello stile di vita nelle persone con prediabete, con l’avvertenza che la maggior parte degli studi ha incluso persone con “tolleranza al glucosio compromessa” (TGA) spesso combinata con sovrappeso . È stato segnalato che gli interventi rivolti sia agli individui ad alto rischio di diabete di tipo 2 che a intere popolazioni sono economicamente vantaggiosi rispetto alla prevenzione del diabete, anche se alcuni si sono chiesti se gli studi di prevenzione a livello individuale possano essere trasferiti in ambito ospedaliero. mondo reale.
I programmi mirati al prediabete come condizione ad alto rischio di diabete offrono interventi a livello individuale, ad esempio l’ADA. I criteri diagnostici per il diabete dovrebbero essere ampliati per includere la fascia prediabetica, con un conseguente grande aumento del numero di persone con diabete, molte delle quali saranno a basso rischio di sviluppare complicanze. Oppure l’approccio al prediabete dovrebbe essere perfezionato calcolando il rischio di sviluppare il diabete, le complicanze e le condizioni correlate e offrire solo interventi a livello individuale per i soggetti a più alto rischio?
Gli scenari varieranno, ma è necessario indagare la loro portata, che includerà una valutazione di come tali impatti differiscono tra paesi a basso e alto reddito e tra diversi sistemi di welfare/sanità. Il prediabete , infatti, è un argomento controverso e anche tra gli autori di questo articolo ci sono opinioni divergenti. “Alcuni”, dicono, “preferiscono abbassare la soglia diagnostica del diabete per includere l’intervallo prediabetico (punti limite dell’OMS), mentre altri preferiscono riservare il termine prediabete ai pazienti ad alto rischio stimato. Tuttavia, indipendentemente dalle nostre opinioni personali, non possiamo permetterci di ignorare il notevole carico di malattie causato dal prediabete/iperglicemia intermedia , sia ora che, a maggior ragione, in futuro”.
Date le risorse limitate disponibili e la gravità del problema, gli autori suggeriscono che il miglior compromesso è mantenere il termine prediabete nella sua forma attuale, ma adottare un approccio di medicina di precisione stratificato per l’individuazione e la prevenzione basato sul rischio stimato. . Ciò riconosce il rischio variabile tra gli individui con prediabete e consente di identificare coloro che svilupperanno complicanze, pur non avendo il diabete secondo la definizione biochimica.
L’approccio stratificato aiuterà a garantire un numero ragionevole di pazienti da trattare con interventi preventivi, controllando al tempo stesso i costi. Si suggerisce di procedere verso la stratificazione dei soggetti con prediabete (e di quelli senza) per il rischio di diabete a breve termine e stimato nel corso della vita, per le complicanze legate al diabete e per altre comorbilità. Il rischio stimato può servire come base per conversazioni più informate a livello individuale sulla prevenzione del diabete e delle malattie correlate, e quindi supportare un processo decisionale condiviso.
Si prevede che la maggior parte delle persone a rischio da basso a moderato entreranno in una forma di “vigile attesa” per la vita, con una rivalutazione regolare del proprio rischio. così come altri fattori di rischio per endpoint più difficili, come ipertensione e iperlipidemia, persone ad alto rischio di diabete e complicazioni correlate, che avranno bisogno di supporto per tutta la vita, compreso il controllo del peso corporeo.
Intervenire sullo sviluppo del diabete conclamato probabilmente renderà più facile il ritorno al metabolismo del glucosio “normale” rispetto al raggiungimento della remissione del diabete. Come parte di questo approccio, gli autori suggeriscono di sottoporre a screening le persone ad alto rischio stimato per le complicanze prevalenti legate al diabete. Se si riscontrano complicazioni , queste persone dovrebbero essere trattate come se avessero il diabete conclamato nonostante abbiano livelli glicemici inferiori alla soglia per la diagnosi di diabete. Affidarsi a criteri diagnostici biochimici in questi casi equivale a ignorare che altri fattori, oltre ai livelli glicemici, giocano un ruolo nello sviluppo delle complicanze diabetiche.
Lo studio della fattibilità di un approccio di screening e trattamento per le complicanze diabetiche in soggetti ad alto rischio di diabete senza basi biochimiche costituirà una strada importante per la ricerca futura. Gli autori sostengono che si basa fortemente su fattori di rischio che possono identificare in modo affidabile il rischio assoluto di una serie di risultati, sia futuri che consolidati. Ciò è parzialmente possibile utilizzando i motori di rischio esistenti, come il QDiabetes (NT: calcolatore del rischio del diabete), ma, secondo gli autori, sono necessari modelli più avanzati per implementare il loro suggerimento. Questi motori di rischio devono essere in grado di prevedere in modo affidabile il rischio di una serie di risultati rilevanti.
Il passo successivo sarà quello di stabilire i punti limite per la stima del rischio al quale offrire interventi a livello individuale. Ciò richiederà una ricerca sul rapporto costi-benefici, sia per gli individui con prediabete (sforzi rispetto a potenziali guadagni in termini di salute personale) che per le società. Inoltre, gli autori incoraggiano la comunità di ricerca e i decisori ad aumentare l’attenzione e le risorse verso quest’area. Ciò dovrebbe includere un focus su come migliorare la fornitura e la comunicazione delle stime di rischio alle persone a rischio. Se implementato, il perfezionamento della valutazione del rischio affronterà alcune delle sfide derivanti dall’utilizzo dei valori limite inferiori per il prediabete suggeriti dall’ADA, compreso il valore predittivo positivo basso/moderato dello sviluppo del diabete.
Le aberrazioni metaboliche che portano al diabete, alle complicanze diabetiche e ad altre malattie correlate sono (probabilmente) croniche e richiedono interventi a lungo termine, se non per tutta la vita.
Attualmente mancano prove dell’efficacia a lungo termine dei programmi di prevenzione. Tali sperimentazioni richiedono risorse e molto tempo di follow-up. Stratificare l’intensità del trattamento in base al rischio stimato dovrebbe teoricamente ridurre il numero necessario da trattare e aumentare la probabilità che tali interventi possano ridurre l’incidenza di esiti avversi. Tuttavia, ciò non risolve il problema dell’aderenza al trattamento a lungo termine.
Se l’obiettivo è ridurre efficacemente il carico sanitario causato dal prediabete, un importante percorso di ricerca sarebbe identificare quali interventi sono efficaci e tollerabili per periodi di tempo più lunghi in sottogruppi di persone con prediabete. È importante sottolineare che l’approccio individuale non può essere l’unico , sottolineano gli autori, aggiungendo: “incoraggiamo fortemente i politici a dare priorità agli approcci demografici”.
Gli interventi a livello di popolazione hanno il potenziale per modificare la distribuzione del rischio di una popolazione e migliorare il profilo metabolico medio, con benefici per la popolazione nel suo complesso. Tali interventi esulano dall’ambito del sistema sanitario e devono fare affidamento su collaborazioni intersettoriali con una forte leadership da parte dei politici che devono attuare cambiamenti strutturali nella società per promuovere vite più sane.
“Noi”, affermano gli autori, “i medici e la comunità scientifica siamo importanti sostenitori in questo senso, poiché possono guidare i politici in questa direzione. Nel frattempo ricordiamo a tutti che anche i sostenitori più convinti dell’uso del termine prediabete, come l’ADA, sottolineano che il prediabete non è una malattia ma un fattore di rischio . Pertanto, incoraggiamo tutti a essere cauti e a non etichettare il prediabete come una vera e propria malattia preesistente, quando ci rivolgiamo ai singoli individui, al pubblico e ai decisori”.
In conclusione , gli autori sostengono un approccio più raffinato al rischio e alla prevenzione nelle persone con prediabete per bilanciare le risorse spese sia dagli individui che dalle società.