Il vaiolo delle scimmie è una malattia rara causata dall’infezione con il virus del vaiolo delle scimmie. Il virus del vaiolo delle scimmie appartiene al genere Orthopoxvirus della famiglia Poxviridae. Il genere Orthopoxvirus comprende anche il virus variola (che causa il vaiolo), il virus vaccinia (utilizzato nel vaccino contro il vaiolo) e il virus del vaiolo bovino.
Il vaiolo delle scimmie fu scoperto per la prima volta nel 1958 quando si verificarono due focolai di una malattia simile al vaiolo in colonie di scimmie allevate a scopo di ricerca, da qui il nome "vaiolo delle scimmie". Il primo caso umano di vaiolo delle scimmie è stato registrato nel 1970 nella Repubblica Democratica del Congo (RDC) durante un periodo di intensificati sforzi per eliminare il vaiolo. Da allora, il vaiolo delle scimmie è stato segnalato in persone provenienti da diversi altri paesi dell’Africa centrale e occidentale: Camerun, Repubblica Centrafricana, Costa d’Avorio, Repubblica Democratica del Congo, Gabon, Liberia, Nigeria, Repubblica del Congo e Sierra Leone. . La maggior parte dei contagi si verifica nella Repubblica Democratica del Congo.
Casi di vaiolo delle scimmie nelle persone si sono verificati al di fuori dell’Africa in relazione a viaggi internazionali o animali importati, inclusi casi negli Stati Uniti, nonché in Israele, Singapore e Regno Unito.
Il serbatoio naturale del vaiolo delle scimmie rimane sconosciuto. Tuttavia, i roditori africani e i primati non umani (come le scimmie) possono ospitare il virus e infettare le persone.
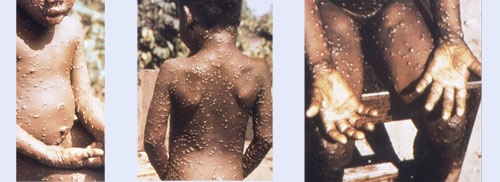
| segni e sintomi |
Negli esseri umani, i sintomi del vaiolo delle scimmie sono simili ma più lievi rispetto ai sintomi del vaiolo. Il vaiolo delle scimmie inizia con febbre, mal di testa, dolori muscolari ed esaurimento . La principale differenza tra i sintomi del vaiolo e del vaiolo delle scimmie è che il vaiolo delle scimmie provoca l’ingrossamento dei linfonodi (linfoadenopatia), mentre il vaiolo no. Il periodo di incubazione (tempo dall’infezione ai sintomi) del vaiolo delle scimmie varia solitamente da 7 a 14 giorni, ma può variare da 5 a 21 giorni.
> La malattia inizia con:
- Febbre
- Mal di testa
- Dolori muscolari
- Mal di schiena
- Linfonodi ingrossati
- Brividi che fanno tremare
- Esaurimento
Entro 1-3 giorni (a volte di più) dall’inizio della febbre, il paziente sviluppa un’eruzione cutanea che spesso inizia sul viso e poi si diffonde ad altre parti del corpo.
> Le lesioni progrediscono attraverso le seguenti fasi prima della caduta:
- Macchie
- Papule
- Vescicole
- Pustole
- Croste
La malattia dura solitamente dalle 2 alle 4 settimane.
In Africa, è stato dimostrato che il vaiolo delle scimmie causa la morte fino a 1 persona su 10 che contrae la malattia.
| Informazioni per i medici |
I primi sintomi del vaiolo delle scimmie comprendono febbre, malessere, mal di testa e talvolta mal di gola e tosse. Una caratteristica del vaiolo delle scimmie è la linfoadenopatia (linfonodi ingrossati). Questo di solito si verifica con la comparsa della febbre, 1 o 2 giorni prima della comparsa dell’eruzione cutanea, o raramente con la comparsa dell’eruzione cutanea. I linfonodi possono gonfiarsi nel collo (sottomandibolare e cervicale), nelle ascelle (ascellari) o nell’inguine (inguinale) e si verificano su entrambi i lati del corpo o solo su uno.
| Riconoscimento clinico |
È possibile riconoscere una possibile infezione da vaiolo delle scimmie in base alla somiglianza del suo decorso clinico con quello del vaiolo comune.
Dopo l’infezione segue un periodo di incubazione che dura in media dai 7 ai 14 giorni. Lo sviluppo dei sintomi iniziali (ad esempio febbre, malessere, mal di testa, debolezza, ecc.) segna l’inizio del periodo prodromico.
Una caratteristica che distingue l’infezione da vaiolo delle scimmie da quella del vaiolo è lo sviluppo di linfonodi ingrossati (linfoadenopatia).
Il gonfiore dei linfonodi può essere generalizzato (coinvolgendo molte parti diverse del corpo) o localizzato in diverse aree (ad esempio collo e ascelle).
Poco dopo il prodromo appare un’eruzione cutanea. Le lesioni di solito iniziano a svilupparsi simultaneamente ed evolvono insieme in qualsiasi parte del corpo. L’evoluzione delle lesioni progredisce attraverso quattro fasi: maculare, papulare, vescicolare, pustolosa, prima della formazione di croste e della risoluzione.
Questo processo avviene in un periodo di 2-3 settimane. La gravità della malattia può dipendere dallo stato di salute iniziale dell’individuo, dalla via di esposizione e dal ceppo del virus infettivo (gruppi genetici o cladi di virus dell’Africa occidentale rispetto a quelli dell’Africa centrale). Il vaiolo delle scimmie dell’Africa occidentale è associato a malattie più lievi, a un minor numero di decessi e a una trasmissione da uomo a uomo limitata. Le infezioni umane con il clade del virus del vaiolo delle scimmie dell’Africa centrale sono in genere più gravi rispetto a quelle con il clade del virus dell’Africa occidentale e hanno una mortalità più elevata. La diffusione da uomo a uomo è ben documentata per il virus del vaiolo delle scimmie dell’Africa centrale.
| Malattia del vaiolo delle scimmie |
> Periodo di incubazione
- L’infezione da virus del vaiolo delle scimmie inizia con un periodo di incubazione. Una persona non è contagiosa durante questo periodo.
- Il periodo di incubazione è in media di 7-14 giorni, ma può variare da 5 a 21 giorni.
- Una persona non ha sintomi e può sentirsi bene.
> Prodromo
- Le persone affette da vaiolo delle scimmie svilupperanno una serie precoce di sintomi (prodromo). Una persona a volte può essere contagiosa durante questo periodo.
- I primi sintomi includono febbre, malessere, mal di testa, talvolta mal di gola, tosse e linfoadenopatia (linfonodi ingrossati).
- La linfoadenopatia è una caratteristica distintiva del vaiolo delle scimmie.
- Questo di solito si verifica con la comparsa della febbre, 1-2 giorni prima della comparsa dell’eruzione cutanea o raramente con la comparsa dell’eruzione cutanea.
- I linfonodi possono gonfiarsi nel collo (sottomandibolare e cervicale), nelle ascelle (ascellari) o nell’inguine (inguinale) e si verificano su entrambi i lati del corpo o solo su uno.
> Lesioni cutanee
Dopo il prodromo si svilupperanno lesioni nella bocca e nel corpo. Le lesioni progrediscono attraverso diverse fasi prima di cadere. Una persona è contagiosa dall’esordio dell’enantema fino allo stadio della crosta.
| Nota dell’editore : un nuovo articolo su The Lancet Infectious Disease afferma che: " La prolungata perdita di DNA virale dal tratto respiratorio superiore dopo la risoluzione della lesione cutanea ha messo a dura prova le attuali linee guida per la prevenzione e il controllo delle infezioni". (Vedi sotto) |
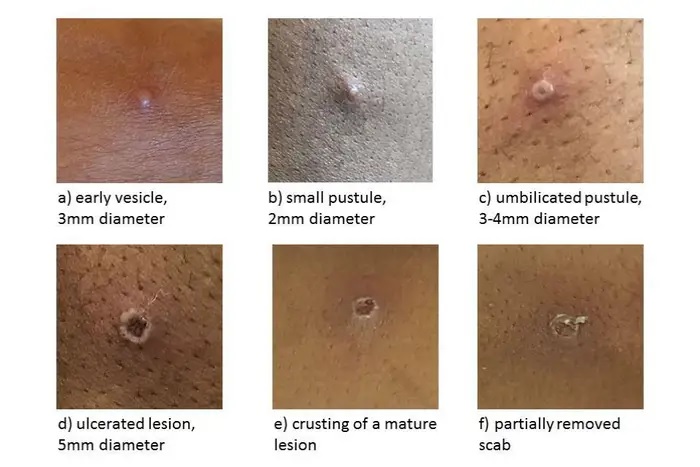
Le lesioni del vaiolo delle scimmie di solito si formano crosticine e guariscono da sole in due o quattro settimane. (Agenzia per la sicurezza sanitaria del Regno Unito)
| Fasi dall’enantema alla fase della crosta |
Enantema Le prime lesioni che si sviluppano sono sulla lingua e nella bocca. Macchie 1-2 giorni Dopo l’enantema, appare sulla pelle un’eruzione maculare, che inizia dal viso e si diffonde alle braccia e alle gambe e poi alle mani e ai piedi, compresi i palmi delle mani e le piante dei piedi. L’eruzione cutanea solitamente si diffonde a tutte le parti del corpo entro 24 ore e si concentra maggiormente su viso, braccia e gambe (distribuzione centrifuga). Papule 1-2 giorni Entro il terzo giorno dall’eruzione, le lesioni sono progredite da maculari (piatte) a papulari (in rilievo). Vescicole 1-2 giorni Entro il quarto-quinto giorno, le lesioni diventano vescicolari (sollevate e riempite di liquido trasparente). Pustole 5–7 giorni Entro il sesto-settimo giorno, le lesioni diventano pustolose (riempite di liquido opaco): nettamente sollevate, solitamente rotonde e sode al tatto (profonde). Le lesioni svilupperanno una depressione al centro (ombelicazione). Le pustole rimarranno per circa 5-7 giorni prima di iniziare a formare crosticine. Croste 7-14 giorni Entro la fine della seconda settimana, le pustole hanno formato croste e crosticine. Le croste rimarranno per circa una settimana prima di iniziare a cadere. Eruzione risolta Cicatrici e/o aree di pelle più chiara o più scura possono rimanere dopo la caduta delle croste. Una volta che tutte le croste sono cadute, una persona non è più contagiosa. |
| Preparazione e raccolta dei campioni |
Una comunicazione efficace e misure precauzionali tra le squadre di raccolta dei campioni e il personale di laboratorio sono essenziali per massimizzare la sicurezza nella manipolazione dei campioni di vaiolo delle scimmie.
Ciò è particolarmente rilevante in ambito ospedaliero, dove i laboratori trattano abitualmente campioni di pazienti con una varietà di condizioni infettive e/o non infettive.
Un sistema di etichettatura deve distinguere chiaramente tutti i campioni, compresi quelli provenienti da pazienti affetti da vaiolo delle scimmie che richiedono una gestione speciale.
Le esposizioni di laboratorio ai poxvirus si verificano principalmente attraverso ferite da aghi, contatto diretto con il campione o aerosol che possono essere generati dalle procedure di laboratorio . Gli oggetti taglienti non devono essere inclusi in nessun campione e devono essere smaltiti in appositi contenitori resistenti alla perforazione per il trattamento in autoclave dei rifiuti infetti.
La raccolta dei campioni può iniziare dopo aver effettuato le opportune consultazioni. Le procedure e i materiali utilizzati varieranno a seconda della fase dell’eruzione.
| Raccolta di campioni per la diagnosi del vaiolo delle scimmie |
Possibili casi umani di vaiolo delle scimmie dovrebbero essere segnalati all’epidemiologo dell’ospedale locale e/o al personale addetto al controllo delle infezioni, che contatterà il dipartimento sanitario del proprio stato.
Il personale che preleva i campioni deve indossare dispositivi di protezione individuale (DPI) in conformità con le raccomandazioni relative alle precauzioni standard, da contatto e da goccioline. I campioni devono essere raccolti nel modo descritto di seguito. Quando possibile, utilizzare materiali plastici anziché vetro per la raccolta dei campioni.
La PCR in tempo reale può essere utilizzata sul materiale della lesione per diagnosticare una possibile infezione da virus del vaiolo delle scimmie.
La consultazione con il dipartimento sanitario statale e il CDC dovrebbe avvenire prima della raccolta dei campioni.
Un campione dovrebbe essere prelevato da più di una lesione, preferibilmente da diverse parti del corpo e/o da lesioni con aspetto diverso. Per istruzioni sulla conservazione, l’imballaggio e la spedizione dei campioni, consultare la rilevazione molecolare del Poxvirus e i test sierologici del Poxvirus nella directory dei test del CDC.
| Trattamento |
Al momento non sono disponibili trattamenti specifici per l’infezione da vaiolo delle scimmie, ma le epidemie di vaiolo delle scimmie possono essere controllate.
Il vaccino contro il vaiolo, il cidofovir, l’ST-246 e l’immunoglobulina vaccinica (VIG) possono essere utilizzati per controllare un’epidemia di vaiolo delle scimmie. La guida del CDC è stata sviluppata utilizzando le migliori informazioni disponibili sui benefici e sui rischi della vaccinazione contro il vaiolo e sull’uso di farmaci per la prevenzione e la gestione del vaiolo delle scimmie e di altre infezioni da orthopoxvirus.
> Vaccino contro il vaiolo delle scimmie e il vaiolo
Negli Stati Uniti è stato concesso in licenza un vaccino, JYNNEOSTM (noto anche come Imvamune o Imvanex), per prevenire il vaiolo delle scimmie e il vaiolo. Poiché il virus del vaiolo delle scimmie è strettamente correlato al virus che causa il vaiolo, il vaccino contro il vaiolo può anche proteggere le persone dal contrarre il vaiolo delle scimmie. Dati precedenti provenienti dall’Africa suggeriscono che il vaccino contro il vaiolo è efficace almeno all’85% nel prevenire il vaiolo delle scimmie. L’efficacia di JYNNEOSTM contro il vaiolo delle scimmie è stata dedotta da uno studio clinico sull’immunogenicità di JYNNEOS e dai dati di efficacia provenienti da studi sugli animali. Gli esperti ritengono inoltre che la vaccinazione dopo l’esposizione al vaiolo delle scimmie possa aiutare a prevenire la malattia o renderla meno grave.
ACAM2000, che contiene un virus vaccinico vivo, è autorizzato per l’immunizzazione di persone che hanno almeno 18 anni di età e ad alto rischio di infezione da vaiolo. Può essere utilizzato in persone esposte al vaiolo delle scimmie se utilizzato nell’ambito di un nuovo protocollo farmacologico sperimentale ad accesso ampliato.
Il vaccino contro il vaiolo non è attualmente disponibile al grande pubblico. Nel caso di un’altra epidemia di vaiolo delle scimmie negli Stati Uniti, il CDC stabilirà delle linee guida che spiegheranno chi dovrebbe vaccinarsi.
> Guida ai vaccini contro il vaiolo delle scimmie e il vaiolo
Se somministrati in modo appropriato prima dell’esposizione al vaiolo delle scimmie, i vaccini sono efficaci nel proteggere le persone dal vaiolo delle scimmie.
ACAM200 e JYNNEOSTM (noto anche come Imvamune o Imvanex) sono i due vaccini attualmente autorizzati negli Stati Uniti per prevenire il vaiolo. JYNNEOS è inoltre autorizzato specificatamente per prevenire il vaiolo delle scimmie.
ACAM2000 viene somministrato come preparato virale vivo che viene inoculato nella pelle pungendone la superficie. Dopo il successo dell’inoculazione, si svilupperà una lesione nel sito di vaccinazione. Il virus che cresce nel sito di questa lesione da inoculazione può diffondersi ad altre parti del corpo o addirittura ad altre persone. Le persone che ricevono il vaccino con ACAM2000 dovrebbero prendere precauzioni per prevenire la diffusione del virus vaccinale.
JYNNEOSTM viene somministrato come un virus vivo che non si replica. Viene somministrato mediante due iniezioni sottocutanee a quattro settimane di distanza. Non c’è alcun "colpo" visibile e, di conseguenza, non c’è rischio di diffusione ad altre parti del corpo o ad altre persone. Le persone che ricevono JYNNEOS TM non sono considerate vaccinate finché non ricevono entrambe le dosi del vaccino.
Il CDC, in collaborazione con il Comitato consultivo sulle pratiche di immunizzazione (ACIP), fornisce raccomandazioni su chi dovrebbe ricevere il vaccino contro il vaiolo in un contesto non di emergenza. Al momento, la vaccinazione ACAM2000 è consigliata ai laboratori che lavorano con alcuni orthopoxvirus e al personale militare. ACIP sta attualmente valutando JYNNEOSTM per la protezione delle persone a rischio di esposizione professionale agli orthopoxvirus in un contesto pre-evento.
> Efficacia del vaccino
Poiché il virus del vaiolo delle scimmie è strettamente correlato al virus che causa il vaiolo, il vaccino contro il vaiolo può proteggere le persone dal contrarre il vaiolo delle scimmie. Dati precedenti provenienti dall’Africa suggeriscono che il vaccino contro il vaiolo è efficace almeno all’85% nel prevenire il vaiolo delle scimmie. L’efficacia di JYNNEOSTM contro il vaiolo delle scimmie è stata dedotta da uno studio clinico sull’immunogenicità di JYNNEOS e dai dati di efficacia provenienti da studi sugli animali.
I vaccini contro il vaiolo e il vaiolo delle scimmie sono efficaci nel proteggere le persone dal vaiolo delle scimmie se somministrati prima dell’esposizione al vaiolo delle scimmie. Gli esperti ritengono inoltre che la vaccinazione dopo l’esposizione al vaiolo delle scimmie possa aiutare a prevenire la malattia o renderla meno grave.
> Ricevere il vaccino dopo l’esposizione al virus del vaiolo delle scimmie
La vaccinazione dopo l’esposizione al virus del vaiolo delle scimmie è ancora possibile. Tuttavia, prima la persona esposta riceve il vaccino, meglio è.
Il CDC raccomanda che il vaccino venga somministrato entro 4 giorni dalla data di esposizione per prevenire l’insorgenza della malattia. Se somministrata da 4 a 14 giorni dopo la data di esposizione, la vaccinazione può ridurre i sintomi della malattia, ma potrebbe non prevenirla.
I vaccini contro il vaiolo e il vaiolo delle scimmie sono efficaci nel proteggere le persone dal vaiolo delle scimmie se somministrati prima dell’esposizione al vaiolo delle scimmie. Gli esperti ritengono inoltre che la vaccinazione dopo l’esposizione al vaiolo delle scimmie possa aiutare a prevenire la malattia o renderla meno grave.
> Rivaccinazione dopo l’esposizione
Le persone esposte al virus del vaiolo delle scimmie e che non hanno ricevuto il vaccino contro il vaiolo negli ultimi 3 anni dovrebbero prendere in considerazione la possibilità di vaccinarsi.
Quanto prima una persona riceve il vaccino, tanto più efficace sarà la protezione contro il virus del vaiolo delle scimmie.
> Rischi del vaccino rispetto al vaiolo delle scimmie
Per la maggior parte delle persone che sono state esposte al vaiolo delle scimmie, i rischi della malattia sono maggiori dei rischi del vaccino contro il vaiolo o il vaiolo delle scimmie.
Il vaiolo delle scimmie è una malattia grave . Provoca febbre, mal di testa, dolori muscolari, mal di schiena, ingrossamento dei linfonodi, una sensazione generale di malessere, stanchezza e una grave eruzione cutanea. Gli studi sul vaiolo delle scimmie nell’Africa centrale, dove le persone vivono in aree remote e sono svantaggiate dal punto di vista medico, hanno dimostrato che la malattia ha ucciso dall’1 al 10% delle persone infette.
Al contrario, la maggior parte delle persone che ricevono il vaccino contro il vaiolo o il vaiolo delle scimmie presenta solo reazioni minori, come lieve febbre, stanchezza, gonfiore delle ghiandole, arrossamento e prurito nella sede in cui viene somministrato il vaccino. Tuttavia, questi vaccini presentano anche rischi più gravi.
Sulla base dell’esperienza passata, si stima che da 1 a 2 persone su 1 milione di persone vaccinate moriranno a causa di complicazioni potenzialmente letali derivanti dal vaccino.
> Cidofovir e Brincidofovir (CMX001)
Non sono disponibili dati sull’efficacia del cidofovir e del brincidofovir nel trattamento dei casi umani di vaiolo delle scimmie. Tuttavia, entrambi hanno dimostrato attività contro i poxvirus in studi in vitro e su animali.
Non è noto se una persona con grave infezione da vaiolo delle scimmie trarrà o meno beneficio dal trattamento con uno dei due antivirali, sebbene il loro uso possa essere preso in considerazione in questi casi. Il brincidofovir può avere un profilo di sicurezza migliore rispetto al cidofovir. Non è stata osservata tossicità renale grave o altri eventi avversi durante il trattamento delle infezioni da citomegalovirus con Brincidofovir rispetto al trattamento con Cidofovir.
> Tecovirimato (ST-246)
Non sono disponibili dati sull’efficacia dell’ST-246 nel trattamento dei casi umani di vaiolo delle scimmie.
Studi condotti su una varietà di specie animali hanno dimostrato che l’ST-246 è efficace nel trattamento della malattia indotta da orthopoxvirus. Gli studi clinici sull’uomo hanno indicato che il farmaco era sicuro e tollerabile con solo effetti collaterali minori.
> Immunoglobulina vaccinale (VIG)
Non sono disponibili dati sull’efficacia del VIG nel trattamento delle complicanze del vaiolo delle scimmie. L’uso del VIG è somministrato nell’ambito di un IND e non ha dimostrato alcun beneficio nel trattamento delle complicanze del vaiolo. Non è noto se una persona con grave infezione da vaiolo delle scimmie trarrà beneficio dal trattamento con VIG, tuttavia in questi casi si può prendere in considerazione il suo utilizzo.
Il VIG può essere preso in considerazione per l’uso profilattico in una persona esposta con grave immunodeficienza nella funzione delle cellule T per la quale la vaccinazione contro il vaiolo dopo l’esposizione al vaiolo delle scimmie è controindicata.
> Durata delle procedure di isolamento
Le decisioni riguardanti la sospensione delle precauzioni di isolamento dovrebbero essere prese in consultazione con il dipartimento sanitario locale o statale.
Per le persone affette da vaiolo delle scimmie, le precauzioni di isolamento, sia nelle strutture sanitarie che in ambito domestico, dovrebbero essere continuate fino alla risoluzione di tutte le lesioni e alla formazione di un nuovo strato di pelle .
Dopo l’interruzione delle precauzioni di isolamento, gli individui affetti devono evitare il contatto stretto con individui immunocompromessi fino alla scomparsa di tutte le croste.
Le persone immunocompromesse includono coloro i cui meccanismi immunitari sono carenti a causa di:
- Disturbi immunologici (ad esempio, infezione da virus dell’immunodeficienza umana [HIV] o sindrome da immunodeficienza congenita).
- Malattie croniche (ad esempio diabete, cancro, enfisema o insufficienza cardiaca).
- Terapia immunosoppressiva (come radiazioni, chemioterapia citotossica, farmaci antirigetto o steroidi).
> Monitoraggio delle persone esposte
I contatti di animali o persone con diagnosi di vaiolo delle scimmie dovrebbero essere monitorati per i sintomi per 21 giorni dopo la loro ultima esposizione.
I sintomi preoccupanti includono:
- Febbre ≥ 38°C (100,4°F)
- Brividi che fanno tremare
- Nuova linfoadenopatia (periauricolare, ascellare, cervicale o inguinale)
- Nuova eruzione cutanea
Febbre ed eruzioni cutanee si verificano in quasi tutte le persone infette dal virus del vaiolo delle scimmie.
I contatti dovrebbero essere istruiti a controllare la loro temperatura due volte al giorno.
Se si sviluppano sintomi, i contatti devono autoisolarsi immediatamente e contattare il dipartimento sanitario per ulteriori indicazioni.
- Se si sviluppa febbre o eruzione cutanea, i contatti devono autoisolarsi e contattare immediatamente il proprio dipartimento sanitario locale o statale.
- Se si sviluppano solo brividi o linfoadenopatia, il contatto dovrà rimanere presso la propria residenza e autoisolarsi per 24 ore.
- Durante questo periodo, l’individuo dovrebbe monitorare la propria temperatura per la febbre; Se si sviluppa febbre o eruzione cutanea, è necessario contattare immediatamente il dipartimento sanitario.
- Se febbre o eruzione cutanea non si sviluppano e persistono brividi o linfoadenopatia, il contatto deve essere valutato da un medico per determinarne la possibile causa. I medici possono verificare con i dipartimenti sanitari statali se si sospetta il vaiolo delle scimmie.
- Ai contatti che rimangono asintomatici può essere consentito di continuare con le attività quotidiane di routine (p. es., andare al lavoro, a scuola). I contatti non devono donare sangue, cellule, tessuti, latte materno, sperma o organi mentre sono monitorati per i sintomi.
> Monitoraggio degli operatori sanitari esposti
Qualsiasi operatore sanitario che abbia curato un paziente affetto da vaiolo delle scimmie deve essere attento allo sviluppo di sintomi che potrebbero suggerire un’infezione da vaiolo delle scimmie, soprattutto entro il periodo di 21 giorni successivo all’ultima data di cura, e deve avvisare il controllo delle infezioni, la salute sul lavoro e l’ufficio dipartimento sanitario per indicazioni su una valutazione medica.
Gli operatori sanitari che hanno esposizioni non protette (cioè non indossano DPI) a pazienti affetti da vaiolo delle scimmie non devono essere esclusi dal lavoro, ma dovrebbero essere sottoposti a monitoraggio attivo dei sintomi, inclusa la misurazione della temperatura almeno due volte al giorno per 21 giorni dopo l’esposizione. Prima di presentarsi al lavoro ogni giorno, l’operatore sanitario deve essere intervistato per verificare eventuali segni di febbre o eruzione cutanea.
Gli operatori sanitari che si sono presi cura o sono stati in contatto diretto o indiretto con pazienti affetti da vaiolo delle scimmie rispettando le precauzioni raccomandate per il controllo delle infezioni possono sottoporsi ad automonitoraggio o monitoraggio attivo come stabilito dal dipartimento sanitario.
La trasmissione del vaiolo delle scimmie richiede una stretta interazione prolungata con un individuo sintomatico. Le interazioni brevi e quelle eseguite con DPI adeguati in conformità con le precauzioni standard non sono ad alto rischio e generalmente non richiedono DPI.
| Aggiornamento |
Annuncio del CDC 24 MAGGIO 22 Gli Stati Uniti dispongono di vaccini contro il vaiolo delle scimmie per la popolazione suscettibile Hanno circa mille dosi del vaccino JYNNEOS, un virus vivo ma con la capacità di sopprimere la replicazione virale. Dispongono inoltre di 100mila unità di un composto precedente. Funzionari dei Centri statunitensi per il controllo e la prevenzione delle malattie (CDC) hanno annunciato che intendono distribuire vaccini e cure mediche contro il vaiolo delle scimmie ai contatti stretti delle persone infette. L’annuncio è stato fatto dopo che nel Paese sono stati segnalati cinque casi confermati e probabili. In termini di fornitura, gli Stati Uniti hanno circa mille dosi del composto JYNNEOS, un vaccino approvato dalla Food and Drug Administration (FDA) statunitense contro il vaiolo e il vaiolo delle scimmie "e si prevede che tale livello aumenterà rapidamente nelle prossime settimane poiché l’azienda ci fornisce più dosi", ha spiegato Jennifer McQuiston, vicedirettrice della Divisione di agenti patogeni e patologie di gravi conseguenze. Esistono anche quasi 100 milioni di dosi di un vaccino della generazione precedente chiamato ACAM2000. Entrambi utilizzano virus vivi, ma solo JYNNEOS sopprime la capacità del virus di replicarsi , rendendolo l’opzione più sicura, secondo McQuiston. Secondo la FDA, il vaccino JYNNEOS è indicato per individui di età pari o superiore a 18 anni che sono ad alto rischio di vaiolo e vaiolo delle scimmie. Situazione epidemiologica negli USA C’è un’infezione confermata in Massachusetts e altri quattro casi probabili di persone infette da orthopoxvirus - della stessa famiglia a cui appartiene il vaiolo delle scimmie - secondo quanto dichiarato dai funzionari del CDC in una conferenza stampa. "Si presume che tutti i casi sospetti siano vaiolo delle scimmie e sono in fase di conferma presso la sede del CDC", ha detto McQuiston. Uno dei casi di orthopoxvirus è a New York, un altro in Florida e i restanti due nello Utah. Sono tutti uomini. La sequenza genetica del caso del Massachusetts corrisponde a quella di un paziente in Portogallo e appartiene a un ceppo dell’Africa occidentale, il meno aggressivo dei due ceppi esistenti di vaiolo delle scimmie. "In questo momento speriamo di massimizzare la distribuzione dei vaccini a coloro che sappiamo possono trarne beneficio", ha detto McQuiston, secondo l’ agenzia AFP . Cioè "alle persone che hanno avuto contatti con un paziente affetto da vaiolo delle scimmie, agli operatori sanitari, ai loro contatti più stretti e in particolare a coloro che potrebbero essere ad alto rischio di contrarre una malattia grave". Le persone immunocompromesse o che soffrono di particolari patologie cutanee, compreso l’eczema, sono ad alto rischio, ha aggiunto John Brooks, medico epidemiologo. La trasmissione del vaiolo delle scimmie avviene attraverso il contatto stretto e prolungato con qualcuno che ha un’eruzione cutanea attiva o attraverso le goccioline respiratorie di qualcuno con lesioni della malattia in bocca e che sta con altre persone per un periodo considerevole. . Il virus può causare eruzioni cutanee, con lesioni che si verificano in alcune parti del corpo o diffondersi in modo più generale. In alcuni casi, nelle fasi iniziali, può iniziare un’eruzione cutanea sui genitali o sulla zona perianale. Mentre gli scienziati temono che il numero crescente di casi in tutto il mondo possa potenzialmente indicare un nuovo tipo di trasmissione, McQuiston ha affermato che attualmente non ci sono prove a sostegno di tale teoria. Invece, il numero crescente di casi potrebbe essere correlato ad alcuni eventi di contagio specifici, come le recenti feste di massa in Europa. Il CDC sta inoltre sviluppando una guida terapeutica per consentire l’impiego degli antivirali tecovirimat e brincidofovir, entrambi autorizzati per il trattamento del vaiolo. |
Fonte dell’aggiornamento
: Caratteristiche cliniche e gestione del vaiolo delle scimmie umano: uno studio osservazionale retrospettivo nel Regno Unito . Hugh Adler, PhD, Susan Gould, Paul Hine et al. Le malattie infettive di Lancet. DOI: https://doi.org/10.1016/S1473-3099(22)00228-6
Il vaiolo delle scimmie umano è una zoonosi causata dal virus del vaiolo delle scimmie, un orthopoxvirus e parente stretto del virus del vaiolo (vaiolo). È stato segnalato per la prima volta in Africa centrale nel 1970 e storicamente ha colpito alcune delle comunità più povere ed emarginate del mondo.
La sindrome clinica è caratterizzata da febbre, eruzione cutanea e linfoadenopatia. Le complicanze del vaiolo delle scimmie possono includere polmonite, encefalite, cheratite pericolosa per la vista e infezioni batteriche secondarie.
I tassi di mortalità pubblicati variano sostanzialmente e sono vulnerabili a errori di accertamento dei casi. Tassi di mortalità compresi tra l’1% e il 10% sono stati segnalati nelle epidemie nel bacino del Congo e il clade virale circolante in questa regione sembra essere associato a un aumento della virulenza. Il clade dell’Africa occidentale, responsabile delle recenti epidemie in Nigeria, è associato a un tasso di mortalità complessivo inferiore, costantemente inferiore al 3%. Ad oggi, la maggior parte dei decessi segnalati si è verificata tra bambini piccoli e persone con HIV.
La trasmissione da uomo a uomo del vaiolo delle scimmie è ben descritta, compresa la trasmissione nosocomiale e domestica.
Tuttavia, le catene di trasmissione da uomo a uomo sono state storicamente meno riconosciute. Una stima aggregata derivante da una revisione sistematica ha suggerito un tasso di attacco secondario di circa l’8% (intervallo da 0 a 11%) tra i contatti familiari che non erano stati vaccinati contro il vaiolo.
La comprensione della cinetica virale e dell’infettività in vivo è scarsa e il significato clinico della viremia prolungata e del desquamazione cutanea rimane incerto.
Sfondo
Casi di vaiolo delle scimmie nell’uomo si riscontrano raramente al di fuori dell’Africa centrale e occidentale. Esistono pochi dati sulla cinetica virale o sulla durata della diffusione virale e non esistono trattamenti autorizzati.
Due farmaci orali, brincidofovir e tecovirimat, sono stati approvati per il trattamento del vaiolo e hanno dimostrato efficacia contro il vaiolo delle scimmie negli animali.
Il nostro obiettivo era descrivere il decorso clinico longitudinale del vaiolo delle scimmie in un contesto ad alto reddito, insieme alle dinamiche virali e ad eventuali eventi avversi legati alle nuove terapie antivirali.
Metodi
In questo studio osservazionale retrospettivo, riportiamo le caratteristiche cliniche, i risultati virologici longitudinali e la risposta agli antivirali non approvati in sette pazienti con vaiolo delle scimmie diagnosticati nel Regno Unito tra il 2018 e il 2021, identificati attraverso una revisione retrospettiva delle note. di casi.
Questo studio ha incluso tutti i pazienti gestiti presso centri dedicati alle malattie infettive ad alte conseguenze (HCID) a Liverpool, Londra e Newcastle, coordinati attraverso una rete nazionale HCID.
Risultati
Abbiamo esaminato tutti i casi dall’inizio della rete HCID (aria) tra il 15 agosto 2018 e il 10 settembre 2021, identificando sette pazienti . Dei sette pazienti, quattro erano uomini e tre donne. Tre casi di vaiolo delle scimmie sono stati acquisiti nel Regno Unito: un paziente era un operatore sanitario che ha contratto il virus in ambito nosocomiale e un paziente che ha contratto il virus all’estero lo ha trasmesso a un adulto e a un bambino all’interno della propria famiglia.
Caratteristiche degne di nota della malattia includevano viremia, rilevamento prolungato del DNA del virus del vaiolo delle scimmie negli strisci del tratto respiratorio superiore, sbalzi d’umore reattivi e un paziente aveva un ascesso dei tessuti profondi con virus del vaiolo delle scimmie positivo alla PCR. .
Cinque pazienti hanno trascorso più di 3 settimane (intervallo 22-39 giorni) in isolamento a causa della prolungata positività alla PCR.
Tre pazienti sono stati trattati con brincidofovir (200 mg una volta a settimana per via orale), tutti hanno sviluppato enzimi epatici elevati che hanno portato all’interruzione del trattamento.
Un paziente è stato trattato con tecovirimat (600 mg due volte al giorno per 2 settimane per via orale), non ha manifestato effetti avversi e ha avuto una durata più breve di diffusione virale e malattia (10 giorni di ricovero) rispetto agli altri sei pazienti. Un paziente ha avuto una lieve ricaduta 6 settimane dopo la dimissione dall’ospedale.
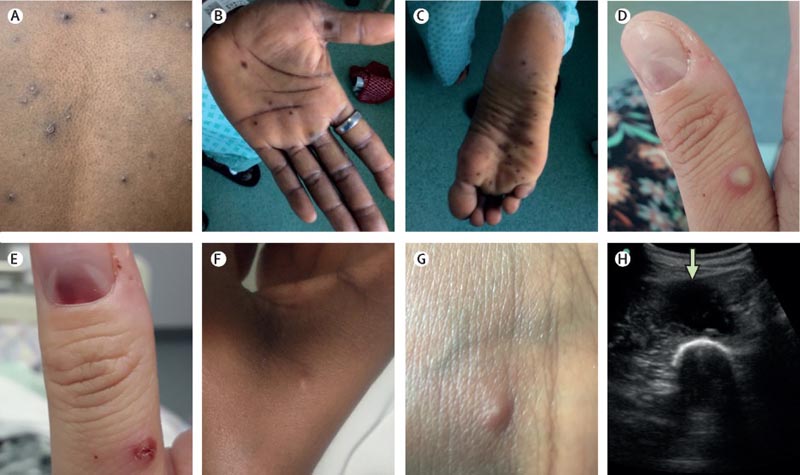
Manifestazioni cutanee e dei tessuti molli del vaiolo delle scimmie. Le caratteristiche della pelle e dei tessuti molli includevano: (A e D) lesioni vescicolari o pustolose; B e C) lesioni maculari su palmi e piante dei piedi; (D ed E) una lesione subungueale; (F e G) papule più sottili e vescicole più piccole; (H) e un ascesso profondo (freccia, immagine ottenuta durante il drenaggio ecoguidato).
Interpretazione
Il vaiolo delle scimmie umano pone sfide uniche, anche per i sistemi sanitari dotati di risorse adeguate e di reti HCID.
La diffusione prolungata del DNA virale dal tratto respiratorio superiore dopo la risoluzione della lesione cutanea ha messo in discussione le attuali linee guida per la prevenzione e il controllo delle infezioni.
C’è un urgente bisogno di studi prospettici sugli antivirali per questa malattia.
Valore aggiunto di questo studio
Definita dalla UK Health Security Agency come una malattia infettiva ad alte conseguenze (HCID), la nostra serie di casi retrospettivi rappresenta la trasmissione importata, nosocomiale e domestica del vaiolo delle scimmie, che non è stata precedentemente descritta nel Regno Unito. . Riportiamo il primo utilizzo di agenti antivirali in pazienti affetti da vaiolo delle scimmie, con tre pazienti che hanno ricevuto brincidofovir e uno che ha ricevuto tecovirimat.
Non è stato riscontrato che brincidofovir conferisca alcun beneficio clinico convincente ed è stato associato a compromissione dei test di funzionalità epatica in tutti i casi. Il paziente trattato con tecovirimat ha avuto una durata più breve dei sintomi e della diffusione virale dal tratto respiratorio superiore rispetto al resto dei pazienti della serie, senza eventi avversi identificati prima della dimissione.
Molti dei pazienti hanno manifestato viremia prolungata e diffusione virale dal tratto respiratorio superiore dopo la formazione di croste su tutte le lesioni cutanee, portando ad un prolungato isolamento in ospedale.
Implicazioni di tutte le prove disponibili
Il vaiolo delle scimmie è una minaccia sanitaria globale emergente, in grado di diffondersi oltre i confini e successivamente trasmettersi. Sebbene non siano state stabilite strategie ottimali di controllo e trattamento delle infezioni per questo patogeno potenzialmente pericoloso, i nostri dati di primo utilizzo suggeriscono che brincidofovir ha una scarsa efficacia; tuttavia, sono giustificati studi prospettici sul tecovirimat nel vaiolo delle scimmie umano.
Le implicazioni sul controllo delle infezioni derivanti dalla diffusione virale dal tratto respiratorio superiore dovrebbero essere prese in considerazione nelle future epidemie.
Contagio
Quadro clinico
Diagnosi
Trattamento e prevenzione
|
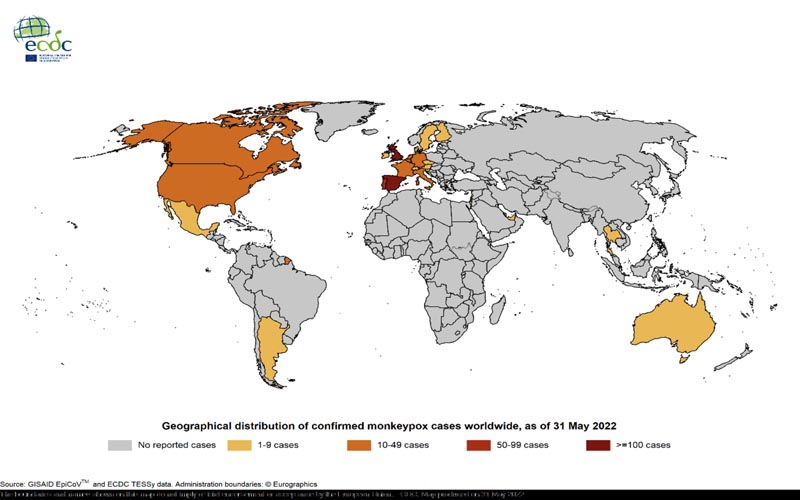
Aggiornamento globale: dall’inizio dell’epidemia, in tutto il mondo sono stati confermati 557 casi in totale. Al 31 maggio 2022 , casi sono stati confermati in paesi europei non endemici al di fuori dell’UE/SEE, nonché nelle Americhe, in Australia e in Asia. Casi sono stati segnalati in Argentina (2), Australia (2), Canada (26), Israele (2), Messico (1), Svizzera (4), Tailandia (1)*, Emirati Arabi Uniti (4), Regno Unito ( 179) e gli Stati Uniti (15). La maggior parte dei casi al di fuori del Regno Unito, del Canada e degli Stati Uniti sarebbero legati ai viaggi. Tuttavia, vengono segnalati anche casi senza storia di viaggio nota, contatto con altri casi, animali o eventi specifici.
Fonte: Centro europeo per la prevenzione e il controllo delle malattie
















