|
Sfondo
Sono state segnalate sequele neurologiche e psichiatriche di COVID-19, ma sono necessari ulteriori dati per valutare adeguatamente gli effetti di COVID-19 sulla salute del cervello.
Il nostro obiettivo era fornire stime affidabili dei tassi di incidenza e dei rischi relativi delle diagnosi neurologiche e psichiatriche nei pazienti nei 6 mesi successivi alla diagnosi di COVID-19.
Metodi
Per questo studio di coorte retrospettivo e l’analisi del tempo all’evento, abbiamo utilizzato i dati ottenuti dalla rete di cartelle cliniche elettroniche TriNetX (con oltre 81 milioni di pazienti).
La nostra coorte primaria era composta da pazienti con diagnosi di COVID-19; una coorte di controllo abbinato includeva pazienti con diagnosi di influenza e l’altra coorte di controllo includeva pazienti con diagnosi di qualsiasi infezione del tratto respiratorio, inclusa l’influenza, nello stesso periodo. I pazienti con diagnosi di COVID-19 o test positivo per SARS-CoV-2 sono stati esclusi dalle coorti di controllo.
Tutte le coorti includevano pazienti di età superiore a 10 anni che avevano avuto un evento indice a partire dal 20 gennaio 2020 e che erano ancora vivi al 13 dicembre 2020.
Abbiamo stimato l’incidenza degli esiti neurologici e psichiatrici nei 6 mesi successivi a una diagnosi confermata di COVID-19:
- emorragia intracranica
- Ictus ischemico
- Parkinsonismo
- Sindrome di Guillain Barre
- Disturbi dei nervi, delle radici e dei plessi nervosi, della giunzione mioneurale e delle malattie muscolari.
- Encefalite
- Demenza
- Disturbi psicotici, dell’umore e d’ansia (raggruppati e separati).
- Disturbo da uso di sostanze
- Insonnia.
Utilizzando un modello di Cox, abbiamo confrontato le incidenze con quelle di coorti di pazienti con influenza o altre infezioni del tratto respiratorio abbinate al punteggio di propensione . Abbiamo studiato come queste stime siano state influenzate dalla gravità del COVID-19, rappresentata dal ricovero ospedaliero, dal ricovero in unità di terapia intensiva (ICU) e dall’encefalopatia (delirio e disturbi correlati).
Abbiamo valutato la robustezza delle differenze nei risultati tra le coorti ripetendo l’analisi in contesti diversi. Per fornire una valutazione comparativa dell’incidenza e del rischio di sequele neurologiche e psichiatriche, abbiamo confrontato la nostra coorte primaria con quattro coorti di pazienti diagnosticati nello stesso periodo con eventi indice aggiuntivi: infezione cutanea, urolitiasi, frattura ossea di grandi dimensioni ed embolia. polmonare.
Risultati
Tra 236.379 pazienti con diagnosi di COVID-19, l’incidenza stimata di una diagnosi neurologica o psichiatrica nei successivi 6 mesi è stata del 33,62% (IC 95% 33,17–34,07), con il 12,84% (12,36 -13 · 33) ricevendo la sua prima diagnosi di questo tipo.
Per i pazienti ricoverati in terapia intensiva, l’incidenza stimata di una diagnosi era del 46,42% (44,78–48,09) e per una prima diagnosi era del 25,79% (23,50–28,09). . 25).
Per quanto riguarda le diagnosi individuali dai risultati dello studio, l’intera coorte COVID-19 aveva un’incidenza stimata dello 0,56% (0,50–0,63) per l’emorragia intracranica, del 2,10% (1,97–2 23) per l’ictus, 0,11% (0,08–0,14) per parkinsonismo, 0,67% (0,59–0,75) per demenza, 17,39% (17,04–17,74) per disturbo d’ansia e 1,40% (1,30– 1 · 51) per disturbo psicotico, tra gli altri.
Nel gruppo di ricovero in terapia intensiva, l’incidenza stimata era del 2,66% (2,24–3,16) per l’emorragia intracranica, del 6,92% (6,17–7,76) per l’ictus ischemico, dello 0,92% (6 ·17–7·76) per ictus ischemico, 26% (0 15–0 45) per parkinsonismo, 1,74% (1 31–2 30) per demenza, 19,15% (17 90–20 48) per disturbo d’ansia e 2 77% (2·31-3·33) per disturbo psicotico.
La maggior parte delle categorie diagnostiche erano più comuni nei pazienti con COVID-19 rispetto a quelli con influenza (hazard ratio [HR] 1.44, IC 95% 1.40–1.47, per qualsiasi diagnosi; 1.78, 1.68–1.89, per qualsiasi prima diagnosi) e coloro che hanno avuto altre infezioni delle vie respiratorie (1 16, 1 14–1 17, per qualsiasi diagnosi; 1 32, 1 · 27–1 · 36, per qualsiasi prima diagnosi).
Come per l’incidenza, gli HR erano più alti nei pazienti con COVID-19 più grave (ad esempio, quelli ricoverati in terapia intensiva rispetto a quelli che non lo erano: 1·58, 1·50– 1 · 67, per qualsiasi diagnosi; 2 · 87 , 2 · 45–3 · 35, per ogni prima diagnosi).
I risultati erano robusti rispetto a diverse analisi di sensibilità e benchmarking rispetto ai quattro ulteriori eventi sanitari dell’indice.
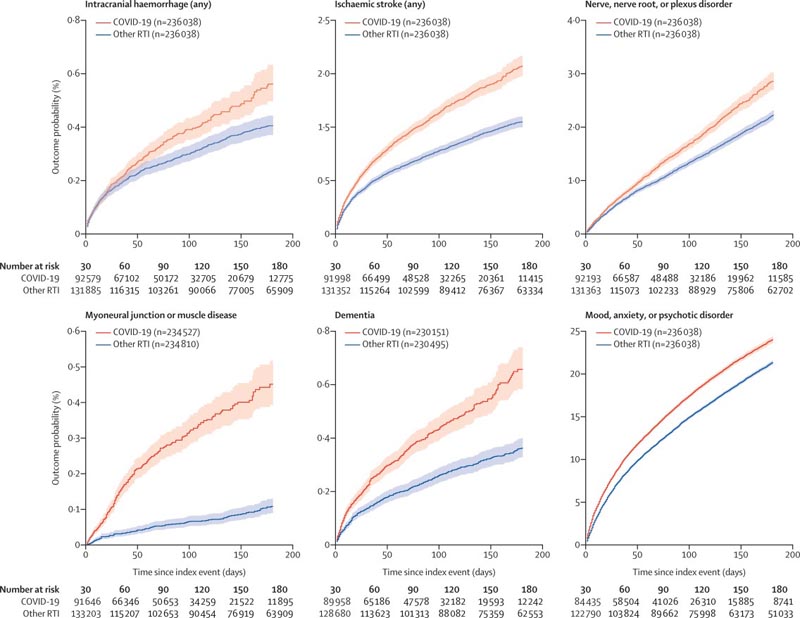
Stime di Kaplan-Meier per l’incidenza di esiti importanti dopo COVID-19 rispetto ad altri RTI
Interpretazione
Il nostro studio fornisce prove di una sostanziale morbilità neurologica e psichiatrica nei 6 mesi successivi all’infezione da COVID-19.
I rischi erano più elevati, ma non erano limitati ai pazienti con COVID-19 grave.
Queste informazioni potrebbero aiutare nella pianificazione del servizio e nell’identificazione delle priorità di ricerca.
Sono necessari progetti di studi complementari, comprese le coorti potenziali, per corroborare e spiegare questi risultati.
Ricerca nel contesto Abbiamo cercato studi in inglese su Web of Science e Medline il 1 agosto e il 31 dicembre 2020. Abbiamo trovato serie di casi e revisioni di serie che riportavano disturbi neurologici e neuropsichiatrici durante la malattia acuta da COVID-19. Abbiamo trovato un ampio studio di cartelle cliniche elettroniche sulle sequele psichiatriche nei 3 mesi successivi alla diagnosi di COVID-19. Segnalato aumento del rischio di ansia, disturbi dell’umore e demenza dopo COVID-19 rispetto a una varietà di altri eventi sanitari; Lo studio ha inoltre riportato l’incidenza di ciascun disturbo. Non siamo a conoscenza di dati su larga scala riguardanti l’incidenza o i rischi relativi delle diagnosi neurologiche nei pazienti guariti da COVID-19. Valore aggiunto di questo studio A nostra conoscenza, forniamo le prime stime significative dei rischi di gravi condizioni neurologiche e psichiatriche nei 6 mesi successivi alla diagnosi di COVID-19, utilizzando le cartelle cliniche elettroniche di oltre 236.000 pazienti affetti da COVID-19. Riportiamo la loro incidenza e i rapporti di rischio rispetto ai pazienti che avevano avuto influenza o altre infezioni del tratto respiratorio. Abbiamo dimostrato che sia l’incidenza che i rapporti di rischio erano più alti nei pazienti che hanno richiesto il ricovero in ospedale o il ricovero in unità di terapia intensiva (UTI) e in quelli che hanno presentato encefalopatia (delirio e altri stati mentali alterati) durante la malattia rispetto a quelli che non l’hanno fatto. fallo. Implicazioni di tutte le prove disponibili
Date le dimensioni della pandemia e la cronicità di molte diagnosi e delle loro conseguenze (ad esempio, demenza, ictus ed emorragia intracranica), sono probabili effetti sostanziali sui sistemi sanitari e di assistenza sociale. I nostri dati forniscono prove importanti che indicano la portata e la natura dei servizi che potrebbero essere richiesti. I risultati evidenziano anche la necessità di un migliore follow-up neurologico dei pazienti ricoverati presso l’ITU o che presentavano encefalopatia durante la malattia da COVID-19. |
Discussione
Sono stati previsti e segnalati diversi esiti neurologici e psichiatrici avversi che si sono verificati dopo il COVID-19. I dati presentati in questo studio, provenienti da un’ampia rete di cartelle cliniche elettroniche, supportano queste previsioni e forniscono stime dell’incidenza e del rischio di questi esiti nei pazienti affetti da COVID-19 rispetto a coorti abbinate di pazienti con altre condizioni di salute. salute che si verificano contemporaneamente alla malattia.
La gravità del COVID-19 ha avuto un chiaro effetto sulle successive diagnosi neurologiche. Nel complesso, il COVID-19 è stato associato a un aumento del rischio di esiti neurologici e psichiatrici, ma l’incidenza e la frequenza cardiaca di questi erano più elevate nei pazienti che avevano richiesto il ricovero ospedaliero, e in particolare in quelli che avevano richiesto il ricovero in ITU o avevano sviluppato encefalopatia, anche dopo un’ampia corrispondenza del propensity score per altri fattori (ad esempio, età o precedente malattia cerebrovascolare). I possibili meccanismi di questa associazione includono l’invasione virale del sistema nervoso centrale, stati di ipercoagulabilità ed effetti neuronali della risposta immunitaria.
Tuttavia, l’incidenza e il rischio relativo di diagnosi neurologiche e psichiatriche sono aumentati anche nei pazienti COVID-19 che non hanno necessitato di ricovero ospedaliero.
Alcune diagnosi neurologiche specifiche meritano una menzione individuale. Coerentemente con diversi altri rapporti, il rischio di eventi cerebrovascolari (ictus ischemico ed emorragia intracranica) è aumentato dopo il COVID-19, con un’incidenza di ictus ischemico in aumento fino a quasi uno su dieci (o tre su 100 per un primo ictus) nei pazienti con encefalopatia. . Un simile aumento del rischio di ictus è stato segnalato nei pazienti che avevano COVID-19 rispetto a quelli che avevano l’influenza.
Il nostro studio precedente ha riportato prove preliminari di un’associazione tra COVID-19 e demenza . I dati di questo studio supportano questa associazione. Sebbene l’incidenza stimata fosse modesta nell’intera coorte COVID-19, il 2,66% dei pazienti di età superiore a 65 anni e il 4,72% con encefalopatia, hanno ricevuto una prima diagnosi di demenza entro 6 mesi dall’avere avuto COVID-19.
Le associazioni tra COVID-19 e diagnosi cerebrovascolari e neurodegenerative sono preoccupanti e sono necessarie informazioni sulla gravità e sul successivo decorso di queste malattie.
Non è chiaro se il COVID-19 sia associato alla sindrome di Guillain-Barré. Anche i nostri dati erano equivoci, poiché gli HR sono aumentati con COVID-19 rispetto ad altre infezioni del tratto respiratorio ma non con l’influenza ed sono aumentati rispetto a tre degli altri quattro eventi sanitari indice. Sono state sollevate preoccupazioni anche riguardo alle sindromi parkinsoniane post-COVID-19, guidate dall’epidemia di encefalite letargica che seguì la pandemia influenzale del 1918.
I nostri dati supportano questa possibilità, sebbene l’incidenza fosse bassa e non tutti i CF fossero significativi. Il parkinsonismo può essere un esito tardivo, nel qual caso un segnale più chiaro può emergere con un follow-up più lungo.
I risultati relativi all’ansia e ai disturbi dell’umore erano generalmente coerenti con i dati sugli esiti a 3 mesi di uno studio condotto su un numero inferiore di casi rispetto alla nostra coorte, utilizzando la stessa rete, e hanno mostrato che l’HR è rimasto elevato, sebbene in diminuzione, nel corso dei 6 mesi. periodo.
A differenza dello studio precedente, e in linea con i suggerimenti precedenti, abbiamo anche osservato un rischio significativamente aumentato di disturbi psicotici , probabilmente riflettendo la dimensione del campione più ampia e la durata più lunga del follow-up qui riportati.
Anche i disturbi da uso di sostanze e l’insonnia erano più comuni nei sopravvissuti al COVID-19 rispetto a quelli che avevano avuto influenza o altre infezioni del tratto respiratorio (ad eccezione dell’incidenza di una prima diagnosi di disturbo da uso di sostanze dopo COVID-19 rispetto ad altre infezioni del tratto respiratorio).
Pertanto, come per gli esiti neurologici, le sequele psichiatriche del COVID-19 appaiono diffuse e persistono fino a, e probabilmente oltre, 6 mesi.
Rispetto ai disturbi neurologici, i disturbi psichiatrici comuni (disturbi dell’umore e d’ansia) hanno mostrato una relazione più debole con i marcatori di gravità del COVID-19 in termini di incidenza. Ciò potrebbe indicare che il suo aspetto riflette, almeno in parte, le implicazioni psicologiche e di altro tipo di una diagnosi di COVID-19 piuttosto che essere una manifestazione diretta della malattia.
Le FC per la maggior parte degli esiti neurologici erano costanti e pertanto i rischi associati a COVID-19 persistevano fino al punto temporale di 6 mesi. Sono necessari studi a lungo termine per determinare la durata del rischio e la traiettoria delle diagnosi individuali.
I nostri risultati sono robusti data la dimensione del campione, la corrispondenza del punteggio di propensione e i risultati della sensibilità e delle analisi secondarie. Tuttavia, presentano punti deboli inerenti a uno studio sulle cartelle cliniche elettroniche, come la completezza sconosciuta delle cartelle cliniche, la mancanza di convalida delle diagnosi e informazioni limitate sui fattori socioeconomici e sullo stile di vita.
Questi problemi influenzano principalmente le stime di incidenza, ma la scelta delle coorti con cui confrontare i risultati del COVID-19 ha influenzato l’entità degli HR. Le discussioni sull’encefalopatia (delirio e condizioni correlate) meritano una nota di cautela. Anche tra i pazienti ricoverati in ospedale, solo circa l’11% ha ricevuto questa diagnosi, mentre ci si aspetterebbero tassi molto più alti.
La sottostima del delirio durante la malattia acuta è ben nota e probabilmente significa che i casi diagnosticati avevano caratteristiche prominenti o prolungate; pertanto, i risultati per questo gruppo non dovrebbero essere generalizzati a tutti i pazienti con COVID-19 che soffrono di delirio.
Abbiamo anche osservato che l’encefalopatia non è solo un indicatore di gravità, ma una diagnosi in sé, che potrebbe predisporre o essere un segno precoce di altri esiti neuropsichiatrici o neurodegenerativi osservati durante il follow-up.
La tempistica degli eventi indice è stata tale che la maggior parte delle infezioni influenzali e molte altre infezioni del tratto respiratorio si sono verificate prima durante la pandemia, mentre l’incidenza delle diagnosi di COVID-19 è aumentata nel tempo. L’effetto di queste differenze temporali sui tassi osservati di sequele non è chiaro, ma semmai probabilmente sottostimano gli HR perché i casi di COVID-19 sono stati diagnosticati in un momento in cui tutte le altre diagnosi erano state fatte a un tasso inferiore. più basso della popolazione.
È probabile che alcuni pazienti nelle coorti di confronto abbiano avuto COVID-19 non diagnosticato; Ciò tenderebbe anche a sottovalutare le nostre risorse umane. Infine, uno studio del genere può solo mostrare associazioni; Gli sforzi per identificare i meccanismi e valutare la causalità richiederanno studi prospettici di coorte e disegni di studio aggiuntivi.
|